关键环节流程优化在急性心肌梗死患者急诊救护中的实施效果
冼少萍,王敏芳,郭淑芬,原月霜,李嘉宝
(1.广东省广州市番禺区新造医院,广东 广州 511436;2.广东省广州市番禺区中心医院,广东 广州 511400;3.广东省广州市番禺区中医院,广东 广州 511400)
急性心肌梗死是常见的心血管系统急危重症典型病种,且具有发作突然、进展迅速、死亡率极高等特点[1-2]。该病的预后与救治时间高度相关[3]。正确性与及时性兼备的救治护理是最大限度维护急性心肌梗死患者生命安全及预后质量的基础[4-5]。因此,争分夺秒地向急性心肌梗死患者提供急诊急救服务是改善其预后的关键点所在[6]。我院急诊科于2018年开始尝试通过关键环节流程优化提高急性心肌梗死患者救治效率,取得了良好效果,现报道如下。
1 急性心肌梗死急救护理流程优化
1.1 急救护理流程优化的背景针对急诊胸痛患者,我院常规急救护理流程为:①接诊诊断。对于存在典型症状者即刻给予心电图检查,确诊为急性心肌梗死的患者立即启动绿色通道开展急救护理。对于症状表现不典型的患者,及时给予心电监护,并结合详细问询等协助快速诊断。②现场急救。即刻建立2条及以上静脉用药通路,给予氧气吸入2~4 L/min,并遵医嘱给予镇痛剂、血管活性药物等;同时进行对症处理,如心衰者给予利尿剂、休克者给予多巴胺类药物、快速心律失常者给予利多卡因等。③急诊进一步治疗。对于救护车接诊患者,在救护车返院途中,急诊护士及时与急诊科、导管室联系,以激活手术通道。自行入院患者,立即予以采样检测心肌酶谱等。对于满足溶栓、介入治疗及主动脉球囊反搏(intra-aortic balloon pump,IABP)术指征的患者,即刻完成相应治疗准备。以往急性心肌梗死急救流程中存在着一些影响再灌注治疗及时实施的因素,如护理同质化不足、患者配合度低等,相关问题均有待通过优化急救流程、改善急救护理模式等进行改进。
1.2 急救护理关键环节流程优化的具体做法
1.2.1 成立管理小组成立流程优化研究小组,成员包括急诊科护士长1名、急诊科副主任医师1名及中级职称急救护士4名。小组成员对我院现有急性心肌梗死急救护理流程进行了深入调研分析,结合急性ST段抬高心肌梗死的救治及中国经皮冠状动脉介入治疗指南(2016)[7]要求,发现现有流程下相关治疗(包括溶栓、急诊介入及IABP等)确认落实的时间间隔较长,且症状不典型者确诊等待时间较长。针对上述缺陷,结合我院急诊具体情况,围绕急救护理的关键环节,初步构建了流程优化再造方案。
1.2.2 接诊环节流程优化:边急救边评估①无论接诊对象症状是否典型,只要其存在心悸、胸闷、呼吸困难、下颌面部疼痛、畏寒发热、肩臂部疼痛、胃肠道症状等,即行心电图检查,以初步确认是否为急性心肌梗死。②接诊上述症状患者后,1名专职护士及时负责收集病史,包括用药史、疾病危险因素、症状变化等,同时监测并记录患者生命体征,做到边急救边评估;于30 s内完成有效信息收集,并进行血样采集。院前急救患者抵达医院后血样即刻送检,自行入院者即刻采血送检。
1.2.3 现场急救环节流程优化:明确人员分工围绕三级甲等医院等级评审要求以及国家卫生健康委员会《胸痛中心建设与管理指导原则(试行)》中有关急诊急救的时间标准开展专项培训,医院要求所有护理人员熟知急性心肌梗死急诊急救护理流程,确保在规定时限内建立有效静脉通路,并完成药品准备、给氧、心电图采集等急救护理任务。①安排1名高年资急诊护理人员对急诊区域内未启动绿色通道的症状不典型者开展预见性护理,包括用药护理、血样采集、心电图检查等。②安排另1名护理人员迅速与心导管室、超声检查科进行有效联络,做好治疗检查准备的有效沟通。③对于已确诊为急性心肌梗死的患者,至少安排3名护理人员分工合作急救,分别完成急救用药及器械的准备及采血送检、执行急救治疗医嘱、连接监护仪器等。④合理排班,每日确保有1名高年资急救护理人员在岗,每日常规进行抢救药品及器械的清点、补充、归位工作,检查确认除颤仪等相关急救设备处于备用状态。
1.2.4 交接环节流程优化:做好记录及沟通①对于确诊为急性心肌梗死的患者,先由医师与其家属沟通;护士在此基础上,进一步解释相关诊疗护理安排,协助家属快速了解疾病及救护情况,协助落实知情同意书签字事宜及相关手续的办理等。②对于有急诊经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)指征者,及时通知心导管室护士15 min内做好手术准备。③负责病史收集的护士在交接过程中需将相关记录资料交于心导管室护士,以便其做出个性化的术中关注提示。
2 急性心肌梗死急救护理流程优化的效果评价
2.1 评价对象以2018年1—6月流程优化前我院急诊收治的54例急性心肌梗死患者作为对照组,以2018年7—12月流程优化后急诊收治的54例相关患者作为观察组。对照组患者中,男34例,女20例,平均年龄(54.36±8.26)岁;疾病类型:症状典型者44例,症状不典型者10例;梗死部位:前壁梗死24例,下壁梗死16例,广泛前壁梗死9例,多部位梗死5例;入院方式:急诊救护车接诊44例,自行入院10例。观察组患者中,男33例,女21例,平均年龄(55.01±7.80)岁;疾病类型:症状典型者45例,症状不典型者9例;梗死部位:前壁梗死25例、下壁梗死15例、广泛前壁梗死10例,多部位梗死4例;入院方式:急诊救护车接诊43例,自行入院11例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
2.2 评价指标
2.2.1 急救时间指标责任护士于患者出院时收集记录其发病至确诊的时间、发病至行溶栓干预的时间、发病至接受急诊PCI的时间以及门球时间(自患者进入急诊科至首次球囊扩张的时间)。
2.2.2 急救效果指标①早期再灌注治疗接受率:早期再灌注治疗是指于时间窗内完成的再灌注治疗。统计比较两组接受早期再灌注治疗(包括溶栓治疗、PCI及冠状动脉搭桥手术治疗)的患者数占该组患者总数的百分比。②总再灌注治疗率:总再灌注治疗包括时间窗内与时间窗外实施的再灌注治疗。统计比较各组最终接受再灌注治疗患者的例数占该组患者总数的百分比。相关指标均由责任护士于患者出院时进行收集记录。
2.2.3 预后指标责任护士于患者出院时及出院后6个月随访时,分别记录统计两组患者的死亡率、并发症(包括恶性心律失常、心衰、心脏破裂、室壁瘤等)发生率,以及出院后6个月内心血管不良事件(包括心绞痛发作、再次心肌梗死、心源性猝死等)发生率。
2.3 统计学方法采用SPSS 23.0软件进行数据统计分析。符合正态分布的计量资料采用均数±标准差描述,组间比较采用t检验;计数资料采用例数、百分比表示,组间比较采用χ2检验,以P<0.05视为差异有统计学意义。
3 结果
3.1 两组患者急救时间指标比较观察组患者各急救时间指标均优于对照组(P<0.05),见表1。
表1 两组急性心肌梗死患者急救时间指标比较(±s)

表1 两组急性心肌梗死患者急救时间指标比较(±s)
组别观察组对照组t值P值例数54 54确诊时间(h)4.15±0.79 7.67±0.67-24.973<0.001溶栓时间(h)4.15±0.76 5.85±0.56-13.207<0.001急诊PCI时间(h)4.35±0.80 5.46±0.64-7.962<0.001门球时间(min)58.57±2.61 67.33±2.74-17.007<0.001
3.2 两组患者急救效果及预后指标比较观察组患者各项急救效果及预后指标均优于对照组(P<0.05),详见表2。
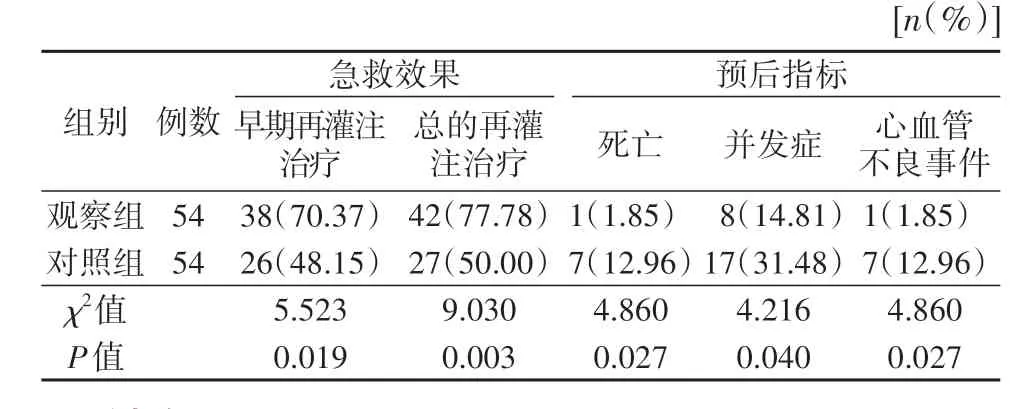
表2 两组急性心肌梗死患者急救效果及预后指标比较
4 讨论
急性心肌梗死属需紧急提供有效医疗处置的高危病种[8-9]。该病种的急诊急救策略现已处于基本成熟状态,溶栓、PCI等再灌注治疗技术大大促进了急性心肌梗死患者的生命救治和预后改善。但由于再灌注治疗的起效度存在明确的时间依赖性[10],并非所有急性心肌梗死患者均有机会获得最及时、有效的再灌注治疗。而对急性心肌梗死的早期识别有助于再灌注治疗的及时实施。因此,如何通过改进护理流程及模式提高急性心肌梗死患者的急诊急救时效性值得深入探讨。我院针对常规流程中存在的诸多缺陷,围绕接诊评估、急诊救治、护理交接等关键环节,设计了针对急性心肌梗死患者的合理、快捷的急救护理流程。
4.1 关键环节流程优化的优势①注重急诊护士急救配合能力的提升。为了确保专项急诊急救护理措施的快速高效落实;确保急诊急救护理信息的记录完整性与传递高效性,降低无序化忙乱、护理人力资源不足所致的失误与延迟等;我院充分重视护士急救素质的提高,通过加强培训、关注急救护理供需的动态平衡要求及强调急诊急救时合理分工与有序协作,切实提高急救效率。②多科室联动提供急救保障。通过多方协调,构建了集急诊室、心导管室、检验室、超声科等相关科室在内的连续运作体系,尽最大可能填补科室间运行间隙,缩短“确认—准备—救治”的时间。③充分发挥护理人员的预见潜能。强调预见性护理理念在专项急诊急救活动中的融合性,提高症状不典型患者的心电图采集、心肌酶检测等的及时率,避免该类患者错失最佳急救时机。④通过提升护患沟通效率等,尽可能缩减患者家属签订知情同意书及办理相关手续的时间。
4.2 关键环节流程优化的效果表1及表2显示,观察组患者早期再灌注治疗接受率、总的再灌注治疗率均高于对照组(P<0.05);且观察组的确诊时间、发病至行溶栓干预的时间、发病至接受急诊PCI时间、门球时间等均低于对照组(P<0.05)。这也提示急诊关键环节优化可有效推进急性心肌梗死患者的急救进程,提升相关急诊护理活动的时效性。由表2可见,观察组患者各项预后指标均优于对照组(P<0.05),表明流程优化后急性心肌梗死患者的病死率、并发症发生率及出院后6个月内心血管不良事件发生率均有所降低,实现了较好的预后改善目标。
5 小结
关键环节流程优化注重急诊护士急救配合能力的提升,通过多科室联动为急性心肌梗死患者的快速急救提供了有效保障。相关流程优化可充分发挥护理人员的预见潜能,提升护患沟通效率,有助于提高急性心肌梗死患者的急救时效性、促进患者预后改善。

