探究腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的临床应用效果
武文慧
(沈阳二四五医院外科,辽宁沈阳 110042)
胆囊结石伴慢性囊炎是因胆管系统病变后,胆囊结石对胆囊壁进行长期刺激致使胆囊功能出现异常,从而引起慢性胆囊炎,患者存在腹胀痛、发热等现象,甚至有癌变的危险,严重影响患者的身体健康。因此,患者应予以重视并及时就诊,以免病情持续恶化[1-2]。目前,随着医疗技术的快速发展,临床中常用腹腔镜胆囊切除术治疗胆囊结石伴慢性囊炎,其与传统开腹手术相比,具有手术创面小、修复快等优点。本研究旨在探究腹腔镜胆囊切除术在胆囊结石伴慢性胆囊炎临床治疗中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料回顾性分析2019年1—2月于本院接受治疗的62例胆囊结石伴慢性胆囊炎患者的临床资料,根据不同手术方式分为对照组和观察组,每组31例。对照组中男16例,女15例;年龄25~63岁,平均年龄(46.71±7.13)岁;病程0.3~7年,平均病程(1.43±0.57)年;结石直径0.25~3.57 cm,平均结石直径(2.38±1.02)cm;胆囊粘连17例,无粘连14例。观察组男17例,女14例;年龄26~65岁,平均年龄(47.61±8.54)岁;病程0.2~8年,平均病程(1.71±0.69)年;结石直径0.31~3.62 cm,平均结石直径(2.49±1.28)cm;胆囊粘连16例,无粘连15例。两组患者临床资料比较差异无统计学意义,具有可比性。本研究已通过医院伦理委员会审核批准。
纳入标准:患者经CT、超声等检测后,确诊为胆囊结石伴慢性胆囊炎;患者的手术耐受程度高;胆囊结石<3 cm;所有患者及家属均对本研究知情同意,并自愿签署知情同意书。排除标准:存在心、肝、肾等重要器官异常;患者近2周使用过阿司匹林等抗凝血的药物;无法正常沟通交流;依从性差;妊娠期或哺乳期女性。
1.2 方法对照组患者予以传统开腹手术进行治疗。患者取仰卧位,进行气管-静脉复合麻醉并起效后,从患者右边的肋缘或者腹直肌处切开一个斜口,然后用高频电刀将腹壁切开,使胆囊充分暴露,进行胆囊三角解剖,同时,按照胆囊管以及胆总管的情况以顺行或逆行的方式对胆囊切除。
观察组患者实行腹腔镜胆囊切除术进行治疗。患者取仰卧位,在肚脐下方打开一个切口并建立气腹,置入腹腔镜对胆囊以及肝脏进行观察,继而依次戳孔,需注意主操作孔的位置为剑突右侧。戳孔后应先分离胆囊三角,游离胆囊颈部旁的胆囊管,观察胆总管、胆囊管以及肝总管,再使用吸收夹将胆囊管夹闭并剪断,同时,将胆囊动脉游离后,再次使用吸收夹将连带的部分周围组织进行夹闭并将其灼烧断。最后,对胆囊做顺行切除,可用超声刀断离较粗的血管,更粗的血管可应用吸收夹将其夹闭,此外,利用电凝对胆囊炎止血后喷洒医用胶,若手术时出血较多,则需在胆囊床内置入腹腔引流管。手术结束后,两组患者均需进行保肝、对症支持、补液、预防感染、止血等治疗,并于术后3 d采用B超复查。
1.3 观察指标比较两组患者术中出血量、切口长度、术后24 h VAS评分、肠功能恢复时间及住院时间,其中,VAS满分为10分,0分:无痛,1~3分:轻微疼痛;4~7分:中度疼痛;8~10分:重度疼痛。比较两组并发症发生率,包括胆管损伤、胆萎、胃肠道损伤、腹腔出血。
1.4 统计学方法采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料用[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术指标比较观察组术中出血量少于对照组,切口长度、手术时间、肠功能恢复时间、住院时间均短于对照组(P<0.05),术后24 h VAS评分低于对照组(P<0.05),见表1。
表1 两组患者手术指标比较(±s)

表1 两组患者手术指标比较(±s)
注:VAS,视觉模拟疼痛评分
组别对照组观察组t值P值例数31 31术中出血量(mL)54.42±9.83 32.47±7.61 3.74<0.05切口长度(cm)8.51±0.74 2.73±0.28 13.28<0.05手术时间(min)48.53±7.90 30.13±4.68 3.93<0.05肠功能恢复时间(h)42.37±8.54 31.43±3.72 2.17<0.05住院时间(d)6.34±1.62 4.04±1.16 2.38<0.05术后24 h VAS评分(分)3.58±1.27 1.25±0.37 3.13<0.05
2.2 两组患者并发症发生率比较观察组并发症发生率低于对照组(P<0.05),见表2。
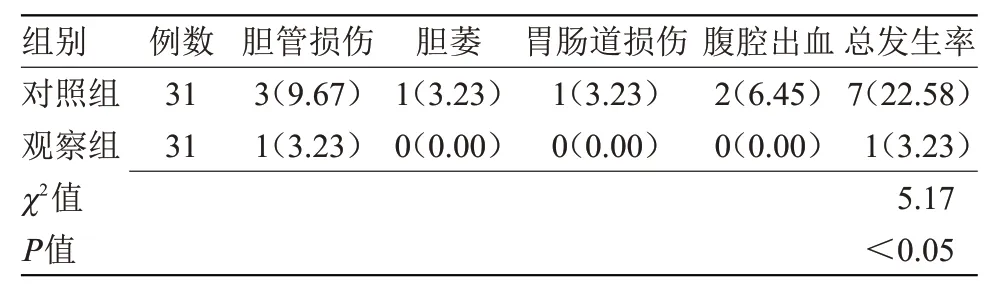
表2 两组患者并发症发生率比较[n(%)]
3 讨论
胆囊结石伴慢性胆囊炎的发生通常与人体胆盐堆积过多、胆固醇高等因素相关,当人体的胆固醇含量以及胆酸的比例失衡时,会导致体内胆汁的胆固醇存储量过多,从而感染细菌并发生沉淀,最终形成胆囊结石伴慢性胆囊炎[3-4]。胆囊结石伴慢性胆囊炎会使患者感到腹胀、嗳气,若治疗不及时病情将进一步恶化,出现胆囊积水、梗阻黄疸、瓷样胆囊等并发症,严重影响患者的日常生活。
开腹切除胆囊手术是以往临床治疗胆囊结石伴慢性胆囊炎的常用方法,但开腹切除手术需在患者腹部切开一个较大的切口,手术时间较长,出血量较多,不仅使患者感到痛苦,且因切口较长影响美感,也易形成切口感染[5-7]。本研究结果表明,观察组术中出血量少于对照组,切口长度、手术时间、肠功能恢复时间、住院时间均短于对照组,术后24 h VAS评分低于对照组(P<0.05),表明腹腔镜技术安全性和疗效更佳[8]。腹腔镜手术能清晰地辨别患者体内的胆总管、胆囊管与肝总管并成功将三者分离,同时,在切除胆囊前,建立气腹能减轻患者胆囊的压力,电凝止血可有效封闭刺孔,使胆囊和呼吸夹充分暴露,减少呼吸夹夹取胆囊的过程中胆汁、小结石流入胆总管的风险[9-10]。此外,腹腔镜手术的切口创面较小,具有手术时间短、疼痛小、出血量少等优点,对肠功能的恢复具有较好的疗效;且腹腔镜胆囊切除术具有更高的治疗效率,可有效控制出血量,降低患者的疼痛,促进肠功能恢复[11]。此外,观察组并发生症发生率低于对照组,差异有统计学意义(P<0.05),说明腹腔镜胆囊切除术能通过清晰的手术视野展开胆囊切除治疗,有效保护胆管、肠胃等,减少并发症发生风险。
综上所述,腹腔镜手术切除术应用于胆囊结石伴慢性胆囊炎中,能减小手术创面,减少出血量,缩短手术时间,降低患者疼痛程度,降低并发症发生率,促进肠功能更快修复,值得临床推广运用。

