产后腹直肌分离的相关危险因素分析
李 玲,崔金晖,欧阳丽萍,孟召然,范建辉
(中山大学附属第三医院产科,广东广州510630)
腹直肌间距是指腹直肌与腹白线分离的距离,而腹直肌分离(diastasis rectiabdominis,DRA)是指两侧腹直肌间距超过正常的宽度。目前文献报导成年女性DRA发生率约28%,而妊娠晚期DRA的发生率高达100%,产后DRA的发生率约30%~80%[1-4]。产后严重DRA的发生对产妇的影响,包括下腹部及下背部疼痛、尿失禁、盆腔脏器的脱垂等[4-5],还严重影响产妇产后的整体身体形象和生活质量[6]。既往国外的研究发现,妊娠、多次分娩、高龄、高BMI、糖尿病史和剖宫产是DRA的高危因素[3-4,7]。但对于中国人群产妇产后DRA分离的特点和危险因素,国内文献少有报导,因此,本研究通过收集我院分娩的产妇产后腹直肌分离情况,来探讨产后3个月DRA的特点和相关危险因素。
1 材料与方法
1.1 研究对象
通过病案查询2019年6月1日至2020年10月1日在中山大学附属第三医院岭南医院产检和分娩,且产后常规返院复查的孕妇共2 394例,产后3个月内均使用超声测量腹直肌间距并如实记录。本研究经中山大学附属第三医院伦理委员会批准免患者知情同意。根据腹直肌是否分离分为非腹直肌分离组(非DRA组)和腹直肌分离组(DRA组),其中非DRA组321例,DRA组2 073例。本研究对象的纳入标准:我院定期产检和分娩、产后3个月内返院评估腹直肌分离情况、既往无腹疝和剖宫产以外的其它腹部手术史、无长期慢性咳嗽史。我院剖宫产手术方式:腹部切口选择耻骨联合上2横指,腹直肌层使用刀柄行钝性分离后向两侧牵拉,关腹时常规使用1号抗菌薇桥间断缝合腹直肌层恢复正常的解剖结构。
1.2 研究方法
产妇采取静息状态:平卧位,膝盖90°弯曲,双手放置于身体的两侧。测量前常规标记脐部、脐上3 cm和脐下3 cm 3个部位,静息状态下使用频率为7.5~10.0 MHz的高频超声探头测量以上3个位点的腹直肌间距。腹直肌超声的测量均由我院超声科妇产组负责盆底超声的专人测量。本研究采用脐部、脐上3 cm、脐下3 cm任一部位腹直肌间距>2 cm定义为DRA[8]。根据腹直肌间距的距离DRA可分为3度,腹直肌间距20~30 mm为轻度DRA,30~50 mm者为中度DRA,>50 mm者为重度DRA[9]。回顾性收集上述孕妇产检和分娩的临床资料,包括年龄、身高、产次、孕前体质量、分娩前体质量、孕期体质量增加、是否合并糖尿病、分娩孕周、分娩方式、新生儿出生体质量等。对比分析非DRA组和DRA组之间的临床特点差异。
1.3 统计学方法
采用SPSS 23.0软件进行统计学分析,本文计量资料均不符合正态分布,故采用中位数和四分位间距[M(P25~P75)]描述,组间比较采用Mann-WhitneyU检验;定性资料描述采用例数(n)及率(%)表示,组间比较用χ2检验或校正χ2检验。对于两组间差异具有统计学意义的指标应用多因素Lo⁃gistic回归分析方法分析腹直肌分离的相关危险因素。P<0.05为差异具有统计学意义。
2 结果
2.1 产后DRA的发生率
本研究共纳入2 394例孕妇,其中非DRA组321例,发生率13.4%;DRA组2 073例,发生率86.6%。其中轻度DRA 768例,发生率32.1%;中度DRA 1 153例,发生率48.2%;重度DRA 152例,发生率6.3%。在所有腹直肌分离中,均以脐部分离为主,其次为脐上和脐下部位(表1)。
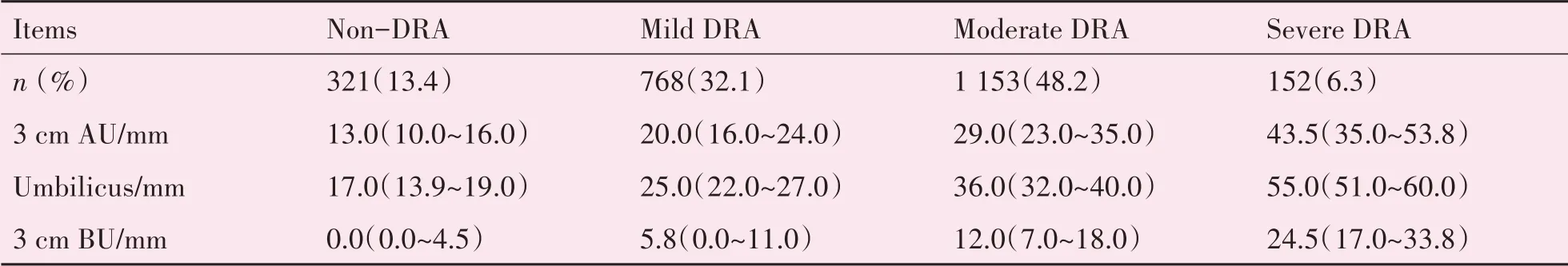
表1 2 394例孕妇产后腹直肌分离的发生率Table 1 The incidence of DRA in 2 394 postpartum women [M(P25~P75)or n(%)]
2.2 产后DRA组与非DRA组的临床资料对比
DRA组和非DRA组相比较,DRA组在分娩年龄,尤其是高龄产妇(年龄≥35岁)比例方面高于非DRA组(14.5%vs.7.8%,P<0.01);在分娩次数,尤其是多产(产次≥2次)比例方面高于非DRA组(48.2%vs.26.8%,P<0.001)。
DRA组孕前BMI、分娩前BMI、孕期体质量增加以及新生儿出生体质量等方面高于非DRA组(P<0.05),且DRA组中分娩前BMI≥28 kg/m2的比例也高于非DRA组(23.5%vs.14.3%,P<0.001)。DRA组剖宫产的比例明显大于非DRA组(41.3%vs.19.6%,P<0.001)。以上指标两组间差异比较均具有统计学意义(P<0.05)。但是两组在孕妇身高、多胎比例、是否合并糖尿病、分娩孕周的比较中差异均无统计学意义(P>0.05;表2)。

表2 两组孕妇的临床特点比较Table 2 Clinic characteristics of two groups [M(P25~P75)or n(%)]
2.3 产后DRA的相关危险因素分析
与非DRA组相比较,DRA组的产妇年龄(尤其高龄)、产次(尤其多产)、孕前BMI、分娩前BMI、孕期体质量增加、剖宫产比例以及新生儿出生体质量指标差异均具有统计学意义(P<0.05),将上述指标再进行多因素的二元Logistic回归分析,发现高龄、多产、剖宫产是DRA发生的独立危险因素,OR值分别为OR=4.137,95%CI为(2.655,6.448);OR=2.892,95%CI为(2.198,3.805);OR=3.217,95%CI为(2.379,4.350),P均<0.05(表3)。
3 讨论
妊娠期因松弛素和雌孕激素的升高、孕妇体质量的上升、胎儿体质量的增加等因素导致腹直肌的薄弱和分离,且DRA贯穿妊娠的中晚孕期乃至产后整个过程。虽然产后DRA可逐渐自行恢复,但是产后12个月腹直肌间距仍未能恢复至正常水平[1]。虽然目前DRA没有统一的诊断标准和方法,国内外文献还是趋向于腹部正中测量部位任意一项>2 cm作为诊断DRA的参考标准[1,3,6,8,10-11],且测量的部位和方法也各不相同。超声测量目前被认为是DRA测量的金标准[12],不仅直观、经济、准确,还可以区分是否合并腹壁疝。本文研究的对象均采用高频超声探头测量腹部正中脐部、脐上3 cm、脐下3 cm 3个部位的腹直肌间距。本文研究对象共2 394例,产后DRA发生率86.6%,轻度DRA发生率32.1%,中度DRA发生率48.2%,重度DRA发生率6.3%。说明产后DRA的发生率较高,且以中度分离发生最为常见。
DRA对产妇的影响,研究最多的是下腹部疼痛和心理影响,其次为盆底功能障碍,虽然部分文献研究[13]表明,DRA和盆底功能障碍无明显的相关性,但是严重的DRA对产妇下背部疼痛的影响严重影响产妇的生活质量,且疼痛程度和腹直肌分离的严重程度有关[5]。目前DRA没有很好的预防措施,腹部核心训练和盆底肌训练均不能有效预防和降低产前和产后DRA的发生率[14-16]。但是DRA可以通过治疗来改善患者的症状,DRA的治疗方法主要有物理治疗和手术治疗。物理治疗主要包括神经肌肉电刺激和腹部核心肌群的训练。神经肌肉电刺激是通过低频脉冲电流激活Ⅱ型神经纤维,加强肌肉的自主收缩,从而降低DRA的发生[17]。多项研究表明产后腹部核心肌群的训练可有效降低腹直肌间距[18-19],2020年瑞典指南更是提出腹直肌治疗最直接的方法是腹部核心训练[20]。对于严重的DRA,如DRA>5 cm或合并有症状的腹疝患者,以及不管DRA的严重情况但通过物理治疗后腹部躯干功能仍无改善者均可通过手术方式进行治疗[20-21]。因此,虽然DRA没有很好的预防措施,但是对于高危人群可通过及时诊断和治疗改善患者的生活质量。
一项成年女性腹部CT检查的研究发现:妊娠次数、高BMI和糖尿病史是成年女性DRA发生的危险因素[4]。对于中国人群产妇产后DRA的特点和危险因素,国内文献少有报导,本文对2 394例产妇产后3个月腹直肌分离情况进行分析发现:产后DRA组产妇和非DRA组相比较,多产和剖宫产的比例更高(P<0.001),这和既往的前瞻性研究报导一致[13]。Liaw等[22]学者发现产妇产后腹直肌间距的距离是非妊娠女性的2倍,妊娠次数的增加很可能导致腹直肌间距的增宽,DRA的发生率增高。剖宫产手术也是DRA的危险因素[23],剖宫产术中常规钝性分离腹直肌前鞘,腹直肌被动牵拉至两侧可导致腹直肌纤维的破坏,再加上术后伤口渗液导致粘连,解剖结构很难完全恢复正常,不仅影响腹直肌间距,还影响腹直肌的厚度[3]。另外本研究结果提示DRA组产妇孕前BMI、分娩前BMI较非DRA组高(P<0.001),提示高BMI的产妇更容易发生DRA,且和妊娠期体质量增加相关,本文中DRA组分娩前BMI>28 kg/m2的产妇几乎是非DRA组的两倍(23.5%vs.14.3%,P<0.001),说明高BMI是DRA发生的危险因素。BMI越高的产妇体内的脂肪越多,不仅表现在皮下脂肪层增厚,还体现在腹腔的肠系膜上,势必增大腹壁的张力,同时脂肪的增加往往伴随肌肉的丢失[24],肥胖能够通过肿瘤坏死因子、生长激素和肌生成抑制蛋白来改变信号通路引起肌肉代谢紊乱和肌肉萎缩[25]。因此,肥胖的产妇具有更弱的腹壁肌层,更易发生DRA。本文研究发现DRA组产妇的年龄较非DRA组高(P<0.001),高龄的比率占14.5%,是非DRA组(7.8%)的2倍(P<0.005)。随着年龄的增加,肌肉的含量和密度均出现下降,尤其体现在四肢骨骼肌上,最新文献发现年龄引起的肌肉丢失和代谢综合征可以通过腹直肌来体现[26],因此,高龄的产妇更易发生DRA。
对于上述两两比较具有差异的指标进一步行多因素二元Logistic回归分析发现:高龄、多产和剖宫产还是DRA发生的独立危险因素(OR=4.137、OR=2.892和OR=3.217,P<0.05)。
综上所述,高龄、孕前或产前高BMI、多产、剖宫产的产妇更易发生DRA,且高龄、多产和剖宫产均为产后DRA发生的独立危险因素。避免高龄和多产、降低剖宫产率、控制体质量可能有望降低产后DRA的发生。对于具有高危因素的产妇,建议产后及时进行高频超声腹直肌分离的评估,及时进行诊断和治疗,提高产妇产后生活质量。

