间歇蓝光照射和持续蓝光照射治疗新生儿高胆红素血症的对比研究
卢煜明,张爱民,梁燕婷,陈丽珠,徐国明
(佛山市第二人民医院儿科,广州佛山 528099)
高胆红素血症是临床儿科常见疾病之一,患儿主要表现为皮肤、黏膜、巩膜等黄染现象,其发病与围生期因素,如胎龄、体质量、母乳、溶血、感染等因素有关,足月儿的发病率高达50%~70%,早产儿的发病率更高,如果不及时治疗,病情则可进一步恶化,导致胆红素脑病,严重威胁患儿的生命安全[1]。蓝光照射可通过加速高胆红素血症患儿体内胆红素的排泄,降低胆红素在血液中的含量,成为临床治疗高胆红素血症的首选方式,但光照疗法也会使高胆红素血症患儿出现抗氧化能力减弱、低钙血症等不良反应[2]。研究表明,缩短光疗时间有助于减少新生儿高胆红素血症的不良反应[3]。因此本研究通过改变光疗方式的手段对高胆红素患儿进行治疗,根据光照时间的长短,将蓝光照射分为间歇照射和持续照射两种方法,旨在探讨不同蓝光照射治疗方法对高胆红素血症患儿胆红素排泄情况及血清肌酸激酶同工酶(CK-MB)、天门冬氨酸氨基转移酶(AST)、C- 反应蛋白(CRP)、神经元特异性烯醇化酶(NSE)水平的影响,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至12月佛山市第二人民医院收治的98例高胆红素血症新生儿,按照随机数字表法分为对照组(49例)和观察组(49例)。对照组中男、女患儿分别为28、21例;日龄3~14 d,平均(6.12±0.57)d;体质量 2.79~3.51 kg,平均(3.12±0.33)kg;病因:感染性疾病24例,头颅血肿6例,窒息5例,ABO溶血4例,其他10例;胎龄37~40周,平均(38.53±1.35)周。观察组中男、女患儿分别为29、20 例;日龄 3~13 d,平均(6.09±0.61)d;体质量2.78~3.50 kg,平均(3.13±0.34)kg;病因:感染性疾病24例,头颅血肿6例,窒息5例,ABO溶血5例,其他9例;胎龄37~40周,平均(38.52±1.33)周。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《新生儿高胆红素血症诊断和治疗专家共识》[4]中的相关诊断标准者;足月分娩者;出生后24 h内皮肤黄染症状明显者;对蓝光照射未出现过敏反应者等。排除标准:入组前接受其他相关治疗者;具有过敏性体质者;患有遗传性疾病或先天畸形者;患有肝炎综合征、贫血或溶血等疾病者;存在重要脏器功能障碍者;发生严重感染者;合并血液系统或免疫系统疾病者等。本研究经佛山市第二人民医院医学伦理委员会审核批准,且患儿法定监护人签署知情同意书。
1.2 方法 两组患儿均给予白蛋白、维生素B2等常规药物对症治疗。在此基础上,两组患儿均平卧于光疗婴儿培养箱[企晟(上海)医疗器械有限公司,型号:8502D],使用黑布将新生儿双眼、会阴部位遮掩,其他部位裸露,调整光疗箱温度为28~30 ℃,湿度60%~65%,蓝光波长425~475 nm,照射距离为35 cm。对照组患儿实施持续蓝光照射治疗,照射时间为12~16 h,1次/d。观察组患儿实施间歇蓝光照射治疗,照射6~8 h后停歇4 h后继续照射6~8 h,2次/d。两组均在光疗治疗过程中严密监测患儿体位变化并每隔2 h更换一次体位,对于未能保证充足能量和水分的患儿,光疗期间应适当给予0.9%氯化钠溶液进行静脉滴注,两组患儿均连续治疗7 d。
1.3 观察指标 ①临床疗效。显效:皮肤、黏膜黄染等症状完全消失,精神状态和饮食恢复正常,血清总胆红素(TBIL)水平<101.2 μmol/L;有效:上述症状有所改善,精神状态和饮食恢复正常,血清TBIL水平在101.2 μmol/L~171.0 μmol/L之间;无效:上述症状无改善甚至加重,精神状态和饮食未见明显改善,血清TBIL水平≥171.0 μmol/L,总有效率=显效率+有效率[4]。②胆红素排泄情况。分别于治疗前后采用经皮胆红素测试仪测定两组患儿经皮胆红素(TCB)水平;并采集两组患儿的空腹静脉血5 mL,以3 000 r/min的转速离心5 min,取血清,采用全自动生化分析仪测定间接胆红素(IBIL)、血清总胆汁酸(TBA)水平。③血清CK-MB、AST、CRP、NSE水平。血液采集、血清制备方法同②,采用全自动生化分析仪测定两组患儿血清CK-MB和AST水平;采用酶联免疫吸附法测定两组患儿血清CRP水平;采用全自动荧光分析仪测定两组患儿血清NSE水平。④不良反应发生情况。记录并比较治疗期间两组患儿腹泻、皮疹、发热等不良反应发生情况。
1.4 统计学分析 采用SPSS 21.0统计软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料以()表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 两组患儿临床总有效率比较,差异无统计学意义(P>0.05),见表 1。

表1 两组患儿临床疗效比较[例(%)]
2.2 胆红素排泄情况 与治疗前比,治疗后两组患儿TCB、血清IBIL、TBA水平均显著下降,差异均有统计学意义(均P<0.05),但组间比较,差异均无统计学意义(均P>0.05),见表 2。
表2 两组患儿胆红素排泄情况比较(,μmol/L)

表2 两组患儿胆红素排泄情况比较(,μmol/L)
注:与治疗前比,*P<0.05。TCB:经皮胆红素;IBIL:间接胆红素;TBA:总胆汁酸。
组别 例数 TCB IBIL TBA治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 49 20.36±2.15 14.33±1.47* 74.33±20.85 9.02±2.94* 33.21±5.41 11.03±3.14*观察组 49 20.01±2.03 13.92±1.75* 75.36±20.91 9.10±3.12* 32.30±3.32 10.21±1.19*t值 0.829 1.256 0.244 0.131 1.004 1.709 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.3 血清AST、CK-MB、CRP、NSE水平 与治疗前比,治疗后两组患儿血清AST、CK-MB、CRP、NSE水平均显著下降,差异均有统计学意义(均P<0.05),但组间比较,差异均无统计学意义(均P>0.05),见表3。
表3 两组患儿血清AST、CK-MB、CRP、NSE水平比较()
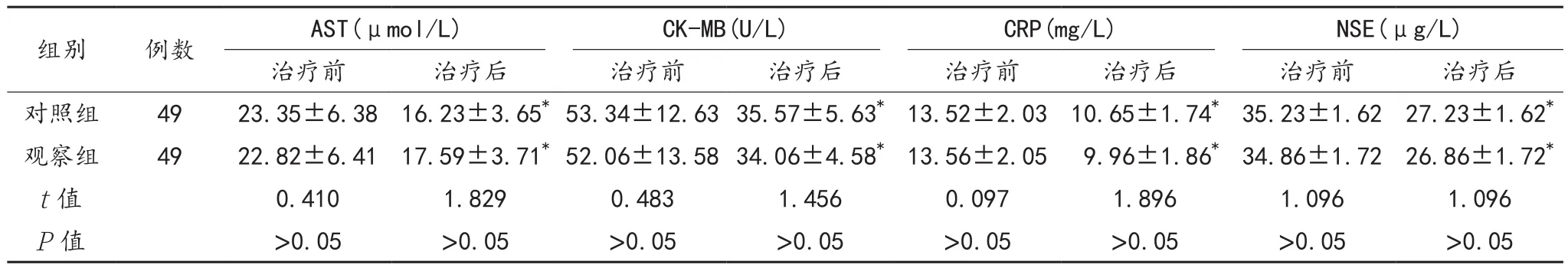
表3 两组患儿血清AST、CK-MB、CRP、NSE水平比较()
注:与治疗前比,*P<0.05。AST:天门冬氨酸氨基转移酶;CK-MB:肌酸激酶同工酶;CRP:C-反应蛋白;NSE:神经元特异性烯醇化酶。
组别 例数 AST(μmol/L) CK-MB(U/L) CRP(mg/L) NSE(μg/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 49 23.35±6.38 16.23±3.65*53.34±12.6335.57±5.63*13.52±2.03 10.65±1.74*35.23±1.62 27.23±1.62*观察组 49 22.82±6.41 17.59±3.71*52.06±13.5834.06±4.58*13.56±2.05 9.96±1.86*34.86±1.72 26.86±1.72*t值 0.410 1.829 0.483 1.456 0.097 1.896 1.096 1.096 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.4 不良反应 治疗期间观察组患儿不良反应总发生率(4.08%)显著低于对照组(18.37%),差异有统计学意义(P<0.05),见表 4。
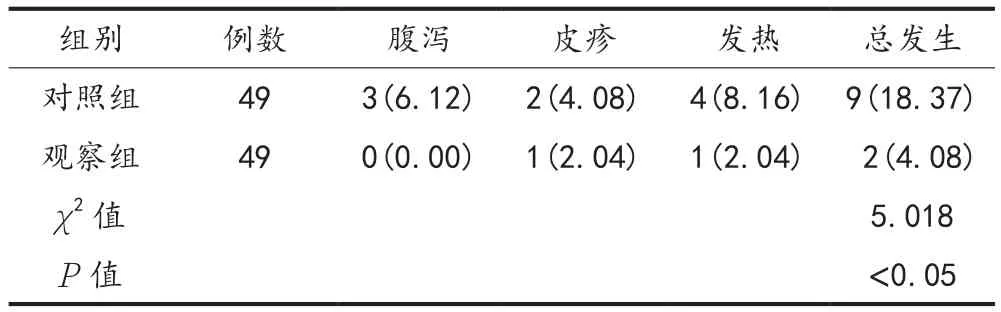
表4 两组患儿不良反应发生率比较[例(%)]
3 讨论
高胆红素血症是新生儿时期机体胆红素积聚所致的常见病症,当患儿体内血清胆红素积聚过多时,可通过血脑屏障干扰神经细胞正常代谢,损伤患儿中枢神经系统,诱发胆红素脑病,影响智力发育。临床上一般采用蓝光照射的方式进行治疗,其通过将未结合胆红素转化为结构异构体、构型异构体、光氧化作用产物等物质,易溶于水,可经胆汁、尿液排出,从而降低患儿血清胆红素水平,但蓝光照射效果也容易受光源强度、光源类型及光照时间等影响,持续蓝光照射可以增加高胆红素患儿的腹泻、发热等不良反应,影响预后[5-6]。
田艳华等[7]研究表明,照射期间因红外线的产热作用,易引起高胆红素血症患儿出现发热情况;而部分高敏性体质患儿接受照射后易引起皮疹;同时长期蓝光照射后可产生大量光异构体,进入肠道后,抑制肠道乳酸酶的活性,从而出现腹泻。间歇蓝光照射通过分散光照所用时间进行间断治疗,同时可减少持续照射对高胆红素血症患儿环境、体温与生理节奏的干扰,降低长期照射的不良反应发生率[8]。本研究中,治疗后两组患儿的临床总有效率比较,差异无统计学意义,但观察组患儿不良反应总发生率低于对照组,提示间歇蓝光照射可以有效减少高胆红素血症患儿的不良反应,安全性较高。
高胆红素血症的发生与患儿体内胆红素水平有关,TCB可反映足月或近足月患儿体内总胆红素值,与之呈线性关系,其测定方式方便快捷;血清IBIL和TBA是肝脏排泄胆红素的重要指标,其中由于围生期内窒息、头颅血肿等并发症的发生和感染等因素导致患儿发生缺氧、酸中毒、低血糖等症状,致使肝脏中相关酶活性降低,胆红素代谢减慢,促使血清IBIL和TBA升高;同时溶血也可导致新生儿红细胞分解加快,胆红素水平升高,胆红素代谢不足,从而导致血清IBIL和TBA水平升高。间歇蓝光照射通过分散光疗时间,将一次光疗后体表的胆红素分解,暂停光照,等待高胆红素血症患儿体内的胆红素再次浮现于体表后治疗,可有效改善体内胆红素水平,恢复肝胆循环[9]。本研究中,治疗后两组患儿TCB、血清IBIL及TBA水平与治疗前比较均显著降低,但组间比较,差异均无统计学意义,提示相较于持续蓝光照射,间歇蓝光照射同样可显著改善高胆红素血症患儿的胆红素排泄。
研究表明,高胆红素血症对新生儿心肝肾、血液及神经等多个系统功能均造成不同程度的损伤,同时CRP水平也和高胆红素血症密切相关,CK-MB、AST均能反映心肌的受损程度;当机体出现感染时可降低肝脏内胆红素相关酶的活性,同时引起CRP的升高,胆红素排泄出现障碍;正常情况下机体血清中NSE的含量甚少,当高胆红素血症患儿机体内的IBIL无法正常排除时,可对患儿对中枢神经造成毒害作用,神经细胞发生变性坏死而崩解,NSE释放量增加,并透过破坏的血脑屏障进入脑脊液,导致脑脊液NSE含量升高[10-11]。间歇蓝光治疗通过连续治疗6~8 h,间隔一段时间后重新进行蓝光照射治疗,可显著降低高胆红素血症患儿的胆红素水平,避免过高的胆红素通过血脑屏障释放多种危险因子危害心脏、大脑等器官[12]。本研究中,治疗后两组患儿血清AST、CK-MB、CRP、NSE水平与治疗前比较,均显著降低,但组间比较,差异无统计学意义,提示间歇照射与持续蓝光照射均可显著改善高胆红素血症患儿的心肌、肝胆及神经功能,减轻炎症反应。
综上,间歇蓝光照射与持续蓝光照射均可降低高胆红素血症患儿的胆红素、胆汁酸水平,改善临床症状,同时又可改善患儿的心肌、肝胆及神经功能,减轻炎症反应,但相较于持续蓝光照射,间歇蓝光照射可有效减少不良反应的发生,安全性更好,值得临床应用及推广。

