CT脑灌注成像定量分析在急性脑梗死早期诊断及手术指导中的临床价值研究
1.成都市第二人民医院急诊科(四川 成都 610017)
2.成都市第二人民医院影像科(四川 成都 610017)
唐 勇1,* 王远军2
脑血管疾病是目前我国老年人致残、致死的重要原因[1]。其中最常见的为急性脑梗死,当脑部存在血液供应障碍,出现缺血、缺氧,会导致脑组织局部缺血性华子或脑软化的现象[2]。急性脑梗死患者在患病后会出现抑郁、焦虑、心理压力及认知障碍,但大部分患者临床症状轻微,容易被忽略[3]。早期的正确诊断是临床早期治疗的重要依据。CT灌注成像对血管内结构和一些血液流动能清晰地显示,在早期的诊断中有一定的优势存在。因此本文对急性脑梗死早期诊断、治疗中CT脑灌注成像定量分析的作用,以及临床价值进行探讨研究,现报道如下。
1 资料与方法
1.1 一般资料选取在2018年6月至2019年6月本院收治的急性脑梗死90例患者的临床资料。男、女患者分别为各53、47例,年龄45~76岁,平均年龄(53.45±7.11)岁。临床症状主要表现为:意识障碍15例,头痛、头晕21例,偏瘫36例,视物模糊13例。纳入标准:所有患者签署知情同意书,并会积极配合本研究;都符合“中国急性缺血性卒中治疗指南2010”诊断标准[4];均在症状出现后24h内进行脑灌注成像检查。排除标准:临床资料或影像学资料不完整者;有其他恶性肿瘤者;近期有重大手术史;有碘试剂过敏史者;严重肾功能不全者;有脑出血和小脑梗死者。
1.2 CT检查方法仪器:西门子量子双源CT进行扫描,扫描前叮嘱患者头部不能随意晃动。患者平躺于扫描床,选取仰卧位。扫描参数:管电压150kV,管电流200mA,扫描层厚为0.5cm,间距为0.4cm。扫描部位:选取相应的头部序列进行扫描,扫描范围为整个头部。扫描完成后使用高压注射器进行碘注射,实行脑灌注成像扫描。在脑血管内对比剂到峰值后连续动态扫描。灌注成像参数:管电压150kV,管电流200mAs,层厚5mm,间距5mm。数据分析处理:使用专门软件进行对患者CT图像进行分析,包括CT平扫、增强、灌注后图像分析。观察梗死部位及大小情况,并比较缺血半暗带区、梗死区以及健侧区CT检查的值。梗死大小情况判定指标:1)腔隙性梗死,梗死面积(≤1.5cm);2)小梗死,梗死面积(≥1.5cm,≤3.0cm);3)中度梗死,梗死面积小于一个脑叶(>5cm)。CT值:工作站所处理的脑血流量(CBF)、平均通过时间(MTT)、缺血半暗带区及健侧区、脑梗死区血容量(CBV)。
1.3 统计学方法本研究数据均采用SPSS 17.0软件进行统计分析,计量资料采用()描述,多组比较采用方差分析,两两比较采用SNK-q;计数资料通过率或构成比表示,并采用χ2检验;以P<0.05为差异具有统计学意义。
2 结 果
2.1 梗死病灶部位及大小情况90例患者CT检查中发现,病灶部位分别为顶叶9例,枕叶12例,颞叶17例,额叶 23例,基地核29例。病灶大小:腔隙性梗死25例,小梗死29例,中度梗死36例。
2.2 CT检查不同部位指标比较缺血半暗带区、健侧区、梗死区三者之间CBV比较差异有统计学意义(P<0.05),健侧区、脑梗区两者CBV比较无差异(P>0.05)。缺血半暗带区、健侧区、梗死区三者之间CBF比较差异有统计学意义(P<0.05),健侧区明显高于缺血区和脑梗区,差异有统计学意义(P<0.05)。缺血半暗带区、健侧区、梗死区三者之间MTT比较差异有统计学意义(P<0.05),健侧区低于缺血半暗带区和脑梗死区,脑梗死区高于缺血半暗带区,差异有统计学意义(P<0.05),见表1。
表1 CT检查不同部位指标比较()
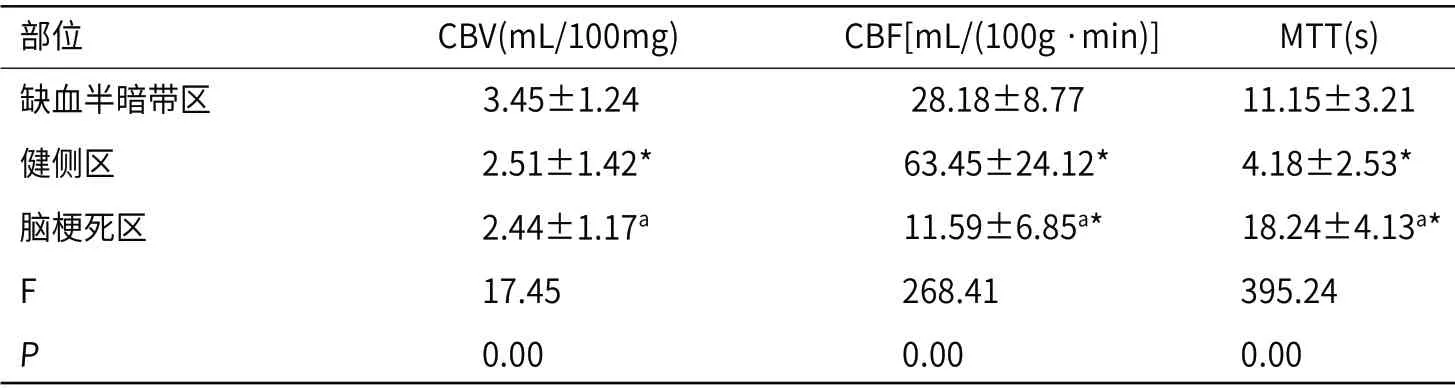
表1 CT检查不同部位指标比较()
注:a表示与健侧组相比,差异具有统计学意义(P<0.05);⋆表示与缺血半暗带区组相比,差异具有统计学意义(P<0.05)。
2.3 CT图像表现在CT图像上,急性脑梗死可表现为低密度灶(图1)。患者较大面积梗死,则会一侧脑组织向同侧或对侧偏移。脑梗死后的渗血、血肿在梗塞的基础上表现混杂,呈较大的团块样的高密度病灶(图2)。超急性期可见白色较亮线样变化,提示大脑中动脉出现严重血栓。其他变化包括一侧脑组织较饱满,脑沟、脑回变浅,病变区颜色变浅(图3),可见皮质和髓质交界不清楚。增强后扫描表现:脑回状强化。灌注成像表现:CBF下降,局部星形细胞足板肿胀出现是由于局部缺血造成,局部微血管被压迫状况也会随之出现。TTP、MTT延长,rCBF下降,rCBV正常或有轻度下降。
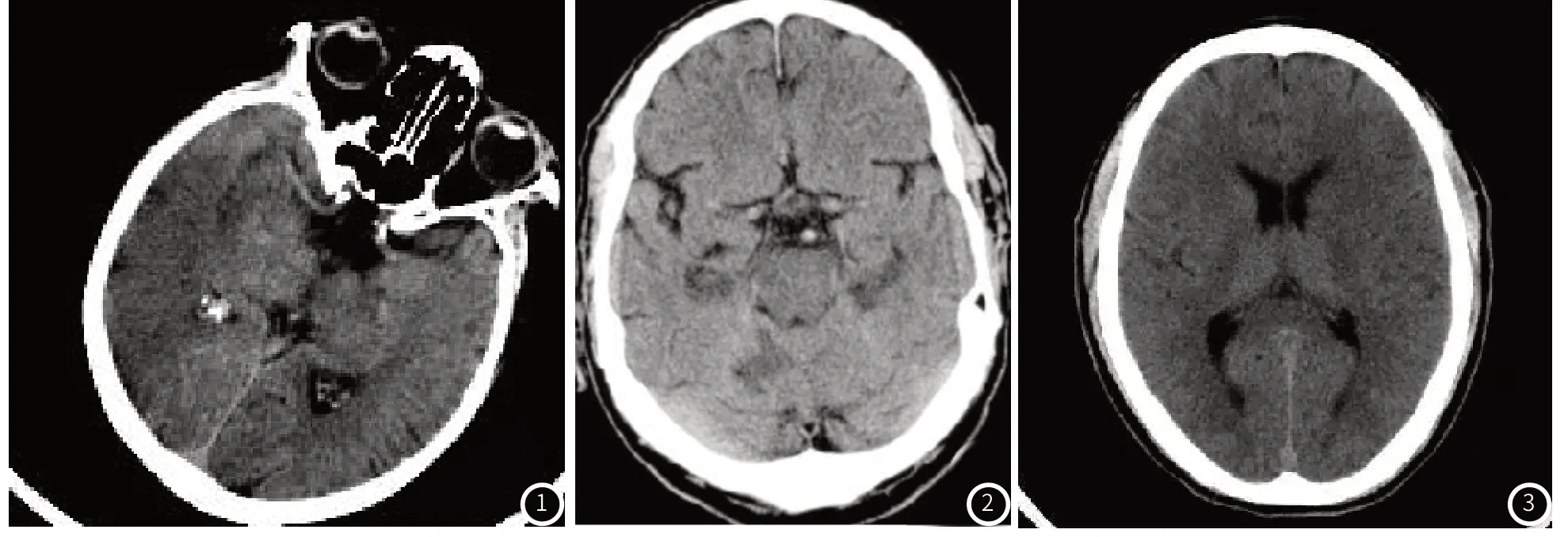
图1 CT图像可见大片状稍低密度影,边界不清。图2 CT图像可见高密度病灶。图3 CT图像显示患者外侧裂池变浅。
3 讨 论
高血压、心脏病、糖尿病、高脂血症等是导致急性脑梗死的常见危险因素[5]。急性脑梗死患者发病前多伴有头痛、头晕、四肢麻木等,有一部分患者出现急性脑梗死前有TIA史,患者意识为清醒,无明显生命体征改变,所出现病情严重程度影响患者神经系统体征表现,如偏瘫、失语、头晕、头痛等为常见表现[6]。脑组织对于缺血、缺氧极为敏感,一旦出现梗死状况,就要进行及时治疗,缺血半暗带区是可以进行救治的,及时发现治疗可挽救脑组织不可逆的损伤。影像学检查是目前临床诊断急性脑梗死常用的诊断方法,其对于脑梗死的部位、大小及病灶区血管的分布情况都能直观地显示出来,对于早期治疗方法选择、手术病人的术中指导及预后都有着重大意义[7-8]。
常规进行颅脑CT检查,主要用于早期的脑出血排查,但对多数在24h内CT不显示密度变化,对有些病灶容易漏诊[9]。MRI检查中急性脑梗死的成像准确度、清晰度比较高,但是早期诊断中,细胞毒性水肿对于MRI诊断早期急性脑梗死影响较大,会出现假阴性的情况,且成检查限制较多、成本较高,不及CT灌注检查有临床优势。现在CT灌注成像可使用续动态扫描对病灶部位进行检测,能获得病灶部位的层面像素时间密度曲线,再将通过数字模型处理得到患者的脑血流量(CBF)、平均通过时间(MTT)、血容量(CBV)等血流动力学参数以及灌注图像表现观察患者缺血程度、位置及范围等血流动力学变化,对于缺血半暗带的存在也能及时显示,对早期临床治疗有指导意义[10-12]。急性脑梗死患者在供血动脉有闭塞或狭窄出现后,会出现周围侧支循环进行代偿,以此来使脑组织保持在低代谢水平,而由侧支循环代偿时,血流回程路线会变长,血流缓慢,在CT灌注中发现MTT出现时间延长特点[13]。而缺血半暗带在临床为可挽救组织,及时地发现进行治疗,能避免患者脑组织出现不可逆损伤。在本研究中脑梗死区和缺血半暗带区MTT高于健侧区,脑梗死区高于缺血半暗带区。而缺血半暗带区CBV值是高于健侧区和脑梗死区的;缺血半暗带区和脑梗死区CBF值较健侧区低。三组间CT值比较有明显差异存在(P<0.05),提示为三区的区分提高了诊断依据。此外对进行了溶栓治疗后的患者做CT灌注成像,对其血流数据进行测量,对梗死区和缺血半暗带区定量分析,可反映患者治疗前后脑血流动力学变化,对患者治疗及预后情况提供参考[14]。如果只进行单独的CT检查可能不能满足临床需求。在MRI中的CBV和ADC能对患者梗死部位、梗死程度以及其病理性改变清楚地显示,再结合CT灌注应用所提供信息更能反映患者病灶情况。
综上所述,CT灌注成像能直观显示梗死部位病灶大小、位置及缺血半暗带,并能通过区分患者脑组织灌注健侧区、缺血半暗带区、脑梗死区,为早期临床对患者是否进行溶栓治疗以及手术治疗方案提供依据,有效降低死亡率和致残率,提高患者生活质量。

