腹腔镜袖状胃切除术对肥胖合并2型糖尿病患者牙周状况影响的临床研究
毕小成,李 柠,刘 旭,刘少壮,黄 鑫
(1.山东大学齐鲁医学院口腔医学院·口腔医院牙周科,山东 济南,250012;2.山东省口腔组织再生重点实验室;3.山东省口腔生物材料与组织再生工程实验室;4.山东大学护理与康复学院;5.山东大学齐鲁医院普通外科)
牙周炎是发生在牙周支持组织的慢性炎症性疾病,是困扰人类口腔健康的主要疾病之一。2017年第四次全国流行病学调查结果显示,我国80%~90%的成年人患有不同程度的牙周疾患,35~44岁居民中口腔内牙石检出率为96.7%,牙龈出血检出率为87.4%[1],牙周健康状况不容乐观。牙周医学是近年发展迅速的牙周病学分支学科,指牙周病与全身健康或疾病存在双向关系,即牙周病能影响全身健康或疾病,反过来系统性疾病也能影响牙周组织的健康。我国作为世界糖尿病第一大国,糖尿病患病人数超过1.1亿,2型糖尿病(type 2 diabetes mellitus,T2DM)在其中占据主导地位[2]。目前的研究表明,T2DM与牙周炎关系密切,牙周炎被公认为糖尿病的第六大并发症[3],而糖尿病也是加重牙周炎严重程度的危险因素[4]。T2DM促进牙周病的病理机制与白细胞趋化与吞噬功能缺陷、组织内血管基底膜的改变、胶原合成减少、骨基质形成减少及免疫调节能力下降相关,进而使患者抗感染能力下降、切口愈合障碍[5]。除糖尿病外,越来越多的证据表明,肥胖与牙周炎具有相关性。随着人民生活水平的提高及生活习惯的改变,我国已成为世界上肥胖人口最多的国家,肥胖症患者超过9 000万[6]。研究显示,排除牙周炎的其他干扰因素,肥胖患者牙周炎发病率为正常人群的2~3倍[7]。系统评价与Meta分析结果明确了肥胖与牙周病的发展具有正相关性,在年轻、女性及不抽烟患者中这种相关性更为明显[8]。肥胖主要通过提高机体内氧化应激产物及炎性因子水平进而促进牙周病的发展[9-10]。肥胖症、T2DM均与牙周炎的发生、发展密切相关,切实有效的减重及降糖手段可能对患者牙周状况的改善具有极大的促进作用。研究表明,代谢手术在取得显著减重效果的同时,还可迅速、有效、持久地改善T2DM及相关并发症[11]。目前全球每年开展代谢手术约83万例[12]。多个高水平随机对照研究证实,代谢手术治疗T2DM的效果优于传统内科治疗[13-14]。《Lancet》最新发表的基于长达10年随访数据的研究结果表明,代谢手术治疗T2DM的长期效果优于传统内科治疗[15]。腹腔镜袖状胃切除术(laparoscopic sleeve gastrectomy,LSG)是目前国际上开展最广泛的代谢手术方式[16],其手术效果确切,术后并发症较少,已成为我国最主流的减重与代谢手术方式,占比超过80%[17]。LSG术后减重降糖效果确切,但有关其对患者牙周健康状况的影响仍鲜有报道。本文旨在通过前瞻性、单中心队列研究,探讨LSG对肥胖合并T2DM的牙周炎患者牙周状况的影响。
1 资料与方法
1.1 研究设计与研究对象 本研究为前瞻性、单中心队列研究。研究对象为2019年6月至2020年4月于山东大学齐鲁医院普通外科接受LSG治疗的肥胖合并T2DM的牙周炎患者。研究方案获山东大学齐鲁医院科研伦理委员会批准,所有受试者均同意参加本研究并签署知情同意书。
1.1.1 纳入标准 (1)18~65岁;(2)身体质量指数(body mass index,BMI)≥27.5 kg/m2;(3)经临床诊断为T2DM[18];(4)经临床诊断为牙周炎;(5)近半年未接受过牙周炎治疗;(6)至少有16颗余留牙。
1.1.2 排除标准 (1)吸烟;(2)孕期或哺乳期;(3)有头颈部放射治疗史;(4)长期服用非甾体类抗炎药、皮质类固醇、四环素、双磷酸盐或其他影响骨再生的药物;(5)牙齿明显拥挤、异位、扭转;(6)患牙有急性感染;(7)滥用药物或酒精或患有控制不佳的精神疾病;(8)全身状况差,难以耐受麻醉或手术。
1.2 试验流程及方法
1.2.1 基本信息收集 内容包括:人口学基本资料(性别、年龄等)、既往病史(高血压、糖尿病、冠心病、慢性肾脏病、慢性呼吸道疾病等)、身高、体重等。
1.2.2 检测指标与方法 (1)牙周检查:检查并记录患者术前及术后3、6、12个月的颊舌侧菌斑指数(plaque index,PLI)、牙周探诊深度(probing depth,PD)、探诊出血指数(bleeding index,BI)、临床附着丧失(clinical attachment loss,CAL)。数据均由同一做过自身校准的牙周高年资医生测量,具体检测指标如下:①PLI评分:采用Silness与Loe提出的标准,即采用目测加尖探针探查的方法,记录龈缘附近菌斑的厚度、量。0=龈缘区无菌斑;1=龈缘区牙面有薄的菌斑,但视诊不易见,若用探针尖的侧面可刮出菌斑;2=在龈缘或邻面可见中等量菌斑;3=龈沟内或龈缘区及邻面有大量软垢;②PD检测: 采用Williams牙周探针分别探测各部位龈缘至牙周袋底的距离,每颗牙的颊、舌侧近中、中央、远中共6个位点作为评分点,全口牙齿均进行探测,取所有位点平均值即为该患者PD值;③BI测定:对患者龈沟出血情况进行评价,0=牙龈无炎症及出血;1=牙龈颜色有炎症性改变,探诊不出血;2=探诊后有点状出血;3=探诊出血沿龈缘扩散;4=出血溢出龈沟;5=牙龈自动出血;④CAL测定:采用Williams牙周探针测量龈沟底或牙周袋底至釉牙骨质界的距离。(2)身高、体重:测量并记录患者术前及术后3、6、12个月的身高、体重,计算患者BMI、总体重减少百分比(percentage of total weight loss,TWL%)及多余体重减少百分比(percentage of excess body weight loss,EWL%)。计算公式如下:BMI=体重(kg)/身高2(m2);TWL%=(减轻体质量/术前体质量)100%;EWL%=(减轻体质量/初始多余体质量)×100%;初始多余体质量=初始体质量-理想BMI(23 kg/m2)×身高2(m2)[19]。(3)血液学检查:术前及术后3、6、12个月,患者经6 h禁饮食后采集晨起空腹静脉血,送检至山东大学齐鲁医院生化实验室,测定其空腹血糖(fasting plasma glucose,FPG)及糖化血红蛋白(glycosylated hemoglobin,HbA1c)水平。
1.2.3 LSG 手术操作参照《中国肥胖及2型糖尿病外科治疗指南(2019版)》[20]。患者在静吸复合全麻状态下取仰卧大字位,采用腹腔镜五孔法施术。探查腹腔后,于胃角对侧作为起始点血管弓外游离胃大弯,向下游离至距幽门约2 cm处,向上完整游离胃底,显露左侧膈肌脚。经口置入36 F引导管,距幽门3 cm处作为起始点,以腹腔镜直线切割闭合器向上切割,完全切除胃底及胃大弯,最上缘距离贲门约1.5 cm,随后切缘连续缝合加固止血。

2 结 果
2.1 患者基本情况 根据上述纳入与排除标准,共34例患者最终纳入本研究,其中男11例,女23例; 18~52岁,平均(29.75±3.86)岁,BMI平均(43.22±6.22)kg/m2。1例患者于术后6个月失访,2例于术后12个月失访。
2.2 减重效果 与术前相比,术后BMI差异有统计学意义(P<0.001),进一步多重分析显示,术后3、6、12个月的BMI值与术前相比差异均有统计学意义(P<0.05),术后BMI呈进行性下降,于术后12个月达最低。此外,TWL%、EWL%呈进行性上升,术后6、12个月与术后3个月相比差异有统计学意义(P<0.05),见表1、图1。

表1 术后减重效果
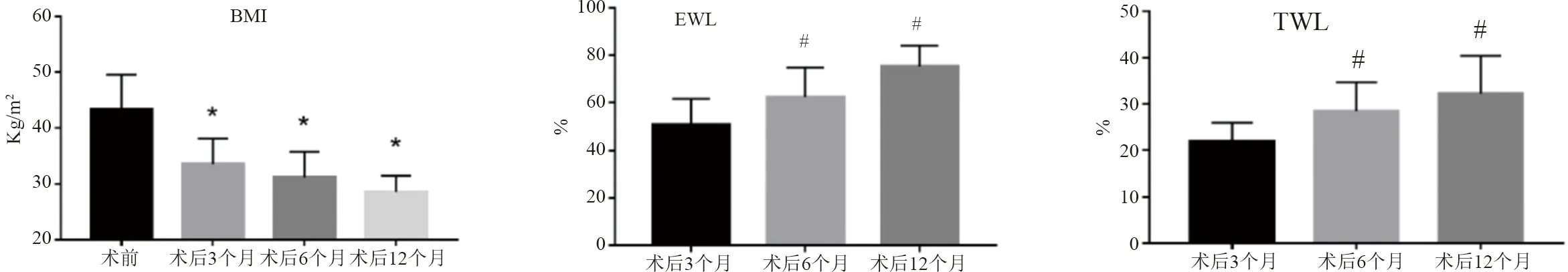
图1 LSG后减重效果(A:BMI变化情况;B:EWL%情况;C:TWL%情况;*P<0.05 vs.术前;#P<0.05 vs.术后3个月)
2.3 降糖效果 手术前后FPG、HbA1c水平差异有统计学意义(P<0.001)。进一步多重分析结果显示,术后3、6、12个月,FPG、HbA1c水平较术前降低(P<0.05),但术后各时点差异无统计学意义(P>0.05)。见表2、图2。

表2 LSG后血糖改善情况
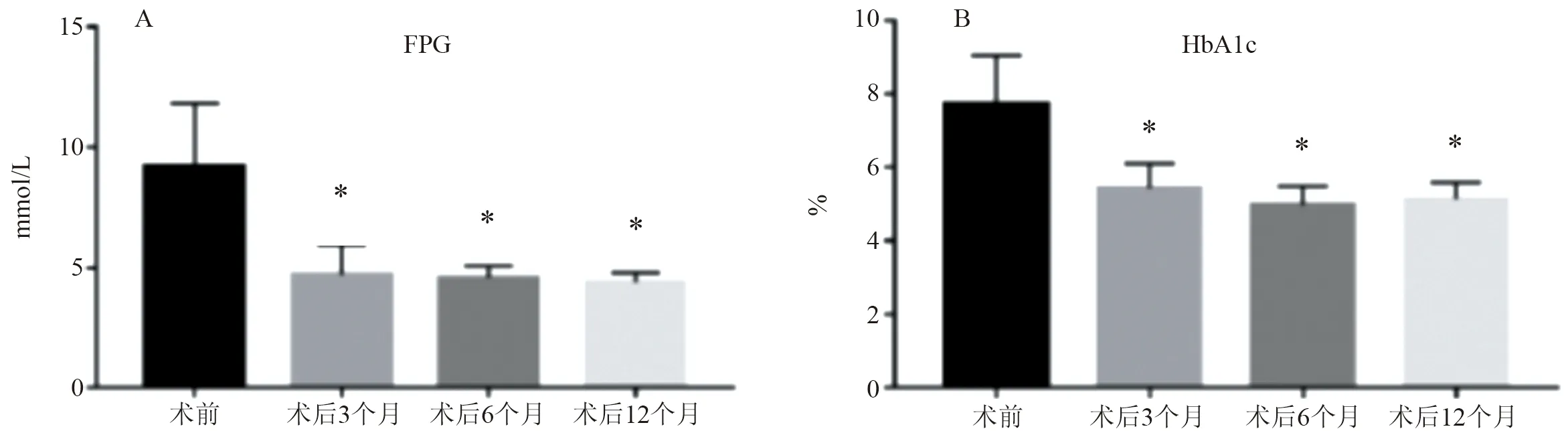
图2 LSG后血糖改善情况(A:FPG变化情况;B:HbA1c变化情况;*P<0.05 vs.术前)
2.4 牙周临床评价 34例肥胖合并T2DM患者LSG术后PLI、BI均较术前下降。 PLI自术后3个月起差异有统计学意义(P<0.05),但术后各时点差异无统计学意义(P>0.05)。BI自术后6个月起差异有统计学意义(P<0.05),但术后6个月与12个月相比差异无统计学意义(P>0.05)。手术前后PD、CAL值差异无统计学意义(P>0.05),见表3、图3。

表3 LSG术后牙周相关指标
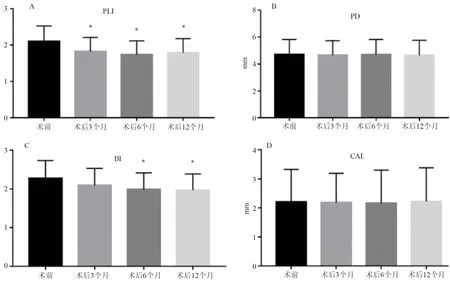
图3 LSG术后牙周相关指标(A: PLI变化情况;B: PD变化情况;C:BI变化情况;D:CAL变化情况;*P<0.05 vs.术前)
3 讨 论
肥胖症与糖尿病是目前已被证实的牙周炎发病的危险因素,肥胖或T2DM患者较全身健康者而言,牙周炎症程度更重[21]。基于肥胖症、T2DM、牙周炎的高发病率,如何有效改善肥胖症合并T2DM患者的牙周状况成为亟待解决的问题。大量文献表明,肥胖、T2DM与牙周炎具有双向相关关系,LSG作为目前国内开展最广泛的代谢手术方式,已被证实在取得显著减重效果的同时,还可迅速、有效、持久地改善T2DM及其相关并发症[11]。既然LSG可显著降低患者的BMI、改善T2DM,那么通过单纯的代谢手术能否改善牙周炎症状况成为我们研究的重点。本研究通过对上述患者分别于术前及术后3、6、12个月的牙周指标进行记录与分析,发现LSG在显著减重、改善糖代谢的同时,可降低患者的PLI、BI,术后牙周炎症得到一定程度的改善。
本研究纳入的受试者为肥胖合并T2DM的牙周炎患者,且术前BMI均超过27.5 kg/m2,上述标准符合我国减重与代谢外科指南的要求[20]。本研究受试者术前BMI平均(43.22±6.22)kg/m2,属于Ⅲ度肥胖范畴。我们首先研究了LSG术后患者的体重变化情况。结果表明,LSG具有明确的减重效果,术后1年的随访周期内患者体重呈进行性下降,TWL%、EWL%于术后3、6、12个月呈进行性增加。上述结果与我们的临床经验一致,本中心绝大多数患者于术后12~18个月降至最低体重,此后体重长期维持或小幅度增加。发表于《新英格兰医学杂志》的对LSG术后患者5年的长期随访研究发表了类似的结果,肥胖合并T2DM患者在术后12~24个月体重降至最低水平[22]。此外,一项基于中国人群的研究也显示,LSG术后1年内体重呈进行性下降[23]。
1995年Pories教授首次报道代谢手术能有效控制糖尿病,开启了外科手术治疗肥胖症与糖尿病的新纪元[24]。经过多年的发展,代谢手术已被美国糖尿病学会、国际糖尿病联盟、中华医学会糖尿病学分会等列入糖尿病治疗指南。本研究结果提示,术后3、6、12个月患者FPG及HbAlc水平均较术前明显改善,但进一步分析显示,术后3、6、12个月的FPG、HbA1c水平差异无统计学意义,即患者的糖代谢自术后3个月起已有显著改善。上述结果与我们的临床经验相一致,本中心绝大多数合并T2DM的肥胖患者在体重并未显著下降时血糖水平已有显著改善。发表于《新英格兰医学杂志》的5年长期随访研究也表明,T2DM患者的HbA1c于LSG术后早期(3个月内)即有显著改善[22]。LSG术后肥胖症、T2DM的缓解与胃肠道激素、胆汁酸、肠道菌群、肠-脑-肝对话、小肠重构等一系列因素有关,上述机制在本课题组既往发表的综述中已有阐明[25],在此不再赘述。
既往研究表明,在女性、非吸烟的年轻患者中,牙周炎与肥胖的关系更为密切[8]。本研究中受试者平均(29.75±3.86)岁,女性占67.6%,且均为非吸烟患者,是研究代谢手术对牙周炎影响的合理化样本。对本研究中牙周检查指标进行分析,LSG术后BI、PLI均较术前下降,且PLI自术后3个月、BI自术后6个月开始与术前相比差异有统计学意义,术后1年BI数值达到最低,PLI数值在术后6个月最低,术后12个月仍维持在较低水平。上述结果提示患者牙龈炎症程度有所改善,于术后1年达到最佳炎症控制水平,菌斑控制情况自术后3个月开始逐渐好转,术后6个月达最佳状态,术后12个月菌斑控制水平趋于稳定。Jaiswal等分析了减重手术后6个月、12个月的探诊后出血(bleeding on probing,BOP)百分比(与BI同样作为评价探诊出血情况的指标)、PLI,得出患者自术后6个月起BOP%、PLI降低,与术前相比差异有统计学意义[26]。这可能与减重手术后患者BMI及糖代谢水平改善,从而引起全身免疫炎症反应改变有关[27]。Weinberg对患者术后1年的牙周指标进行分析,BOP%及PLI均无明显改善[28];De Moura-Grec分析了减重手术后6个月的BOP%,发现BOP%较术前有所增加,差异有统计学意义[27]。上述研究得出了与本文不同的试验结果,可能与研究持续时间不同、种族差异、牙周炎严重程度不同有关。
此外,本研究中手术前后患者的PD、CAL无显著改变。Jaiswal等关于减重手术的研究显示,PD由术前的(3.24±1.00)mm变为术后的(3.22±0.99)mm,CAL由术前的(5.55±1.16)mm变为术后1年的(5.54±1.16)mm,差异无统计学意义,结合同一研究中BOP%、PLI较术前明显改善的试验结果,作者认为代谢手术虽然可在一定程度上改善患者的牙龈炎症,但仅进行减重手术可能无法达到完全控制牙周炎症的效果,想要取得更好的牙周炎症改善需进行系统的牙周治疗[26]。Sales-Peres关于胃旁路术后牙周状况变化情况的研究中,PD、CAL自术后6个月开始较术前明显升高[29],这与Marsicano等[30]的研究相一致,造成这一结果的原因可能是患者术后饮食习惯的改变,也可能与观察时间尚短、减重手术引起的牙周炎症状况改善还未得以体现有关[29]。
综上,本研究表明,LSG可在一定程度上改善肥胖症合并T2DM患者的牙周炎症。需要注意的是,本研究仍存在一定不足:(1)基于有限的样本量未能根据牙周炎的严重程度进行亚组分析;(2)本研究仅为观察性研究,手术前后未合并牙周干预治疗,手术治疗的同时合并系统的牙周治疗可能获得更好的效果;(3)本研究未涉及术后牙周炎改善机制方面的研究,在后续研究中可进一步探讨;(4)本研究随访周期仅为一年,现有效果能否长期维持仍需长期随访观察与评价。基于此,代谢手术合并牙周支持治疗的大样本、长期随访无疑具有较大的研究价值。

