“五针法”胰肠吻合在腹腔镜胰十二指肠切除术中的应用
王正峰,赵振杰,张泽亮,张 辉,芮少珍,周文策
(兰州大学第一医院普通外科,甘肃 兰州,730000)
作为壶腹周围良恶性肿瘤的标准手术方式,胰十二指肠切除术已开展多年,自1994年Gagner等[1]报道世界首例腹腔镜胰十二指肠切除术(laparoscopic pancreaticoduodenectomy,LPD)以来,LPD逐渐在全世界得到推广,被证实为安全、有效、微创的术式。但由于腔镜技术的局限性,腔镜下胰肠吻合一直是LPD顺利开展的主要瓶颈,也是最容易出现手术相关并发症的术中操作[2]。寻找一种镜下操作简便,又不会增加胰瘘、出血等相关并发症的胰肠吻合方式一直是术者关注的重点,目前关于腔镜下胰肠吻合方式的报道较多,各具特色,为LPD的广泛开展发挥了巨大作用[3-4]。我们结合对组织愈合生理的认识及腹腔镜胰肠吻合的经验,从外科理念创新的角度设计了简单便捷、安全有效的腹腔镜下胰肠吻合方式—“五针法”胰肠吻合,现将初步结果报道如下。
1 资料与方法
1.1 临床资料 自2020年8月我们开始于LPD术中采用五针法行胰肠吻合。本研究连续纳入至2021年4月共21例采用该吻合方法行LPD的患者。均于术前经多学科讨论评估认为可切除后施术。患者及家属均被告知手术可能的并发症并获得知情同意。
1.2 手术方法 (1)游离胰腺残端约1 cm,明确主胰管开口后内置与主胰管直径相匹配的硅胶管一枚,置入至胰管远端略感阻力后即可,胰腺残端外留置3~4 cm。(2)间断用4-0 Prolene血管缝线U形贯穿缝合胰腺断端共三针,其中上、下两针起到关闭分支胰管及止血作用,中间一针除具有以上作用外,更是将支撑管与主胰管固定,预防脱出。此三针缝合时互相适当重叠,充分避免胰瘘及胰腺残端出血。其中上、下两针打结后各留一根约4 cm的线头备用(图1~图3)。(3)将空肠残端于结肠后上提至胰腺残端旁,选择合适位置(保证吻合口无张力)于系膜对侧肠壁电凝钩打开一小口(尽可能小,以胰管支撑管能顺利插入为标准),用第四根4-0 Prolene血管缝线行胰腺、空肠U形缝合,缝线两头均自胰腺前方缝入及缝出,将胰管支撑管置入空肠内,适当拉近、暂不打结,以方便第五针缝合(图4)。(4)用1根较长4-0 Prolene血管缝线行胰腺断端全层、空肠浆肌层连续缝合,自胰腺上缘直至下缘,此时先将第四针缝线收紧打结,再收紧第五根缝线,上下两端分别与预留的第一针及第三针缝线残端打结(图5)。胰肠吻合完毕。术毕于胰肠吻合口后方放置硅胶引流管一枚。

图1 主胰管内置入硅胶管一枚,4-0 Prolene线U形贯穿缝合胰腺断端上缘(第一针) 图2 4-0 Prolene线于胰管上下缘进、出针,U形贯穿缝合胰腺断端中间(第二针)
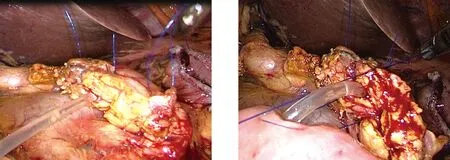
图3 4-0 Prolene线U形贯穿缝合胰腺断端下缘(第三针) 图4 将空肠残端上提至胰腺残端旁,于系膜对侧肠壁开一小口,用4-0 Prolene线行胰腺、空肠U形缝合,将胰管支撑管置入空肠内,暂不打结(第四针)
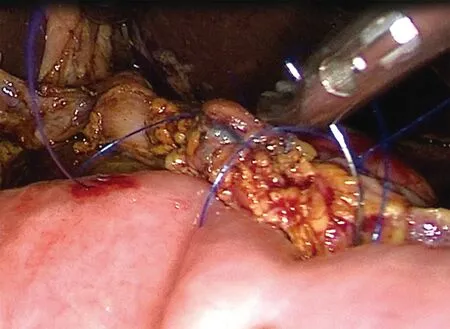
图5 较长4-0 Prolene线行胰腺断端全层、空肠浆肌层连续缝合,自胰腺上缘直至下缘,上下两端分别与预留的第一针及第三针缝线断端打结(第五针)
1.3 观察指标 (1)患者一般情况,如年龄、性别、体重指数;(2)围手术期相关指标:手术时间、胰肠吻合时间、术中失血量、术后住院时间、死亡率及术后胰瘘、胆漏、出血、腹腔积液等并发症发生率;(3)标本胰管直径及病理结果。
1.4 统计学处理 SPSS 22.0软件进行数据分析,计量资料服从正态分布以均数±标准差表示,不服从正态分布采用中位数、上下四分位数表示。P<0.05为差异有统计学意义。
2 结 果
21例患者均完成腹腔镜手术,其中男9例,女12例;平均(62.7±11.4)岁,体重指数平均(27.2±3.1)kg/m2;最终病理诊断:胰腺导管腺癌5例、胆管下段腺癌9例、十二指肠乳头腺癌6例、胰头神经内分泌肿瘤1例。术后测量胰腺切面的主胰管直径,8例主胰管直径<3 mm,13例≥3 mm。手术时间平均(281.5±43.4)min,胰肠吻合时间平均(17.9±5.1)min,中位术中出血量100(50,200)mL,无术中输血病例。按2016年国际胰瘘研究小组分类方案[5],术后出现生化漏6例(28.6%),无B级、C级胰瘘;胆漏3例,其中2例经术中留置腹腔引流管引流后治愈,另1例经过负压冲洗引流后治愈;术后腹腔引流管少量出血1例,出血量较少,未引起血红蛋白变化及生命体征变化,未输血,经保守治疗后自行停止。中位术后9(8,15)d出院,无术后30 d再入院及死亡病例。
3 讨 论
胰十二指肠切除术是壶腹周围良恶性肿瘤的标准术式,近年随着微创技术的发展,LPD以创伤小、视野清晰、康复快等优势受到越来越多外科医生的认可,尤其胆管末端肿瘤、十二指肠乳头肿瘤及未侵及肠系膜上血管的胰头肿瘤,LPD已成为标准术式。但目前LPD并未得到广泛开展,制约其开展的因素主要是镜下胰肠吻合,同时该操作也是决定整个手术成功的关键。多年来胰腺外科医生在开放性胰肠吻合方式及技术方面进行了多种尝试并积累了很多经验,虽然方式较多,但其目的均在于通过牢固的机械性吻合达到生物学愈合,以避免胰瘘的发生。其中胰管对空肠黏膜吻合法使胰腺断面与空肠浆膜层之间紧密贴合,理论上能有效防止胰瘘的发生,目前已成为大多数医生进行胰肠吻合的首选方法,而且在开腹手术中操作较为容易,得到了广泛应用[6]。但由于腹腔镜操作时器械活动角度、灵活性的局限性,胰管对空肠吻合相对困难,尤其胰腺质地较软、胰管直径小的病例,技术要求高,经验不丰富的医生操作时间长,吻合不确切,反而会加重术后胰瘘等严重并发症的发生[2,7]。笔者在LPD开展初期,胰肠吻合实施困难是造成中转开腹的主要原因,且整体手术时间显著延长,对患者围手术期的安全及术后恢复均造成了不良影响,同时术者的手术信心也受挫,影响了LPD的进一步开展。因此,探索适于腹腔镜下实施的既操作简便又能保证胰管对空肠黏膜确切贴合的安全、有效的吻合方式非常重要。
笔者结合既往开腹及腹腔镜下胰肠吻合的体会,同时借鉴学习了国内多位前辈的腹腔镜及机器人辅助下胰肠吻合的方法与经验[3-4,8-9],在此基础上经过改进创新,提出了“五针法”腹腔镜下胰管对空肠黏膜吻合。通过应用该胰肠吻合方法,近期连续顺利完成了21例LPD。该“五针法”具有以下特点:(1)操作简便,仅需要间断缝合五针,有效避免了术中过多缝线的相互干扰;(2)操作容易,胰腺断端均为贯穿缝合,无需行胰管对空肠的间断或连续缝合,因此不受胰管直径的限制,甚至更适于胰管内径细、胰腺质地软、胰颈小的病例(可更牢固地固定胰管支撑管);(3)前三针均在空肠上提至术野前完成,使视野更清晰、操作更顺畅;(4)五针各尽其用:第一针及第三针起到胰腺断端确切止血(胰腺供血血管主要位于胰腺上下缘)、避免分支管胰瘘的作用;第二针充分固定胰管支撑管,避免其过早脱落;第四针使胰管开口与空肠开口紧密对合,避免胰瘘;第五针使胰腺断端与空肠浆膜层充分贴合;(5)五针均未穿过胰管及肠管全层,既不会影响胰肠吻合口组织的血液供应,又避免缝针对胰管及肠管的穿透性伤害,导致胰液通过缝针的针孔渗出从而形成胰瘘;(6)五针均使用Prolene血管缝线,具有单丝合成且不可吸收,可长时间拉合组织,减少胰腺组织的损伤,同时利于第四针、第五针的拉紧对合。
自“五针法”胰肠吻合应用于LPD后,近9个月我们连续完成21例LPD,无一例中转开腹,本研究虽然纳入病例数量较少,且此吻合方式尚处于学习曲线阶段,但从目前结果来看,此方式操作简便、容易实施,尤其适合在腹腔镜下完成,且不增加术后胰瘘及相关并发症的发生率,是安全、有效的胰肠吻合方法,尤其初期开展LPD,很大程度上降低了LPD的操作难度,缩短了手术时间,提高了手术安全性,加速了术后康复,降低了医疗成本,增强了术者的信心,适于LPD术中推广应用。

