超声脐动脉S/D值联合胎心率监测对新生儿窒息的临床诊断分析
刘小婧, 吴红霞, 祝立卷
河北北方学院附属第一医院新生儿科, 河北 张家口 075000
新生儿窒息是指新生儿出生后呼吸抑制或暂停,其发病原因复杂,但其首要因素均为胎儿宫内窘迫[1]。每年因新生儿窒息死亡的人数已超过100万,是造成新生儿死亡、残疾和智力障碍的主要原因之一。因此,早期识别新生儿窒息信号不仅可以降低新生儿窒息的发生率和围生期死亡率,还有助于改善预后。胎心率监测是目前评估胎儿宫内状况的主要检测手段,主要通过胎心率监测仪将胎心率曲线和宫缩压力波形记录后进行临床分析,但是其准确性容易受多种因素的干扰而产生误差,仅凭胎心率监测尚不能准确反映胎儿的实际情况[2]。超声脐动脉收缩期末最大血流速度(maximum blood flow velocity at the end of systole,S)/舒张期末最大血流速度(peak blood flow velocity at end of diastole,D)值是反映胎盘血流灌注和胎儿-胎盘循环的敏感指标,其变化可体现脐动脉血流阻力的高低,对胎儿宫内窘迫和出生后窒息的预测与诊断具有重要参考价值[3]。本研究将分析胎心率监测与超声脐动脉S/D值检测联合用于新生儿窒息的临床诊断,分析其临床应用价值,为临床提高早期新生儿窒息诊断率、改善新生儿预后提供参考。
1 资料与方法
1.1 一般资料
回顾性收集2019年1月至2020年1月在我院生产发生新生儿窒息的98例产妇临床资料,作为窒息组(n=98),收集同期在我院生产正常新生儿的98例产妇临床资料,作为未窒息组,进行本研究。新生儿窒息的诊断符合《新生儿窒息诊断和分度标准建议》[4]中的相关标准。纳入标准:孕周≥36周,单胎妊娠者;终止妊娠前未发生羊水Ⅱ度以上污染;新生儿出生体重>1.5 kg;无精神障碍、语言障碍、听力障碍者;临床资料完整者。排除标准:产妇妊娠期间患有子痫前期者;合并糖尿病、高血压等基础疾病者;合并肝、肾功能不全者;生产时大出血者;新生儿合并先天性疾病者。本次研究获得本院伦理委员会批准。
窒息组:年龄20~32岁,孕周36~42周,阿氏评分2~5分;未窒息组:年龄19~32岁,孕周37~42周,阿氏评分[5]8~10分。除阿氏评分外,两组年龄、孕周、产次、分娩方式等一般资料比较,均无统计学差异(P>0.05)。见表1。
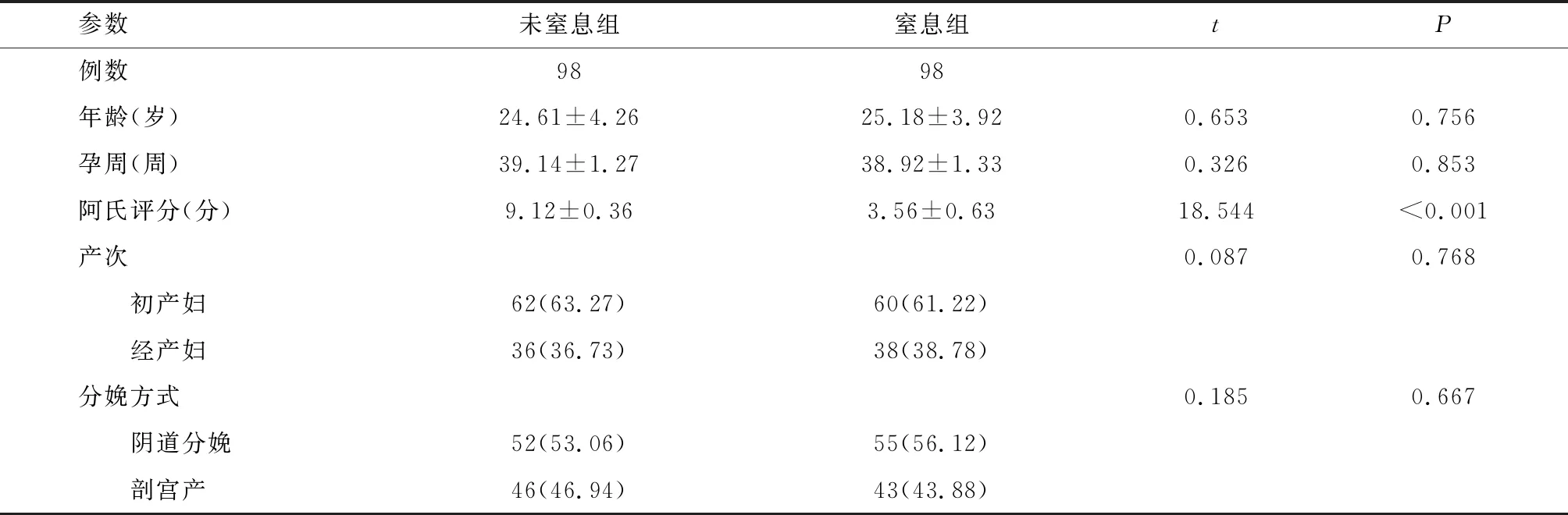
表1 两组一般资料比较
1.2 方法
(1)胎心率监测。孕妇在预产期前一周保持情绪平稳半卧或侧卧,采用胎心率监测仪[康泰医学系统(秦皇岛)股份有限公司]于孕妇腹部胎心音最清晰区域进行胎心率监测,持续监测20~60 min,根据监测胎心胎动频率将结果分为有反应型、无反应型和可疑型[6]。胎心率监测异常率=(无反应型+可疑型)例数/总例数。
(2)超声脐动脉检测。孕妇在预产期前一周进行超声脐动脉检测。孕妇采取平卧位,产科四步触诊法确定胎位,采用彩色超声诊断仪对准后进行调整变换,待脐动脉血流声像稳定后,出现了典型脐血流波形可固定屏幕,对胎儿肢体侧进行脐动脉血流探测,当出现10~13个峰谷一致的血流速度频谱时,对阻力指数(resistance index,RI)、搏动指数(pulsatility index,PI)、S、D进行统计,并计算S/D值。S/D值<3.0表示正常,S/D值>3.0表示异常。
(3)阿氏评分。阿氏评分是胎儿出生后身体状况的标准评估方法,检查内容主要有脉搏、肌张力反应、对刺激反应、呼吸、肤色五项体征[5],每项分值0~2分,总分10分。0~3分:严重窒息;4~7分:中度窒息,但心率正常;8~10分:新生儿呼吸正常。
1.3 统计学方法

2 结果
2.1 两组胎心率监测情况比较
窒息组胎心率监测异常率为87.76%,显著高于未窒息组(18.37%)(P<0.05)。见表2。

表2 两组胎心率监测情况比较[n(%)]
2.2 两组脐动脉血流动力学指标比较
窒息组脐动脉RI、PI、S/D值均显著高于未窒息组(P<0.05)。见表3。
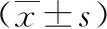
表3 两组脐动脉血流动力学指标比较
2.3 胎心率监测及S/D值与阿氏评分的相关性分析
胎心率监测异常、S/D值与阿氏评分呈负相关(r=-0.365、-0.279,P<0.001)。
2.4 胎心率监测和S/D值单一及联合的诊断效能比较
胎心率监测与S/D值联合检测的灵敏度和准确率均显著高于二者的单一检测(P<0.05)。见表4。

表4 胎心率监测和S/D单一及联合检测诊断效能比较
3 讨论
新生儿窒息主要的发病原因在于胎儿宫内窘迫[7],胎心率监测可以有效反映宫内胎儿的状况,并且根据胎动时、宫缩时胎心的反应来判定胎儿是否出现缺氧状况,胎心率监测因其具有安全性、简便性、实时性等优点也成为目前众多产前检查中应用最为广泛的一种检查手段[8]。脐动脉血流检测S/D值可以真实反映胎盘末梢循环阻力及灌注血流量的情况,有效预测胎儿宫内窘迫情况,有助于提前做出预防措施[9]。脐动脉血流检测中的S/D值变化对于新生儿窒息的预测具有重要意义,S/D值越高说明胎盘末梢循环阻力越高,导致脐血流减少,胎儿出现宫内缺氧、新生儿窒息的可能性越大[10]。本研究结果发现,窒息组胎心率监测异常率和脐动脉超声相关指标数值RI、PI、S/D值均高于未窒息组,这与同类研究结果[11]一致,说明与正常的新生儿相比,发生窒息的新生儿存在脐动脉血流异常的病理现象。
阿氏评分是一种临床上用于评价新生儿有无窒息及窒息程度的比较权威的方法,其数值越低,新生儿窒息情况越严重[12],本研究中窒息组胎心率监测异常、S/D值与阿氏评分呈负相关,说明胎心率监测异常、S/D值较高的新生儿发生窒息的风险较大。胎心率监测能根据胎心率的变化对胎儿供氧情况进行判断。大多数胎儿胎动时都会出现胎心率加速的情况,这说明胎儿宫内情况良好,若无胎心率加速,则表明发生胎儿窘迫的可能性较高,当胎儿发生重度缺氧时,心功能失代偿,心率由快变慢[13]。胎儿发育过程中,随着胎盘的逐渐成熟,胎儿供血逐渐增多,S/D值在一定范围内呈现递减趋势,在胎龄37周后S/D值降低至3.0以下,临床研究[14]发现,S/D值异常胎儿的宫内窘迫发生率为33.3%,显著高于S/D值正常胎儿(3.13%),提示S/D值可间接反映胎儿宫内缺氧情况,有助于临床对新生儿窒息的判断。
本研究结果显示,超声脐动脉S/D值联合胎心率监测对新生儿窒息的诊断效能高于两者单独检测,对新生儿窒息的诊断价值更高。胎心率与胎儿供氧密切相关,因此通过胎心率监测对新生儿窒息的灵敏度较高,但胎儿在睡眠状态中、胎儿出现心脏传导功能障碍、重度窒息等情况都可能对胎心率监测的结果带来影响[15]。因此,单纯利用胎心率监测来判断胎儿是否出现宫内缺氧,进而对新生儿窒息进行预判也可能会出现偏差。脐动脉是胎儿与母体之间氧气和营养物质交换的主要通道,S/D值能通过反映脐动脉血流阻力,对胎儿供氧情况进行判断,但是S/D值预判也有一定的局限性,如S/D值易受检查部位、孕周等因素影响,无法从整体上进行系统性观察等[16]。而将两者联合可相互补足彼此的不足,提高对新生儿窒息的检出率。
综上所述,新生儿窒息胎心率监测异常率和超声脐动脉S/D值均高于未发生窒息的新生儿,两者联合检测对新生儿窒息的诊断效能高于两者单一检测,其临床应用价值较高。

