单边外固定支架骨搬运治疗大段跖骨缺损*
肖庭辉 林依淼 贾兆锋 任晋可 李广恒 张晓明
(深圳市人民医院骨关节科,广东深圳 518020)
大段骨缺损是指不能自行愈合的骨缺损,文献报道有学者根据临床经验将缺损超过骨周径50%或者长度超过2 cm 以上的骨缺损称为大段骨缺损[1,2]。大段跖骨缺损由足部创伤、感染等原因导致,其发生率日益增加,且处理较为棘手,其治疗亟待解决。骨搬运技术自Ilizarov提出后临床广泛应用,是目前修复肢体骨缺损的主要方法之一[1-3]。这种方法可以在避免植骨、供区损伤及相关并发症的同时获得更大的骨长度。有散在文献报道应用跖骨骨延长的方法治疗先天性跖骨短小的病例[4-6],但关于临床常用的单边外固定支架骨搬运治疗大段跖骨缺损鲜有文献报道。本研究拟探讨单边外固定支架骨搬运治疗大段跖骨缺损的临床疗效。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①跖骨缺损>2 cm 或者跖骨远端+跖趾关节(metatarsophalangeal joint,MTP)+近节趾骨缺损>2 cm;②患者依从性好,能够配合骨搬运治疗和定期随访。排除标准:①高龄;②合并其他基础疾病者。
本研究经深圳市人民医院伦理委员会审批,且所有患者均签署知情同意书。
1.2 研究对象
2015年1月至2018年10月深圳市人民医院共收治10例大段跖骨缺损患者。依据上述纳入与排除标准,选择8 例患者进行回顾性分析。其中男6 例,女2 例,年龄20~47 岁,平均年龄(33.3±2.9)岁;第1跖骨大段缺损6例,第3跖骨大段缺损2例。骨缺损2.0~5.2 cm,平均(3.5±1.2)cm。开放性骨折一期清除失活骨块后引起的跖骨缺损5 例,骨髓炎导致2例,骨肿瘤导致1例。
1.3 手术方法
患者平卧位,采用单边外固定支架(天津新中医疗器械有限公司)固定。首先分别于跖骨远、近端各打入1 枚外固定支架固定半钉。半钉应与跖骨远、近端的关节面平行或垂直于跖骨干,并位于骨的中央,安装单边外固定支架,并以钉夹为模板,打入其余半钉,如果残留的骨段很小,可以行跨关节固定。如果跨跖跗关节固定,基底部应该行1 枚半钉与邻近跖骨固定,防止行骨搬运时,导致跖跗关节分离。
1.3.1 截骨及病灶清理:显露病灶(肿瘤、骨髓炎、开放性骨折游离的骨折块等),彻底清创至正常渗血的骨组织,慢性骨髓炎则需要出现“红辣椒征”及打通髓腔。干骺端截骨的位置根据清创后骨缺损的部位和长度决定,如缺损靠近远端,选择近端截骨,反之行远端截骨。C 型臂X 线机下确定截骨平面,约0.8 cm 直切口牵开肌腱,采用经皮钻孔、经皮质截骨,该方法对骨膜损伤最小。
1.3.2 骨搬运:对于骨髓炎病例,若术中病灶清除彻底,则行一期截骨骨搬运;若发现病灶感染严重,则二期行截骨骨搬运。跖骨骨搬运,鉴于骨块短小,便于骨折愈合,当会师部位断端将靠拢时,行断端清理术,清除两端间的瘢痕及断端新鲜化,若会师部位出现不愈合迹象时采用自体髂骨植骨。
1.4 术后处理及疗效评价
骨搬运速度根据患者年龄、全身状况及局部软组织血运、感觉等进行调整,先缓慢后逐步增快,按每天平均1 mm(0.75~1.25 mm)的速度进行骨延长,分4~6 次完成。术后搬运过程中每周进行X 线检查,根据Nakamura等[7]提出的骨痂直径率(callus diameter ratios,CDR),即延长骨痂的最小直径与截骨端直径的比率,及时调整牵拉速度。当会师部位断端将靠拢时,行断端清理术,术后继续搬运,直至两断端接触并进行断端应力加压。观察3 个月,如断端无明显骨痂生长或两断端骨吸收,则应进行植骨术。根据X 线片判断骨痂密度与骨质密度相近后去除外固定架,进行保护性功能锻炼。术后定期随访,记录术后骨愈合时间、支架固定时间、并发症等。根据Paley[8]将针道感染分为3 级进行评估,即:Ⅰ级为软组织局部炎症,Ⅱ级为软组织感染,Ⅲ级为骨感染。骨折愈合前每个月随访1 次,骨折愈合后每3 个月随访1 次。记录美国足踝骨科学会评分(American Orthopaedic Foot and Ankle Society score,AOFAS)以评价MTP 功能:优>85 分,良71~85分,可56~70分,差<56分[9]。
1.5 统计学方法
采用SPSS13.0 统计学软件进行统计学分析。AOFAS 评分经统计学分析符合正态分布,以表示。采用配对t检验比较术前与术后12 个月AOFAS评分。以P<0.05为差异有统计学意义。
2 结果
本组8 例患者均一期截骨,在截骨术后第7 天进行骨搬运。所有患者均获得随访,随访时间12~31个月,平均随访时间(18.1±2.4)个月。本组1例患者出现针道感染征象,为Ⅰ级,经对症处理后,针道感染得到控制,无骨感染发生。在骨搬运过程中,因搬运速度相对于矿化速度慢,出现搬运段半钉弯曲1 例,行更换半钉、重新截骨,根据CDR 值调整牵拉速度继续行骨搬运。本组病例骨愈合时间3~12个月,平均(6.9±1.2)个月。外固定支架携带时间3.6~13.5 个月,平均(6.8±1.4)个月。AOFAS评分术前为40~71分,平均(50.3±1.9)分;术后12个月为56~92 分,平均(77.1±2.4)分。术后12 个月AOFAS 评分高于术前,且差异有统计学意义(P<0.05)。术后12 个月MTP 功能为优5 例,良2例,可1 例,优良率87.5%(7/8)。具体见表1。外固定架去除后均恢复正常的日常生活及重返工作。典型病例见图1。

图1 患者,男,44岁,左足第1跖骨大段缺损,行单边外固定支架骨搬运技术治疗
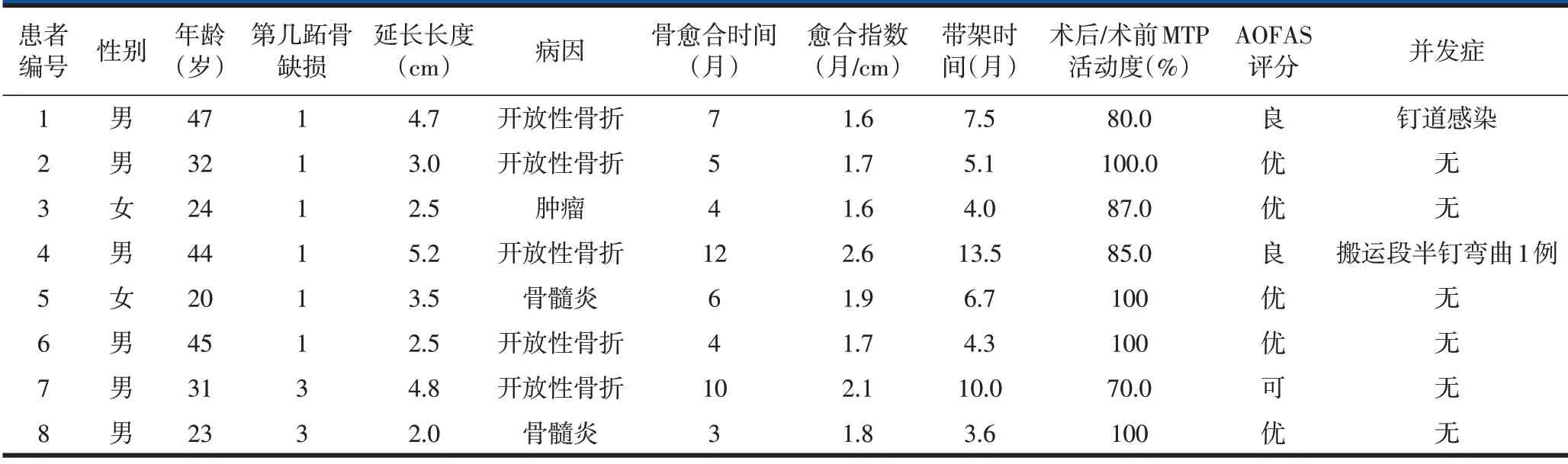
表1 8例应用单边外固定支架骨搬运技术治疗大段跖骨缺损患者一般临床资料及随访结果
3 讨论
Ilizarov 报道了遵循组织再生的张力-应力法则的牵张成骨技术,其理论依据为在张力-应力刺激下,组织的生成、细胞的增生繁殖和生物合成等功能更加旺盛,轴向加压以及骨折间隙弹性微动而刺激成骨[3]。目前已被应用于肢体延长、畸形矫正以及骨缺损、骨不连的治疗。然而,关于牵张成骨治疗手足等短状骨病例的文献较少,仅有几篇关于牵张成骨术成功应用于治疗先天性跖骨短小畸形的报道[4-6]。于此同时,关于跖骨骨搬运治疗跖骨缺损的病例鲜有报道。牵张成骨这种方法可以在避免植骨、供区损伤及相关并发症的同时获得更大的骨长度,可以同时进行多个跖骨的延长,神经血管损伤的发生率较低,跖骨延长术后肢体可以尽快恢复负重[10]。
上述病例急诊清创植皮术后存在的主要问题是:大段骨缺损最长约5.2 cm,部分病例金黄色葡萄球菌感染提示骨髓炎。目前治疗大段骨缺损的方案包括:游离腓骨移植、膜内成骨(Masquelet 技术)或牵张成骨。对于游离腓骨移植,需要考虑供区损伤和显微外科技术。对于膜内成骨,需要良好的软组织覆盖,且膜的形成后还需要供区提供自体骨植骨。在上述病例中,用游离植皮覆盖伤口表面,达不到良好软组织覆盖相关标准。基于这些要求,本课题组认为截骨术是治疗大段跖骨缺损伴骨髓炎最合适的方法。
为了确定所需的跖骨长度,Aydinioglu等[11]提出了一个公式,规定了以下跖骨长度之间的数学关系:第1跖骨长度=0.67×第2跖骨长度;第2跖骨长度=0.71×第3 跖骨长度;第3 跖骨长度=0.78×第2 跖骨长度;第4跖骨长度=0.84×第5跖骨长度。文献报道跖骨延长最常见的并发症是MTP僵硬、半脱位或脱位、关节炎和延长段延迟愈合或不愈合[12],当然这些并发症是在平均延长率超过40%、延长速率大于0.5 mm/d 的情况下可以观察到的,因此很多作者建议跖骨延长速度不要超过2×0.25 mm/d,延长的长度不要超过原来短骨长度的40%,或者不超过20 mm[12-14]。然而,跖骨骨搬运与骨延长虽然机制都是牵张成骨,有相似之处,但也有不同之处。相对于骨延长而言,骨搬运一般不考虑对血管和神经的影响。当然固定的稳定性、截骨术的能量、牵张速度和节奏等同样影响其成骨。影响骨搬运及骨延长对合端愈合的相关因素还包括:年龄、吸烟与否、慢性内科疾病、营养状态及肢体软组织损伤的严重程度、局部的骨质情况、是否有存在感染等。
对于骨感染病例,若术中病灶清除彻底,则行一期截骨骨搬运;若发现病灶感染严重,则二期行截骨骨搬运,本组8 例患者均一期截骨,在截骨术后第7 天进行骨搬运。骨搬运的速度根据患者年龄、全身状况及局部软组织血运情况调整,实验结果表明,l mm/d 的延长速度效果最佳,0.5 mm/d 的速度可导致早期骨愈合,而2 mm/d的速度会引起新生骨痂的矿化受阻而导致新骨生成障碍,只在骨断端产生纤维结缔组织,未见成骨活动[15,16]。在牵张速度相同的条件下,牵拉频率越高,结果越好。对于长状骨而言,如胫骨、股骨,按每天平均1 mm(0.75~1.25 mm)的速度行骨搬运,分4~6 次完成[17-19]。而对于短状骨而言,骨痂直径率较长管状骨大,搬运的速度也适当加快,本组1 例患者每天搬运1.75 mm,若搬运速度相对于延长段矿化慢,则可能出现半钉弯曲,无法搬运,需重新截骨搬运。
综上所述,牵张成骨是治疗各种原因引起的大段跖骨缺损的有效方法。这种方法的优点包括无需植骨及内固定,神经血管并发症更少,可早期负重。并发症包括针道感染、僵硬、成角、MTP 半脱位、延长段延迟愈合或不愈合[20]。然而,如前所述,使用跖骨骨搬运技术可以最大限度地减少这些不良后果,并取得满意的疗效。

