血浆促酰基化蛋白与肥胖型非酒精性脂肪性肝病的相关性
李小祥 顾小丹 许卫东
非酒精性脂肪性肝病(NAFLD)是一种慢性肝脏疾病,是以异常肝脂肪堆积、炎症和肝细胞功能障碍为特征的肝脏疾病[1]。NAFLD在成年人中发病率可达20%~33%,而肥胖人群中的发病率超过75%。促酰基化蛋白(ASP)来源于脂肪细胞,最初是从血浆中分离出来的小分子蛋白质[2-3]。ASP可促进脂肪酸酯化和甘油三脂(TG)的合成,ASP代谢途径功能失调可导致严重脂肪及糖代谢紊乱,与肥胖症、糖尿病、脂肪肝等疾病的发生密切相关[4-5]。该研究旨在探究肥胖型NAFLD患者人群的ASP水平及其与糖脂代谢之间的联系。
资料与方法
一、研究对象
选择2017年12月至2019年12月如东县人民医院收治的72例肥胖型NAFLD患者为研究组,其中男性44例(61%),女性28例(39%);年龄29~60岁,平均47.22岁。纳入标准:①本研究的所有的肥胖型NAFLD患者均来自2017年12月至2019年12月期间在本院治疗的患者(n=72)。NAFLD患者根据中华医学会于2010年发布的《非酒精性脂肪性肝病诊疗指南(修订版)》进行诊断。其中明确要求没有饮酒史或男性饮酒量<20 g/d,女性饮酒量<10 g/d。排除其他会导致脂肪性肝病的特定疾病。NAFLD患者的肝脏超声学表现为弥漫性肝细胞大泡性脂肪病变;②本研究不存在医学伦理学问题,所有患者均签署知情同意书,并积极配合本研究。排除标准:①患有严重精神疾病的患者;②患有严重心血管疾病、肾脏器质性病变的患者;③恶性肿瘤患者;④处于妊娠或哺乳期的患者。同时,随机选择72例于同期在本院诊断为非肥胖型NAFLD患者作为对照组,其中男性40例(55.56%),女性32例(44.44%);年龄30~57岁,平均年龄48.23岁,且非肥胖型NAFLD患者均知情并同意参与此研究。两组研究对象的基本资料比较,均无显著性差异(P>0.05)。此外,本研究还随机选取了同期60个在本医院体检合格的健康人,其中男性32例(54%),女性28例(46%),平均年龄为46.67岁,且健康参与者均知情并同意参与此研究。在本研究中,非肥胖定义为BMI<28 kg/m2,肥胖[6]定义为BMI≥28 kg/m2。此外,依据世界卫生组织定义的亚洲人中心肥胖的标准,腰臀比被用来作为中心肥胖的标准(男性腰臀比≥0.9;女性腰臀比≥0.8)。本研究中分别收集了对照组、非肥胖型NAFLD患者和肥胖型NAFLD患者的基本信息,包括年龄、性别、运动情况、高血糖、腰围等指标,并比较了三组之间的差异性。
二、研究方法
(一)基本情况调查 通过问卷调查的方式,记录和整理所有参与者的基本情况,包括每周的运动次数和饮酒情况,其中运动次数定义为三类:每周不运动(无);每周1~2/次(中等);每周≥3 次(大量)。
(二)体测 所有参与者均进行身高、体质量、腰围以及血压的测量,并计算体质指数和腰臀比。体质指数(BMI)=体质量(kg)÷ 高(m)2;腰臀比=腰围(cm)/臀围(cm)。血压分别测量两次,取两次读数的平均值。
(三)观察指标 所有患者空腹8 h后,于清晨各采集两管5 mL静脉血(一管用于分离血浆,另一管用于分离血清),离心后将上清液转移至EP管中用液氮速冻,然后转移至-80 ℃冰箱冷冻保存,备用。采用全自动生化分析仪(Cobas 8000,罗氏,瑞士)进行生化指标的测定:空腹血糖(FPG)以及空腹胰岛素(FINS)含量,并计算胰岛素抵抗(IR)指数。胰岛素抵抗指数(HOMA-IR)=FPG(mmol/L)× FINS(mU/L)/22.5。用酶联免疫吸附测定(ELISA)试剂盒测定肝功能指标:丙氨酸氨基转移酶(ALT);血脂分析指标包括甘油三脂(TG)、总胆固醇(TC)、脂肪变、载脂蛋白A、载脂蛋白B、ASP含量。
三、统计学分析

结 果
一、三组研究对象的临床特征比较
如表1所示,与对照组相比,非肥胖型NAFLD组和肥胖型NAFLD组年龄、性别、运动次数以及饮酒情况均无统计学差异(P>0.05),但肥胖型NAFLD组BMI指标显著性大于其他两组(P<0.01)。肥胖型NAFLD组的腰围和腰臀比显著性高于其他两组,且ALT、TG含量、HOMA-IR和脂肪变指标显著性大于其他两组(P<0.01)。另外,两组NAFLD患者高血压、糖尿病以及高脂血症的比例显著高于对照组(P<0.01),且肥胖型NAFLD显著性高于非肥胖型NAFLD(P<0.01)。再者,非肥胖型NAFLD患者血清中的ALT、TG、HOMA-IR以及CAP均显著性高于其他两组(P<0.01)。
二、三组研究对象血脂指标比较
如表2所示,非肥胖型NAFLD组和肥胖型NAFLD组患者载脂蛋白A、载脂蛋白B、TC以及血浆中的血浆ASP含量均显著性高于对照组(P<0.01),且肥胖型NAFLD组患者载脂蛋白A、载脂蛋白B、TC以及血浆中的血浆ASP含量均显著性高于非肥胖型NAFLD组(P<0.01)。
三、血脂指标与BMI的相关性
如表2所示,经过Pearson相关性分析,肥胖型NAFLD患者血浆中的血浆ASP含量与BMI呈正相关(R=0.531 0),载脂蛋白A(R=0.437 8)、载脂蛋白B(R=0.568 9)、TC(R=0.382 3)也与BMI分别呈正相关。
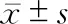
表1 三组研究对象的临床及生化特征()
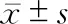
表2 三组研究对象的血脂指标()(mmol/L)
讨 论
NAFLD患者高血压、糖尿病和高脂血症的比例显著高于对照组,说明NAFLD容易诱发脂质代谢障碍。NAFLD中肝脂肪变性是由于肝脏甘油三酯或脂肪酸清除率增加或减少所致[7]。脂肪组织作为内分泌器官,产生大量的补体系统因子。补体成分3(C3)是参与代谢紊乱的重要蛋白,其通过炎症反应或直接刺激脂质储存的C3亚导管ASP来实现。ASP通过激活替代补体免疫系统产生,从而调节脂质代谢[8]。先前研究发现,补体C3在普通人群中作为NAFLD的生物标志物[9-11],在中国人群中研究发现NAFLD患者血清补体C3水平较高且与NAFLD的患病率和严重程度呈正相关[12]。此外,在北印度肥胖妇女人群中调查发现,高水平的ASP可作为代谢综合征女性肥胖的潜在标志[13-14]。本研究结果也发现,在肥胖型NAFLD患者的血浆中ASP含量高于非肥胖型NAFLD患者。有研究发现,ASP敲除的小鼠不能产生ASP,脂肪组织库明显减少,对饮食诱导的肥胖和胰岛素抵抗有抵抗力[15]。ASP通路的功能障碍,通过减少脂肪细胞捕获的脂肪酸的比例,将增加脂肪酸流向肝脏的流量,最终导致高甘油三酯血症。
ALT是衡量肝功能状况的重要指标,它是机体发生病毒性肝炎以及脂肪肝等肝脏疾病的一个标志[16-17]。本研究中,相比较对照组,肥胖型NAFLD的血清中的ALT含量显著增加,可能由于肥胖加剧了肝脏的损伤。TG、HOMA-IR、CAP、载脂蛋白A、载脂蛋白B以及总胆固醇(TC)均可反映机体的脂质代谢状况。本研究结果表明,肥胖型NAFLD患者血清中的TG、HOMA-IR、CAP、载脂蛋白A、载脂蛋白B以及TC均显著性高于非肥胖型NAFLD,且证明载脂蛋白A、载脂蛋白B以及TC与BMI呈正相关,这说明肥胖型NAFLD对脂代谢的影响效果比非肥胖型NAFLD更显著。
在本研究中,肥胖型NAFLD患者的血糖、胰岛素水平和胰岛素抵抗值升高,说明肥胖型NAFLD患者存在胰岛素抵抗。本研究结果提示,高水平ASP与肥胖密切相关。先前有文献报道,NAFLD患者血浆ASP水平与血脂的关系没有相关性[18-19];另外,有研究表明血浆ASP与BMI呈正相关,且在肥胖儿童患者中,血浆ASP水平显著大于健康儿童[20];血浆ASP水平与BMI、胰岛素和脂质(apoB、甘油三酯和非酯化脂肪酸)相关[21-22]。本研究结果表明,NAFLD患者血浆中的ASP含量与BMI呈正相关。Mishra等[13-14]研究发现,肥胖妇女血浆ASP含量与胰岛素、TG、葡萄糖呈正相关,这和本研究的结果相一致。
综上所述,血浆ASP水平与肥胖型NAFLD相关,血浆ASP可以作为判断肥胖型非酒精性脂肪性肝病的指标之一,借助脂代谢指标更有利于全面诊断肥胖型NAFLD。

