急性脑梗死患者外周血CD8+T细胞中PD-1、Tim-3和CTLA-4的表达
何谦益,石晓娟,连晶瑶,刘莎莎,张 毅
1)郑州大学第一附属医院生物细胞治疗中心 郑州 450052 2)郑州大学第一附属医院神经内科 郑州 450052 3)郑州大学第一附属医院肿瘤中心 郑州 450052 4)河南省肿瘤免疫与生物治疗重点实验室 郑州 450052 5)郑州大学生命科学学院 郑州 450001
卒中是脑血管病的一种,其中87%为缺血性卒中,也被称为脑梗死。卒中是全球范围内造成患者死亡与致残的主要原因,全球每年新增1 030万卒中患者[1]。目前唯一被美国食品药品监督管理局批准使用并且在临床使用中被证实有效的治疗脑梗死的药物是重组组织纤溶酶原激活剂(tPA)。但是由于tPA治疗时间窗仅为发病后4.5 h内,且并不能阻断缺血后免疫损伤,因此其并不能广泛地降低急性脑梗死的致死率与致残率。人们仍需寻找新的急性脑梗死的治疗策略。近年来,越来越多的研究关注于急性脑梗死后的免疫反应,已有证据[2-3]表明在脑梗死后诱导免疫抑制可以起到神经保护的作用。
在T细胞受体被抗原激活的同时许多共抑制分子也被激活以达到精确调节T细胞反应强度的目的,这些共抑制分子又被称为免疫检查点[4]。免疫检查点不仅参与维持机体对自身抗原的免疫耐受,而且还能有效地防止免疫过度激活,从而减轻炎症性组织损伤[5]。既往研究表明,免疫检查点T细胞免疫球蛋白黏蛋白-3[6](T cell immunoglobulin and mucin-domain containing-3,Tim-3)、程序性细胞死亡蛋白-1[7](programmed cell death protein-1,PD-1)和细胞毒性T淋巴细胞相关蛋白-4[8](cytotoxic T-lymphocyte antigen-4,CTLA-4)在中枢神经系统自身免疫性疾病中起重要的免疫抑制作用。研究[9]表明CD8+T细胞可能早在脑梗死发生3 h后就开始在梗死灶周边聚集。不同于CD4+T细胞,CD8+T细胞主要通过释放穿孔素和颗粒酶促进脑梗死后的炎症反应[2]。本研究通过检测急性脑梗死患者外周CD8+T细胞中PD-1、Tim-3和CTLA-4的表达,分析上述免疫检查点分子阳性率与患者预后的关系。
1 对象与方法
1.1 研究对象选取2018年11月至2019年11月经郑州大学第一附属医院神经内科诊治的急性脑梗死患者,共108例。选取同时期至该院体检科体检健康的90人作为健康对照。研究对象均自愿参加本研究并且签署了知情同意书。急性脑梗死患者的纳入标准为:①符合《中国急性缺血性脑卒中诊治指南2018》的诊断标准,并且均经MRI检查确认。②神经缺损症状首次出现,且在发病7 d内就诊。排除标准为:①妊娠或合并其他重要脏器功能不全者。②近期应用过免疫抑制剂、类固醇等药物。③患有自身免疫性疾病、感染性疾病、癌症等可能影响免疫系统稳态的疾病。
1.2 临床资料的收集采集研究对象的临床资料,如性别、年龄、糖尿病病史、高血压病史、房颤病史、吸烟史、冠心病病史、饮酒史等。采集患者入院当天或第2天清晨空腹静脉血,运用全自动生化分析仪检测低密度脂蛋白胆固醇(low density lipoprotein cholesterol, LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol, HDL-C)、甘油三酯、总胆固醇等。急性脑梗死患者均接受了为期90 d的随访,随访结束后应用modified Rankin Scale(mRS)评分评价预后,0~2分为预后好,3~5分为预后差。
1.3 CD8+T细胞中PD-1、Tim-3与CTLA-4表达的检测取空腹静脉血10 mL,抗凝后采用梯度-密度离心法分离外周血单个核细胞(peripheral blood mononuclear cell,PBMC)。PBMC计数后取1×106个,用FACS Buffer重悬后避光加入流式抗体,包括anti-CD3、anti-CD8、anti-PD-1、anti-Tim-3和anti-CTLA-4 (Biolegend公司产品),4 ℃避光孵育30 min后上流式细胞仪(BD FACS-Canto Ⅱ) 检测。
1.4 统计学处理采用SPSS 23.0进行分析。两组临床资料比较采用t/χ2检验。两组外周血CD8+T细胞中PD-1、Tim-3和CTLA-4表达的比较采用两独立样本t检验。采用Logistic回归分析急性脑梗死患者预后的影响因素。绘制ROC曲线分析CD8+T细胞中PD-1、Tim-3以及CTLA-4阳性表达率对急性脑梗死患者预后的预测价值。检验水准α=0.05。
2 结果
2.1 两组临床资料的比较结果见表1,两组年龄、性别、既往病史、血清LDL-C、HDL-C、胆固醇与甘油三酯水平等差异均无统计学意义。

表1 两组一般临床资料的比较
2.2 两组外周血CD8+T细胞中PD-1、Tim-3和CTLA-4的表达结果见表2。与健康对照组比较,急性脑梗死组CD8+T细胞中PD-1和CTLA-4阳性率下降。

表2 两组外周血CD8+T细胞中PD-1、Tim-3和CTLA-4阳性率的比较 %
2.3 急性脑梗死患者不同预后组临床参数比较根据急性脑梗死患者mRS评分,预后好43例,预后差65例。预后好组CD8+T细胞中PD-1阳性率高于预后差组。急性脑梗死患者不同预后组临床参数比较见表3。
2.4 急性脑梗死预后影响因素的Logistic回归分析以患者CD8+T细胞中PD-1、Tim-3、CTLA-4阳性率,性别(女=0,男=1),年龄,吸烟史、糖尿病病史、高血压病史(无=0,有=1)为自变量,以急性脑梗死预后为因变量(预后好为1,预后差为0),进行Logistic回归,结果显示患者CD8+T细胞中PD-1阳性率是急性脑梗死预后的影响因素,PD-1阳性率越高,患者预后越好(表4)。

表4 急性脑梗死预后影响因素的logistic分析
2.5 急性脑梗死患者CD8+T细胞中PD-1、Tim-3、CTLA-4阳性表达率对预后的预测价值结果见图1及表5。CD8+T细胞中PD-1阳性率预测患者较好预后的ROC曲线下面积为0.888(95%CI为0.825~0.951);PD-1阳性率为13.65%时,敏感度为88.4%,特异度为80.0%。

图1 急性脑梗死患者CD8+T细胞中PD-1、Tim-3、CTLA-4阳性表达率预测预后的ROC曲线
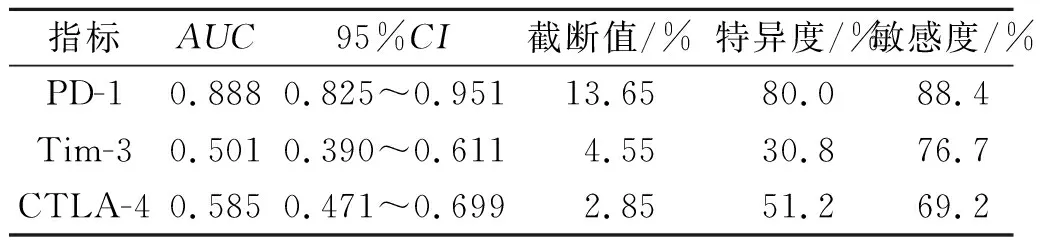
表5 CD8+T细胞中PD-1、Tim-3、CTLA-4阳性率对急性脑梗死预后的预测价值
3 讨论
在脑梗死发生24 h后,适应性免疫反应就已经开始激活[10]。目前普遍认为T细胞在脑梗死急性期起促进炎症反应,加重神经损伤的作用[2]。淋巴细胞重组研究[11]结果显示,在脑梗死后的血栓形成以及炎症反应中起关键作用的为CD8+T细胞。CD8+T细胞作为细胞毒性T细胞主要识别MHC Ⅰ类分子相关抗原。CD8+T细胞被激活后通过脱颗粒反应将蛋白颗粒酶、类似于补体C9功能的穿孔素、蛋白聚糖丝氨酸释放至细胞间质。穿孔素可以导致细胞穿孔,而颗粒酶可以激活凋亡途径,最终导致神经细胞的损伤[12]。本研究结果显示急性脑梗死发生后CD8+T细胞中起免疫抑制功能的PD-1的表达下调,这可能与脑梗死早期CD8+T被大量激活并且主要发挥炎症促进作用有关。既往一些研究[13-14]结果显示,与健康人相比,急性脑梗死患者外周血CD8+T细胞中Tim-3阳性表达率没有变化。我们的结果与上述研究一致。Zhao等[14]的研究结果显示,急性脑梗死后Tim-3在CD4+T细胞与CD14+的单核细胞上表达上调。因此,我们推测急性脑梗死后免疫检查点分子CTLA-4与Tim-3主要通过其他类型的免疫细胞发作免疫抑制作用。急性脑梗死患者PBMC上CTLA-4的表达率没有变化[15]。而蒋福生等[16]发现,急性脑梗死后CTLA-4在CD4+CD25+Treg细胞表面表达上调。本研究结果显示急性脑梗死组CD8+T细胞中CTLA-4阳性率下降。
PD-1是表达于T细胞表面的一种抑制性受体。PD-1通过与它的两种配体PD-L1(B7-H1)和PD-L2(B7-CD)相互作用发挥抑制T细胞活化、增殖和细胞因子分泌的作用[17]。在小鼠大脑中动脉栓塞(middle cerebral artery occlusion,MCAO)缺血模型中,PD-1途径的激活可以限制梗死体积,减少炎症细胞从外周招募至缺血组织,减少巨噬细胞以及小胶质细胞的激活最终降低小鼠神经功能损伤[18]。同时缺少PD-1配体(PD-L1与PD-L2)也可导致小鼠MCAO模型梗死面积增大,并且 PD-L1参与抑制炎症细胞向梗死灶浸润、减少T细胞与单核细胞激活以及抑制后续的炎症反应,不仅如此 PD-L1还介导了脑梗死后T细胞上PD-1表达的上调[19]。对34例急性脑梗死患者以及25例正常人外周血进行RNA芯片检测发现,急性脑梗死发生24至48 h之后,患者外周血CLTA-4信号途径显著上调[20]。阿托伐他汀能通过上调CTLA-4阳性的CD4+CD25+细胞的比例来降低MCAO模型大鼠的梗死面积以及神经功能损伤[21]。Tim-3在脑梗死患者外周血中的表达上调,并且CD4+T细胞上Tim-3的表达与IL-17的表达相关,CD14+单核细胞上Tim-3的表达与TNF-α相关,因此Tim-3可能通过调节炎症反应在急性脑梗的病理过程中起重要作用[14]。本研究结果显示,PD-1在预后较好患者中的阳性率更高,并且是患者预后的独立影响因素,与上述结果一致。本研究结果提示,虽然与健康人相比,急性脑梗死患者外周血CD8+T细胞中PD-1表达下降,但是其功能仍然应该为抑制急性脑梗后炎症反应与促进神经修复。
综上所述,我们发现急性脑梗死后,患者外周血CD8+T细胞中PD-1表达较健康人降低;外周血CD8+T细胞中PD-1表达率可以较好预测急性脑梗死的预后,PD-1表达率越高,预后越好。总之,我们的研究结果提示患者外周血CD8+T细胞中PD-1可能发挥神经保护作用。