诊断性131I全身显像的辐射防护
陈伟娜,贺旖君
(郑州大学第一附属医院 影像与核医学科,河南 郑州 450003)
分化型甲状腺癌(differentiated thyroid cancer,DTC)是内分泌系统中最常见的恶性肿瘤[1]。目前公认的治疗方式是手术切除、131I清甲治疗、促甲状腺激素抑制治疗[2]。131I清甲治疗的给药活度一般为1.11~3.70 GBq(30~100 mCi)[3],而131I释放出γ射线能量较大,使患者成为一个移动的放射源,对周围环境、家属及医护人员造成外照射辐射,因此,131I治疗期间患者需要住院进行隔离治疗。我国卫生与计划生育委员会颁布的《临床核医学的患者防护与质量控制规范》[4]规定,131I治疗DTC患者体内放射性活度残留量低于400 MBq时方可出院。目前关于治疗剂量131I的辐射剂量及防护研究较多[5-7]。而诊断性131I全身显像作为清甲治疗后效果评价及复查随访的主要检查项目,其使用量74~185 MBq(2~5 mCi)[3]远低于国家规定的出院剂量限值,因此,在诊断性131I全身显像复查期间不需要进行严格的隔离。联合国原子辐射影响问题科学委员会在2012年的报告中指出,医疗辐射在所有人为所致的辐射中,比例高达98%,所带来的影响已远远超过自然辐射带来的影响,需要引起重视[8]。但诊断性131I全身显像复查期间医护人员能否进行查房及治疗操作,家属能否探视陪伴,却无明确的规定,国内外也缺乏相应的研究报告。本研究旨在探讨诊断性131I全身显像复查期间患者1 m处的辐射剂量当量率,为医护人员及患者家属提供防护建议。
1 对象与方法
1.1 研究对象选取2020年10—11月首次清甲治疗后6个月在郑州大学第一附属医院行诊断性131I全身显像复查患者67例,其中男13例,女54例,年龄16~67(44.12±12.33)岁。纳入标准:曾在郑州大学第一附属医院进行手术,术后病理确诊为DTC且术后已经行大剂量131I清甲患者。排除标准:甲状腺手术或大剂量131I清甲治疗不是在郑州大学第一附属医院进行的患者,术后病理诊断不是DTC的患者。
1.2 研究方法患者行诊断性131I全身显像前停止服用甲状腺激素2~3周,忌碘饮食1~2周,显像用131I活度为4 mci(148 MBq),给药后48 h进行全身显像扫描。使用放射性核素治疗监护的机器人测量服碘后2、24、48 h后距患者正前方1 m处的辐射剂量当量率,测量3次取平均值。
1.3 统计学方法使用SPSS 19.0进行数据录入及统计分析。对3个不同时间点的辐射剂量当量率变化,采用重复测量方差分析进行组间比较。对服用131I后的辐射剂量当量率与国家安全标准限值的比较使用单样本t检验。
2 结果
2.1 不同时间点1 m处的辐射剂量当量率变化患者小剂量服131I后2、24、48 h后1 m处的辐射剂量当量率变化分别为3.20~13.37(6.53±1.69)、0.92~4.00(1.90±0.63)、0.15~1.21(0.58±0.23)μSv·h-1,差异有统计学意义(F=715.56,P<0.01)。服用小剂量131I后,辐射剂量当量率随时间逐渐下降,2 h时辐射剂量当量率最高,2~24 h下降速度比24 h后下降速度快,48 h后患者1 m处辐射剂量当量率处于极低的水平。见图1。
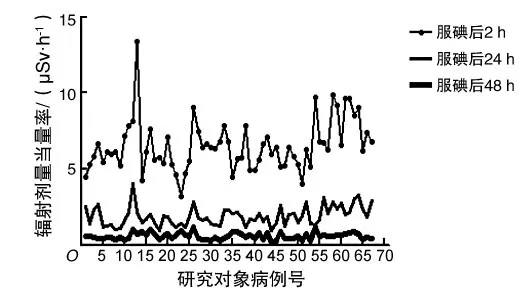
图1 不同时间点1 m处的辐射剂量当量率变化
2.2 不同时间点的辐射剂量当量率与国家安全标准限值比较国家安全标准规定职业照射区域的剂量率限值为10 μSv·h-1,公众照射区域的剂量率限值为2.5 μSv·h-1[9-10]。国家卫生标准规定患者周围1 m处的辐射剂量当量率低于1.4 μSv·h-1,出门旅行不受限制,解除距离防护,可以与同伴进行正常接触[11]。服131I后2 h,患者周围1 m处的辐射剂量当量率低于10 μSv·h-1,差异有统计学意义(t=16.768,P<0.01);服131I后24 h,患者周围1 m处的辐射剂量当量率低于2.5 μSv·h-1,差异有统计学意义(t=7.785,P<0.01),服131I后48 h,患者周围1 m处的辐射剂量当量率均低于1.4 μSv·h-1。
3 讨论
DTC死亡率低,预后较好,但仍有10%~50%DTC患者会出现复发或转移[12]。因此,需要对DTC患者进行长期随访。目前随访的常用方法是血清Tg检测和诊断性131I全身显像联合应用[13]。131I是一种放射性核素,主要发射β射线和γ射线,甲状腺癌患者术后口服131I是利用β射线去除残留甲状腺组织及隐匿的微小病灶,而γ射线用于131I全身显像可以寻找转移灶,作为清甲治疗效果及预后的主要依据。研究表明,在服用小剂量碘2 h后,患者周围1 m处的辐射剂量当量率低于国家规定的职业照射安全限值10 μSv·h-1,且低于美国核监会对公众活动区的限值(<20 μSv·h-1)[14],此时医生可以进行查房。2 h后辐射剂量当量率均值是6.53 μSv·h-1,按照本科室实际情况,假设医生查房每例患者需要0.1 h,每次有20例131I全身显像复查的患者,则每次查房的辐射剂量为13.06 μSv,按照每年收治1 000例患者计算,医生所受的辐射剂量13.06 mSv,低于国家标准限值(20 mSv)[15]。我国《临床核医学患者防护要求 WS 533—2017》[11]规定探视或照护核医学诊断检查或治疗患者期间所受的剂量不超过3 mSv,探视已食入放射性药物患者的婴儿和儿童所受剂量应约束在1 mSv以下。国际放射防护委员会ICRP103[16]建议胎儿、婴儿、儿童年接受辐射量限值为1 mSv。本研究中2 h后辐射剂量当量率均值是6.53 μSv·h-1,家属或陪护与患者1 m距离接触需要153 h(6.4 d)才会达到我国规定的公众受剂量限值(1 mSv),而辐射剂量当量率随时间而逐渐降低,因此,复查期间,家属陪伴患者1 m以上距离不会达到1 mSv的婴儿、儿童探视剂量限值,更不会达到3 mSv的成人探视剂量限值。因此,行131I全身显像的患者家属可以探视,包括孕妇及婴儿、儿童,所受辐射剂量不会超过剂量限值。任庆余等[17]研究131I治疗甲状腺癌的体外辐射剂量变化中得出,当患者服碘4 d后体表1.0 m处的辐射剂量率为0.60~2.30 μSv·h-1,其家庭成员(包括婴儿及孕妇)受到的辐照不会超过1 mSv的剂量限值,这与本研究的结果相符合。本研究表明在服用小剂量碘24 h后,患者周围1 m处的辐射剂量当量率低于公众照射区域的剂量率限值2.5 μSv·h-1,此时与公众交往时保持1 m以上的距离,公众照射不会达到1 mSv的国家规定限值,可以保证公众辐射安全[18]。小剂量服碘后48 h,患者周围1 m处的辐射剂量当量低于国家规定的出门参团旅行的限制(<1.4 μSv·h-1),不需要与同伴或公众保持1 m的距离,可以恢复正常距离的接触,可以恢复正常生活[11]。
综上所述,行131I全身显像患者服用的131I剂量很小,对医护人员及家属公众辐射非常小,不需要有心理负担。但考虑到患者体内残留的放射性核素及根据防护最优化原则,医护人员及家属要做好时间防护及距离防护,尽可能增大患者接触的距离,减少接触时间。本研究的不足之处在于未监测到服131I后即刻的辐射剂量当量率数据,且本研究只监测了公众距离(100 cm)的辐射剂量当量率数据,未来可以监测与患者近距离接触(30 cm)、一般距离接触(50 cm)的辐射剂量当量率数据进行研究。

