支气管扩张症合并慢性阻塞性肺疾病急性加重患者住院死亡的相关因素
邹外龙,闫磊,张鑫,杨琴,陈济超
(航天中心医院呼吸科,北京 100049)
支气管扩张症(bronchiectasis)与慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是临床上常见的慢性气道炎症性疾病,且临床表现及病理生理学、发病机制有相似之处[1]。研究显示COPD患者支扩的发生率为4.0%~72.5%[2]。英国多中心注册中心BRONCH-UK[3]推荐将解剖上气道异常的支扩合并符合病理生理学诊断的COPD患者归入COPD疾病谱的一种特殊表型,即支气管扩张症-慢性阻塞性肺疾病重叠综合征(bronchiectasis-COPD overlap syndrome,BCOS)。中重度COPD患者中很多合并支扩,表明两种疾病之间关系密切,两种疾病合并可能预示着预后不良[4]。目前对于BCOS的临床特点和发病高危因素,尤其是住院COPD急性加重(acute exacerbation of COPD,AECOPD)合并支扩(BCOS急性加重)患者的死亡因素,国内外的研究不多,导致对BCOS急性加重的认识存在不足,预后较差。本研究通过对BCOS急性加重患者的病历资料进行回顾性分析,探讨患者死亡的危险因素,以期为临床预防与诊治提供参考,现报道如下。
1 对象与方法
1.1 研究对象
收集航天中心医院呼吸科2015年1月至2020年6月期间收治的111例BCOS急性加重住院患者的临床资料,其中男70例,女41例,年龄46~92岁,中位年龄66岁。所有患者均按照支扩及COPD相关指南给予相应治疗。根据住院期间是否存活,分为存活组和死亡组,其中存活组97例,死亡组14例。研究获医院医学伦理委员会批准。
1.2 纳入与排除标准
1.2.1 纳入标准 (1)存在咳嗽、咳痰、呼吸困难等临床症状,且具有COPD发病的相关危险因素;(2)研究期间患者首次住院;(3)临床表现、辅助检查结果符合COPD及AECOPD的诊断标准[5];(4)符合支气管扩张症的诊断标准;(5)病历资料完整。
1.2.2 排除标准 (1)入院当天死亡;(2)存在导致支气管扩张症的病史,并且胸部高分辨CT(high resolution computerized tomography,HRCT)表现为严重支气管扩张,临床表现为长期咳大量脓痰、反复咯血;(3)合并其他严重肺部疾病,并且在COPD诊断之前已明确诊断支扩;(4)合并严重血液、消化系统疾病,严重心、肝、肾或全身性疾病;(5)不能完成肺功能或胸部HRCT检查。
1.3 方法
1.3.1 一般资料 包括年龄、性别、体质量指数(body mass index,BMI)、临床症状、症状持续时间、吸烟史及既往疾病史等。
1.3.2 实验室检查 2组患者入院后24 h内检测血常规[包括白细胞(white blood cell,WBC)计数、血红蛋白(hemoglobin,HGB)、粒细胞/淋巴细胞比值(neutrophil-to-lymphocyte ratio,NLR)、血小板(platelet,PLT)计数等]、血清白蛋白(serum albumin,Alb)、纤维蛋白原(fibrinogen,FIB)、血沉(erythrocyte sedimentation rate,ESR)、动脉血气分析(blood gas analysis,BGA)及痰培养。记录动脉血氧分压(partial pressure of oxygen,PO2)、二氧化碳分压(partial pressure of carbondioxide,PCO2),计算氧合指数(oxygenation index,OI)。
1.3.3 肺功能检查 住院期间,患者病情稳定后行肺功能检查,记录最大呼气第1秒呼出气量的容积占预计值百分比(forced expiratory volume in one second as percentage of predicted volume,FEV1%pred)。
1.3.4 HRCT 患者入院后48 h内于吸气末进行胸部HRCT平扫。研究者与经验丰富的影像科医师共同阅片,进行Bhalla评分[6]。
1.4 统计学处理
采用SPSS 24.0统计软件进行数据分析。计量资料组间比较采用t检验(正态分布)或Mann-Whitney秩和检验(非正态分布)。计数资料以例数(百分率)表示,组间比较采用χ2检验。将单因素分析中差异有统计学意义的变量纳入logistic回归,分析死亡风险因素。P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者临床特征单因素分析
记录患者真实电子病历数据,然后参考临床医师、影像科、检验科及肺功能室等专家意见,从中筛选出31个可能的潜在风险因素进行单因素分析。研究结果显示,年龄、BMI、合并基础病、FEV1%pred、Bhalla评分、NLR、Alb、PCO2、OI、铜绿假单胞菌感染及每年症状持续天数与BCOS急性加重患者死亡相关(P<0.05)。2组患者入院前发病时间、住院时间、性别、吸烟年包数比较,差异无统计学意义(P>0.05);临床表现方面,咳嗽积分[7]、咳痰量、颜色、Borg量表呼吸困难评分、咯血量等比较,差异均无统计学意义(P>0.05);WBC、HGB、PLT、FIB及ESR基本一致,差异无统计学意义(P>0.05;表1)。
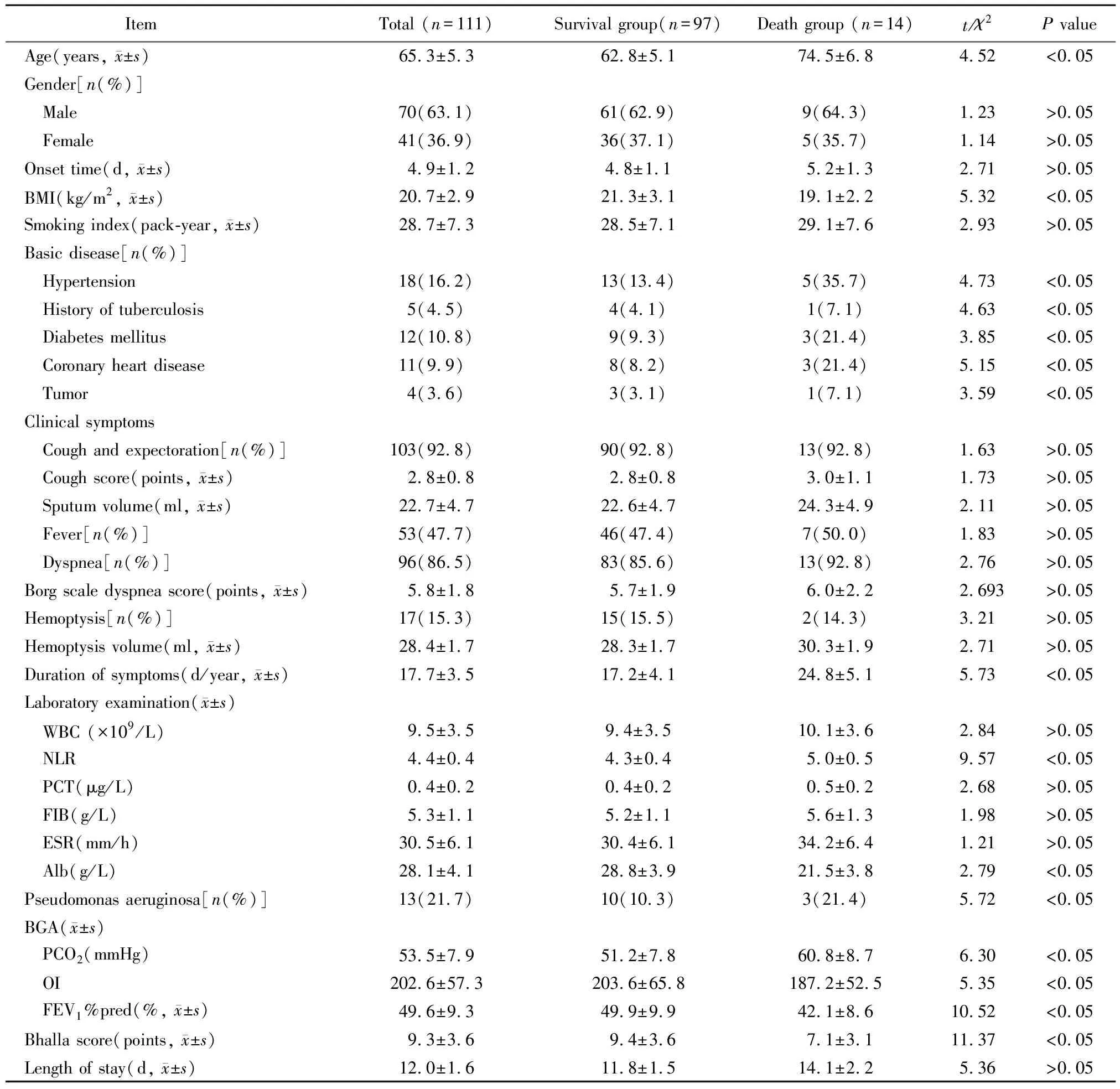
表1 2组患者临床特征单因素分析
2.2 2组患者临床特征多因素logistic回归分析
对单因素分析中有统计学意义的自变量进行多因素logistic回归分析,结果显示NLR、FEV1%pred及Bhalla评分是BCOS急性加重患者的死亡独立危险因素(P<0.05;表2)。
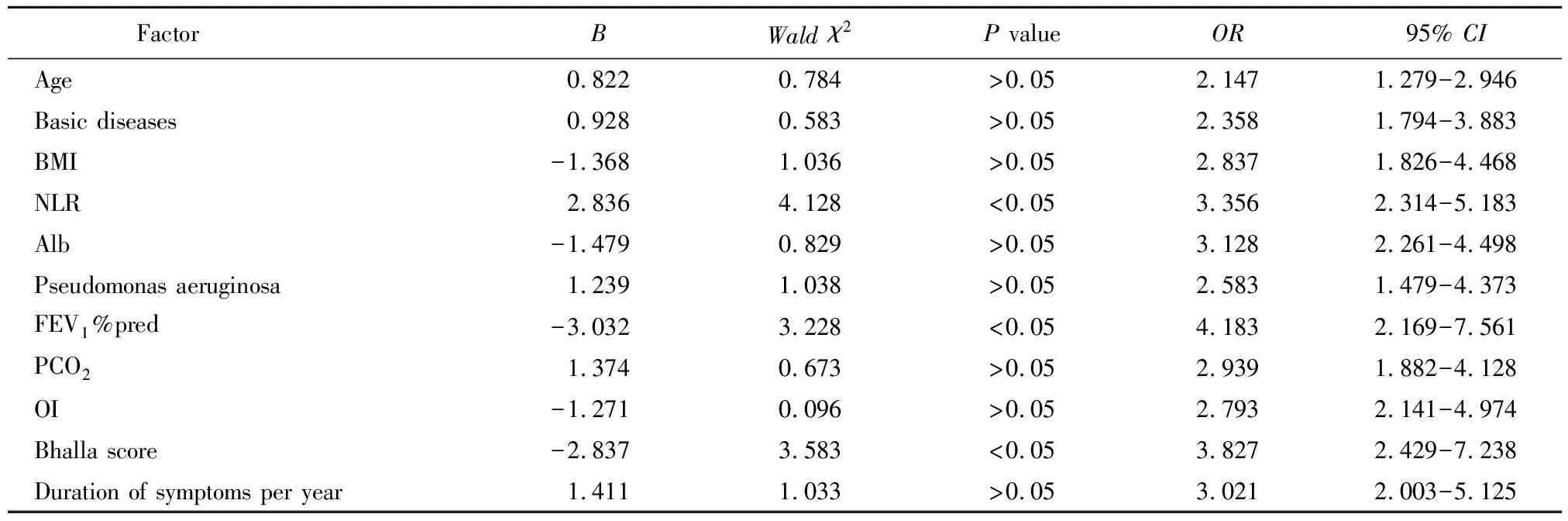
表2 2组患者临床特征多因素logistic回归分析
3 讨 论
掌握BCOS急性加重患者的临床特点并筛选高危患者,有助于临床诊断和治疗,改善患者预后。国外研究显示,BCOS临床上表现为咳嗽剧烈、脓痰多、呼吸困难明显、急性加重频繁及炎性标志物水平高[8]。本研究结果显示,BCOS急性加重患者的临床症状如咳嗽咳痰、发热、呼吸困难、咯血及WBC计数、PCT、FIB、ESR等临床资料与上述报道基本一致,但存活组和死亡组患者未显示出明显差异,单因素分析亦未显示为死亡风险因素。可能的原因为,选取的研究对象为住院患者,病情较重,因此组间无显著差异。高龄、合并基础疾病、PCO2及OI组间比较,差异有统计学意义,表明BCOS在老年人群的发病率更高,并且高龄患者器官功能减退是死亡率升高的原因。此外,既往肺结核、肿瘤等基础疾病增加BCOS急性加重患者的死亡风险。分析原因为既往肺结核、肿瘤病史对肺功能影响大,多项研究[9,10]证实,烟雾、污染颗粒、感染因子、肺结核病史等都属于COPD、支气管扩张症重要的致病因素,可加重气道炎症和气道重塑,使气道壁和肺实质发生慢性炎症和结构损伤,是BCOS急性加重死亡患者病情危重的原因。患者营养状况是影响预后的重要因素,而BMI、Alb是常用的筛查和评价营养状况生理指标,研究表明,BMI是支气管扩张急性加重、COPD死亡的独立危险因素[11]。本研究结果显示,低BMI及低Alb增加BCOS急性加重患者的死亡风险。Patel等[12]研究发现,气道分离的铜绿假单胞菌会增加3年病死率,延长住院时间,本研究结果显示,死亡组患者铜绿假单胞菌感染比例高,可能增加BCOS急性加重患者的死亡风险。
BCOS患者影像学表现的累计范围越广,意味着肺部病变受影响越大,支气管扩张症的胸部影像学Bhalla评分越低,临床症状更重,有研究显示当病变累及肺叶数≥3个是支气管扩张患者死亡的高危因素[13]。本研究多元回归分析结果表明,胸部影像学Bhalla评分低是BCOS急性加重患者的死亡独立危险因素。此外,NLR升高亦是BCOS急性加重患者死亡的独立危险因素。NLR是反映两种血细胞之间动态平衡的一种新型炎症指标[14],在COPD的预后中有重要价值。Yao等[15]单独使用NLR预测院内AECOPD患者病死率,发现NLR的最佳临界值为6.24。因此,监测BCOS急性加重患者的NLR水平有利于评价病情和评估预后,从而更好地指导治疗。FEV1%pred是肺功能检查的重要指标,是判断COPD肺功能损害程度的最常用参数,是COPD严重程度评估的重要工具,本研究单因素分析结果显示死亡组FEV1%pred明显低于存活组,多因素回归分析显示FEV1%pred是BCOS急性加重患者死亡的独立危险因素。
本研究通过对BCOS急性加重患者死亡风险因素进行分析,结果显示NLR升高、FEV1%pred下降及Bhalla评分低是BCOS急性加重患者死亡的独立危险因素。研究结果可能对BCOS急性加重患者的诊治及预后的改善有一定意义。本研究为回顾性分析,危险因素相关指标尚未全面纳入,且患者来自本院住院患者(需能配合完成肺功能检查),未纳入门诊BCOS患者。因此,今后需进行包括门诊患者的更大规模研究,进一步探讨BCOS急性加重患者住院死亡的危险因素。

