老年衰弱患者吞咽障碍与身体平衡、步速及起坐时间的相关性
王晓媛,胡梦梦,赵婷,申姜琼,阚庭,皮红英
(中国人民解放军总医院:1第一医学中心护理部,2第四医学中心骨科医学部,3第二医学中心综合外科,4第二医学中心护理部,5研究生管理大队,6护理部,北京 100853)
由于人口预期寿命的延长和老龄化进程的加快,与年龄相关的综合征(如衰弱、失能及吞咽障碍)的研究日益受到重视。吞咽障碍(dysphagia)[1]指难以有效地将食团从口腔移至食管及胃内,是老年衰弱在口腔中的表现,包括口咽吞咽障碍和食管吞咽障碍,其发生率在社区为13%~22%,养老机构为40%~60%[2],且随年龄的增长而增加。躯体能力测试(平衡、步速和起坐时间)是预测老年人独立生活的重要指标[3]。研究表明躯体能力与衰弱的发生密切相关[4,5],但尚无探讨躯体功能与吞咽障碍之间关系的研究,且躯体功能对吞咽功能的影响仍不明确。本研究旨在探讨老年衰弱患者吞咽障碍与平衡、步速和起坐时间的关系,为临床早期识别衰弱患者的吞咽障碍提供参考。
1 对象与方法
1.1 研究对象
采用便利抽样法,纳入2019年2月至10月中国人民解放军总医院第二医学中心住院老年衰弱患者为调查对象。纳入标准:(1)年龄≥60岁;(2)经FRAIL量表评估为衰弱状态;(3)意识清楚,能正常交流并知情同意。排除标准:(1)合并严重心、肝、肾等重要器官功能不全;(2)合并严重恶性肿瘤、恶液质等其他恶性疾病;(3)存在精神病史,无法配合评估;(4)有胃管或气管插管。
1.2 方法
1.2.1 研究工具 (1)一般资料调查问卷,包括年龄、性别、体质量、体质量指数(body mass index, BMI)、睡眠时间、自觉疲乏、慢性疼痛、1年内跌倒等。(2)洼田饮水试验[6]是评定吞咽障碍的方法。患者正常速度喝下30 ml温开水,根据所需时间和呛咳情况分为1~5级,对应优、良、中、可、差的吞咽状态。1级为正常,2级为可疑,3~5级为异常。可疑与异常患者为吞咽障碍。(3)Fried衰弱表型[7]包含体质量下降、疲乏、步速缓慢、握力低下、活动量低下5项内容。按照亚洲肌少症工作组建议,男性握力临界值定义为26 kg,女性为18 kg,步速0.8 m/s作为界定值[8]。符合1项指标计1分,其中0分为无衰弱,1~2分为衰弱前期,3分及以上为衰弱。(4)简易躯体能力测试(short physical performance battery, SPPB)[9]是评估躯体功能的有效工具,包括串联站立平衡测试、4米步行速度及5次起坐测试3项内容,分值为0~12分,得分越高功能越好。
1.2.2 资料收集 严格按照纳入、排除标准选择调查对象,使用统一的校正仪器,培训调查及评估测量标准化方法,采用盲法收集数据,双人现场对患者进行问卷调查及身体机能评估,资料由调查员统一填写。根据Fried衰弱表型结果将患者分为衰弱前期和衰弱,根据洼田饮水试验结果将患者分为吞咽障碍组和吞咽正常组。
1.3 统计学处理

2 结 果
2.1 2组患者一般资料比较
本次调查共发放350份问卷,其中28份问卷因部分数据缺失而被剔除,最终收回322份(88.2%)有效问卷。其中男性253例(78.6%),女性69例(21.4%),年龄63~98(76.91±9.23)岁。衰弱前期患者278例(86.3%),衰弱期44例(13.7%);吞咽障碍组患者58例(18.0%),吞咽正常组患者264例(82.0%)。2组患者吞咽状况在年龄、握力、疲乏、慢性疼痛、低血压方面比较,差异均无统计学意义(均P>0.05);BMI及1年内跌倒的衰弱患者吞咽状况比较,差异有统计学意义(P<0.05;表1)。
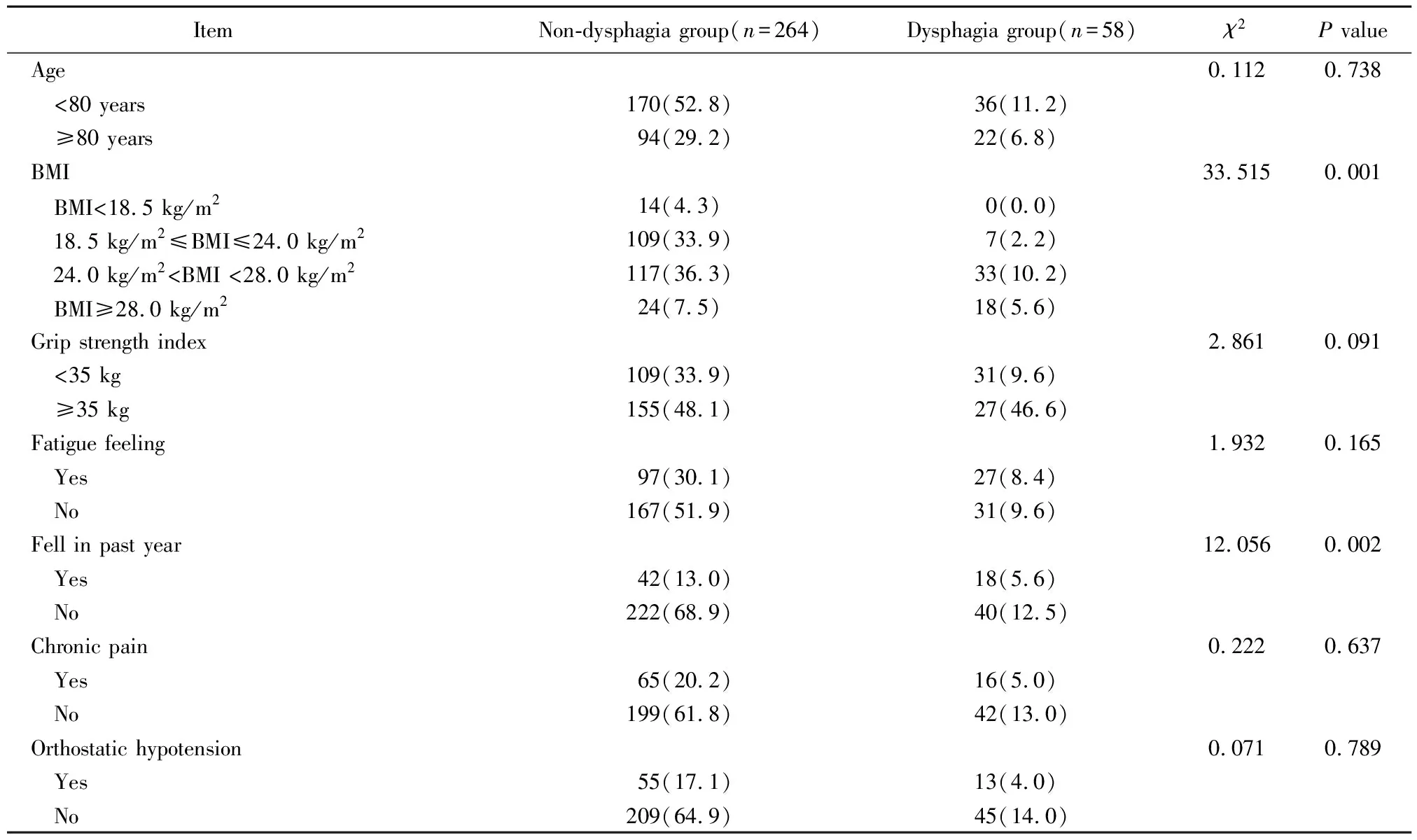
表1 2组患者一般资料比较
2.2 2组患者躯体功能情况比较
吞咽困难组患者的SPPB、串联站立平衡、4米步行速度及5次起坐得分均较无吞咽困难组低,差异均有统计学意义(均P<0.05;表2)。

表2 2组患者躯体功能情况比较
2.3 老年衰弱患者吞咽障碍与平衡、步速、起坐时间相关性
分析老年衰弱患者吞咽障碍和SPPB总分及子条目的相关性,结果显示,SPPB总分及各条目与吞咽障碍发生均呈负相关(P<0.05;表3),表明SPPB得分下降与吞咽障碍的发生有相关性。
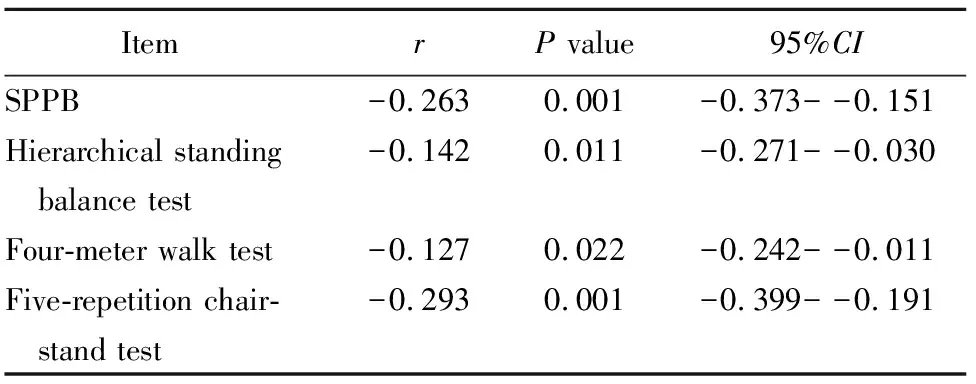
表3 平衡、步速、起坐时间与老年衰弱患者吞咽障碍相关性
3 讨 论
吞咽困难是老年人普遍存在但易被忽视的一种老年综合征[10]。本研究结果显示老年衰弱患者吞咽障碍的发生率为18.01%,远高于健康老人。国内外多项研究表明老年衰弱/肌少症与患者吞咽功能障碍有关[11,12],与本研究结果一致,可能与老年衰弱患者口腔及舌部肌肉力量进行性下降、进食和咀嚼运动受到影响有关。本研究显示不同BMI、1年内是否跌倒的患者吞咽功能的差异有统计学意义,表明BMI和跌倒与吞咽功能障碍有相关性,与国外部分研究结果一致[13]。因此,临床工作中应重点关注存在BMI降低及有跌倒风险的老年衰弱患者,通过早期筛查与评估,识别吞咽障碍的危险因素和临床表现,给予针对性预防,同时避免发生BMI降低及跌倒,进而减少吞咽障碍的危险因素,最大程度地恢复功能。
与吞咽功能正常的老年衰弱患者相比,吞咽障碍患者躯体功能测试得分更低,串联站立平衡评分更低,4米步速时间、5次起坐时间更长,说明吞咽困难的老年衰弱患者躯体能力会减弱,这可能与吞咽困难患者口服食物减少或改变导致的营养状况降低有关。多项研究表明[14,15],吞咽困难摄入蛋白质、维生素或矿物质减少,因此体质量明显减轻,造成营养不良[16],导致老年人的肌肉质量、力量和功能下降。临床护理吞咽困难的衰弱老人时,可实施补偿性和康复性干预策略,补偿性策略如姿势调整、减慢进食速度、限制食物大小、采用合适设备以及保持适宜环境,康复策略如舌头抵抗运动和颈部运动等[17]。通过这些方法,不仅能安全、有效地摄入食物,获得营养获益,而且有利于恢复躯体功能,改善生活质量。
Kuroda等[18]2012年提出“肌少症性吞咽障碍”(sarcopenic dysphagia)这一概念,指出肌肉减少症是老年人吞咽困难的独立危险因素,但吞咽困难与躯体功能的关系尚不明确。本研究中,SPPB总分、串联站立平衡评分、4米步速评分、5次起坐时间评分与吞咽障碍得分均呈负相关,说明SPPB得分的下降可作为临床和流行病学研究中发生吞咽障碍的提示指标,也表明传统用于提高躯体能力的训练可能直接或间接有益于老年衰弱患者吞咽困难的预防及改善。
本研究存在一定局限性。首先,调查设计为单中心,调查对象所在医院主要收容军队退休干部,人群特殊性可能对本研究结果的推广应用存在一定的影响,以后需要通过大样本、多中心的调查来进行验证。第二,本研究为现状调查,数据为横断面性质,可能存在一定选择性偏倚或者幸存者偏倚,须进行纵向分析,以确定吞咽困难是否与体力下降和以后的残疾增加有关。
综上,老年人吞咽障碍常因症状隐匿而被临床医务人员忽视,给患者带来潜在风险。躯体能力评分与吞咽障碍密切相关,可以通过早期SPPB筛查评估,发现潜在吞咽障碍人群,从而最大限度地减少临床不良事件发生,实现提高老年人生活质量、降低医疗护理负担的目标。

