显微镜下双针与单针缝线纵向套叠式吻合术治疗梗阻性无精子症的比较性研究
向安平 胡政麾 何 宁 张 炎 吴宏珅 金晓东*
1.浙江大学医学院附属第一医院泌尿外科(浙江杭州 310003)2.湖州市第一人民医院泌尿外科(浙江湖州 313000)
不孕不育是当今世界困扰很多家庭的疾病,据统计约15%的家庭受困于此,其中有一半的不孕不育原因可归根于男方[1]。在男性不孕不育人群中,无精子症是常见的病因,发生率为10%-15%,这其中约40%是梗阻性无精子症[2]。既往梗阻性无精子症无有效治疗方法,患者只能被迫选择体外受精联合胚胎移植技术/卵胞浆内单精子注射(ICSI),但是人工辅助受孕仍存在诸多问题:费用高昂、成功率低、多胎妊娠、女性卵巢过度刺激综合征、早产、低体重、出生缺陷等[3]。
近年来伴随着医学的发展,显微镜下输精管附睾吻合术(MVE)被证明是治疗附睾管梗阻性无精子症(EOA)的有效方式[4,5]。Kumar等报道手术后自然受孕率可达32%-40%[6],Peng,J研究发现显微镜下附睾输精管吻合术(MVE)后精道再通率和受孕率分别达到76.3%和34.8%[7]。
显微镜下附睾输精管吻合术操作精细,手术难度极高。手术方式也经历了多次优化,从1998年的Berger的三针三角形吻合法[8]到2000年的Marmar双针横向吻合法[9],到2003年Chan在大鼠身上应用的双针纵向吻合法[10],再到2007年Monoski首次介绍的单针纵向吻合法[11],使该手术取得了长足进步。相比国外多采用双针纵向吻合法[12],由于经济等方面的因素,国内各中心采用单针纵向吻合为主。但目前尚缺乏两种方法的比较性研究。
本研究回顾性分析了在我院行显微镜下附睾输精管吻合术,双针纵向吻合法与单针纵向吻合法的病例,以比较两种方法的优缺点,临床资料。现报道如下。
对象与方法
一、临床资料
收集2018.01-2020.01在浙江大学附属第一医院诊治的附睾管梗阻性无精子症患者44例,所有患者均在禁欲3-6天后行精液常规检查,且证实为无精子症,精液量、PH值、精液果糖、中性α-葡萄糖苷酶、生殖激素等均正常,B超或MRI排除射精管梗阻、精囊梗阻,术前B超检查睾丸中等回声,分布均匀[11],术中通过输精管注水试验排除输精管远端梗阻,术前阴囊超声检查提示患者附睾管扩张或呈细网格状改变,术中附睾液检查证实有精子;配偶经妇科检查排除生殖系统生育功能障碍。入组患者均接受了显微镜下附睾输精管吻合术,其中行双针纵向吻合法有21例,单针纵向吻合法有23例。相关临床参数详见表1。

表1 患者临床参数
二、手术方法
患者在全麻下于阴囊隔处纵形切开,显露睾丸、附睾及阴囊段输精管,于附睾输精管连接处离断输精管,输精管腔内插入24G套管针鞘,连接1ml注射器,行输精管注水试验,若推注无明显阻力提示无输精管远端梗阻,结扎输精管近端。显微镜下选取扩张明显的部位切开附睾包膜,显露饱满的附睾管。设计好缝线的进出针点(双针法见图1,单针法见图2)。
双针法:取8-0 prolene线于6点钟位置先固定输精管浆膜层与附睾包膜,取两根相同的10-0美国sharppiont尼龙线按图1方向进针,因双针法有一线两针,我们先将两根10-0线针头平行贯穿缝入附睾管,暂不拔出针头,防止附睾管塌陷,用尖刀片在两针之间纵向切开附睾管壁,毛细玻璃管吸取溢出的附睾液,放置载玻片上,在显微镜下寻找有无精子。若发现精子,拔出针头,两端针头继续按图1所示缝入输精管粘膜层,收紧缝线,将输精管呈套叠式拖入附睾腔,打结固定附睾管与输精管。8-0 prolene线间断环形加固缝合输精管浆膜层与附睾包膜10-12针。若未发现精子,依次顺尾、体、头寻找含有精子的扩张的附睾管做吻合。回纳睾丸,关闭切口。

图1 双针法进针方向
单针法:取8-0 prolene线于6点钟位置先固定输精管浆膜层与扩张部分的附睾包膜,因10-0 prolene单针为一线一针,我们只能先按图2方向进针穿入输精管粘膜层,再将两根针头平行贯穿缝入附睾管,切开附睾管寻找精子,若发现精子,可继续按图2完成余下步骤。若无精子,则需剪除8-0 prolene固定线,再顺尾、体、头寻找扩张的附睾管,并重新取8-0 prolene线于6点钟位置重新固定输精管浆膜层与扩张部位的附睾包膜,重复以上吻合步骤。

图2 单针法进针方向

图3 离断输精管后注水试验

图4 标注输精管吻合点
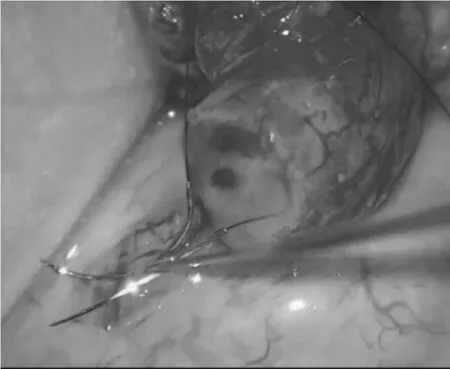
图5 切开留置双针的附睾管

图6 输精管附睾环周吻合固定
三、术后随访
我们通过微信或电话的方式对所有手术患者进行随访。术后3月内每月复查精液常规,3月后改每3月复查一次精液常规直至术后1年。术后禁欲1月,1月后建议每周2-3次性生活,记录术后精道复通率、自然受孕率及并发症情况。如果在12月后仍然无精子,我们建议患者行人工辅助受精。精液常规精子浓度>104/ml为精道再通[13]。
四、统计学处理
采用SPSS 21.0统计软件进行统计处理,研究资料服从正态分布,采用χ2检验,P<0.05为有统计学意义。
结果
一、入组患者均顺利完成显微镜下附睾输精管吻合术,其中行双针纵向吻合法有21例,单针纵向吻合法有23例。所有患者均同时行双侧附睾输精管吻合;双针法平均手术时间166.6±18.8分钟,单针法平均手术时间176.4±12.9分钟;双针法再通率为47.6%(10/21),单针法再通率为34.8%(8/23);双针法自然受孕率为4.7%(1/21),单针法自然受孕率为8.7%(2/23);两组平均手术时间、再通率、受孕率比较无统计学差异,提示两种手术方式疗效相当。所有患者手术切口愈合良好,术后未出现阴囊血肿及精子肉芽肿等并发症。具体情况见表2。

表2 两种术式的疗效
二、44例行显微镜下附睾输精管吻合术的患者有17例在术后1~6月内实现精道复通,复通率为38.6%(17/44),仅有1例在6月后复通,12月内累计复通率为40.9%(18/44)。
讨论
附睾管梗阻是导致男性不育的常见疾病,病因主要是附睾炎和输精管医源性损伤。人工辅助受精是既往常见的治疗方法,但这种方法有费用昂贵、胎儿低体质、卵巢过度刺激等劣势。目前显微镜下附睾输精管吻合术(MVE)已被证实为一种疗效佳、安全性高的治疗方式[14]。MVE可提升患者的自信心,获得优质精子,提高胚胎质量[15]。
Berger’s的三针三角形吻合法、Marmar’s双针横向吻合、Chan’s双针纵向吻合法,都采用了双针10-0尼龙线,这种材料价格昂贵,且不易获取,因此限制了部分地区该手术方式的开展,而单针法取材容易。
附睾输精管吻合术操作精细,寻找有精子的扩张附睾管是手术的关键。手术过程往往需要依次从附睾尾至附睾头段多次切开寻找精子。双针10-0尼龙线因有一线两针,我们在应用时首先将一端缝针穿入扩张的附睾管,再将另一端缝针穿入输精管,最后收紧吻合。单针10-0 prolene线为一线一针,我们在应用时只能先穿入输精管粘膜,再穿入扩张的附睾管,最后收紧吻合。我们在实践中发现双针法在吻合附睾输精管时更加便捷,遇到需反复寻找有活动精子的附睾管时,可免去单针法预先固定输精管浆膜层与附睾包膜的麻烦。
在行显微镜下附睾输精管吻合术时,理想的缝线长度为4-5cm,双针线的缺点是不可裁剪,这种过长的缝线在手术使用时容易绕线,不利于显微镜下操作。单针线可剪裁,因此这种缝线可减少操作时绕线的麻烦,这是单针法的优势。本次研究发现单针法的手术时间要稍长,但两者无统计学差异。
附睾液中有活动精子与术后的再通率及自然受孕率密切相关[16],因此我们在手术时采取术中抽取附睾液即刻在显微镜下观察精子,确保患者无睾丸生精异常[13],指导手术选择最佳吻合部位。Peng J研究显示双侧附睾输精管吻合术后的再通率高于单侧吻合[17],因此本研究我们排除了行单侧MVE吻合的病例。
Monoski研究发现双针法与单针法在术后精道复通率上无统计学差异。本次研究的双针法再通率47.6%(10/21),单针法再通率为34.8%(8/23);双针法自然受孕率为4.7%(1/21),单针法自然受孕率为8.7%(2/23)。两个研究组的观察值无统计学差异,这也印证了Monoski的报道,说明了双针法与单针法的疗效相当。目前单针和双针法套叠式吻合[14]治疗梗阻性无精子症的术后疗效不一,影响因素诸多。结合我们本次研究分析原因如下:1.这种手术操作精细,对设备要求高,手术还不甚成熟。2.目前国内外开展的研究均不是大样本。因此我们希望通过本次研究为手术积累经验,旨在推进本手术的成熟度。
目前文献报道的术后复通率、受孕率差异较大[18]。我们本次研究发现手术后总体复通率为40.9%(18/44)、总体怀孕率为6.8%(3/44),我们手术疗效低于大部分的文献报道。分析可能原因为:本次的研究人群比较年轻,他们受困于城市购房压力以及现代婚姻观,结婚后生育意向低;我们本次的随访时间短,远期的复通情况不得而知;另外我们推测与精子浓度、梗阻时间等多因素有关[19],因此术前选择合适人群尤其重要。
Kumar’s研究表明术后平均复通时间为3.2个月[6],因此我们本次研究以术后6月精道复通为近期疗效。我们发现绝大部分是在6月内复通,而6月后复通的概率极低,因此我们建议术后6月仍然未实现复通的患者可早日行人工辅助受精,减少患者的等待时间。
由于MVE手术有较高的失败率,术后有再次狭窄可能,我们术中对所有患者都进行精子冻存,若手术失败可行ICSI治疗。对于术后出现精子而暂时无生育要求的患者,我们建议保持较高频率的性生活,一般2-3天一次,以防出现狭窄而再次导致无精子症。
本研究存在一定局限性,采用回顾性研究,且样本少,观察指标不丰富,缺乏远期随访结果。总而言之,双针法与单针法纵向附睾输精管吻合术对治疗附睾梗阻性无精子症均是一种有效的手术方式,两种手术方式各有优缺点,手术的再通率及自然受孕率目前还不理想,有待医学的进一步发展。

