膈肌超声检查在指导肥胖患者撤离呼吸机的预测价值研究
赵永华, 靳立振, 于巧青, 孟 伟, 刘东海, 晁怀宇
(河北省廊坊市人民医院, 河北 廊坊 065000)
肥胖主要原因是异常或过量脂肪在体内堆积,其不仅影响个人健康,还会增加社会和经济负担,所以越来越受到重视。随着肥胖的人数不断增加,ICU中的肥胖患者人数也随之增加,有研究显示入住ICU的患者中至少有20%肥胖,且还有增加的趋势[1]。目前衡量肥胖程度使用体重指数(body mass index,BMI),即体重(kg)/(身高(m2),我国的标准是BMI≥28kg/m2为肥胖。肥胖对呼吸系统的损害是多方面的,最主要的是使膈肌功能下降,从而导致肥胖患者撤离呼吸机困难。撤离呼吸机是一项非常繁重的工作,过早的或者过晚的撤机都会引起许多的并发症,所以每天医生要用至少40%的工作时间评估患者能否撤离呼吸机,现有预测撤机的指标很多,如:最大吸气压力、分钟通气量、浅快呼吸指数等,但是这些传统指标仍不能准确的预测撤机结果,一些新指标比如膈肌位移时间指数(Excursion-time index ,E-T指数)指导撤机的研究比较少,特别是对于肥胖的病人[2]。故本研究采用超声检测膈肌E-T指数是否能预测肥胖患者撤机进行临床研究。
1 资料与方法
1.1一般资料:选取我科2017年4月至2020年12月符合纳入标准的连续机械通气患者48例。本研究获得廊坊市人民医院伦理委员会批准(201704103),患者及其家属知情同意并签署知情同意书。纳入标准:①BMI≥28kg/m2;②经口气管插管并机械通气时间>48h;③机械通气的病因去除;④氧合指标:吸氧浓度≤50%,呼吸末正压≤8cmH2O时,氧合指数≥150mmHg或血氧饱和度>92%;⑤血流动力学稳定,不需要血管活性药的治疗;⑥有自主呼吸、咳嗽咳痰的能力,气道分泌物少;⑦神志清楚,无镇静药物应用。排除标准:①年龄<18岁;②膈肌麻痹、颈髓损伤;③气胸、纵隔气肿及胸壁外伤;④神经肌肉疾病;⑤存在多脏器衰竭或血流动力学不稳定。
1.2方 法
1.2.1研究方法:本研究为前瞻性观察研究。对于符合纳入标准的患者收集年龄、性别、BMI、急性生理和慢性健康评估(APACHE)Ⅱ评分、基础疾病、机械通气原因等资料。进行自主呼吸试验[3](spontaneous breathing trial,SBT)前,在呼吸机的A/C(assist control )模式下测量右侧膈肌的移动度(diaphragm excursion,DE),并记录患者呼吸频率(respiratory rate,RR)、吸气时间(inspiratory time,Ti),记录5次并取平均值,计算膈肌E-T指数(DE×Ti);进行SBT时,采用低水平的压力支持模式,该模式压力为5cmH2O,吸氧浓度与脱机前的吸氧浓度一致,进行30min的自主呼吸试验,SBT结束时在呼吸机监测面板上记录患者的RR、Ti及潮气量(tidal volume,VT),连续记录5次并取平均值,同时用超声测量患者右侧膈肌的移动度,连续记录5次并取平均值,并计算RSBI(RSBI=RR/VT)、E-T指数(DE×Ti)。
1.2.2超声检测膈肌移动度的方法:患者取半卧位,床头抬高45度,用线性高频探头,置于右侧腑中线第7~8肋间,探头标记点指向头侧,在B超的模式下,找到位于壁层胸膜与腹膜之间的低回声区就是膈肌,测量膈肌在吸气末厚度和呼气末厚度,分别测量5次后取平均值。用5MHz凸阵探头,至于右侧腋中线或是腋后线,以肝脏作为声学窗,探头标记点指向背侧,用二维超声观察右侧膈肌活动最大位置,冻结图形后用M超声测量并记录数据,分别测量5次后取平均值。
1.2.3撤机结局的评价及分组:在拔除气管插管后48h内不需要无创或有创机械通气,则为脱机成功。患者拔管后48h出现下列情况之一的,则重新使用呼吸机支持:出现意识障碍、呼吸频率>35次/min,血流动力学不稳定(心率>140次/min,收缩压>180或<90mmHg),视为撤机失败。依据撤机结局将患者分为撤机成功组与撤机失败组。

2 结 果
2.1一般资料的的比较:撤机成功与撤机失败的两组比较,性别、年龄、BMI、急性生理与慢性健康评分(Acute Physiology and Chronic Health EvaluationⅡ,APACHEⅡ)、基础疾病、机械通气原因等比较差异均无统计学意义(P>0.05),见表1。
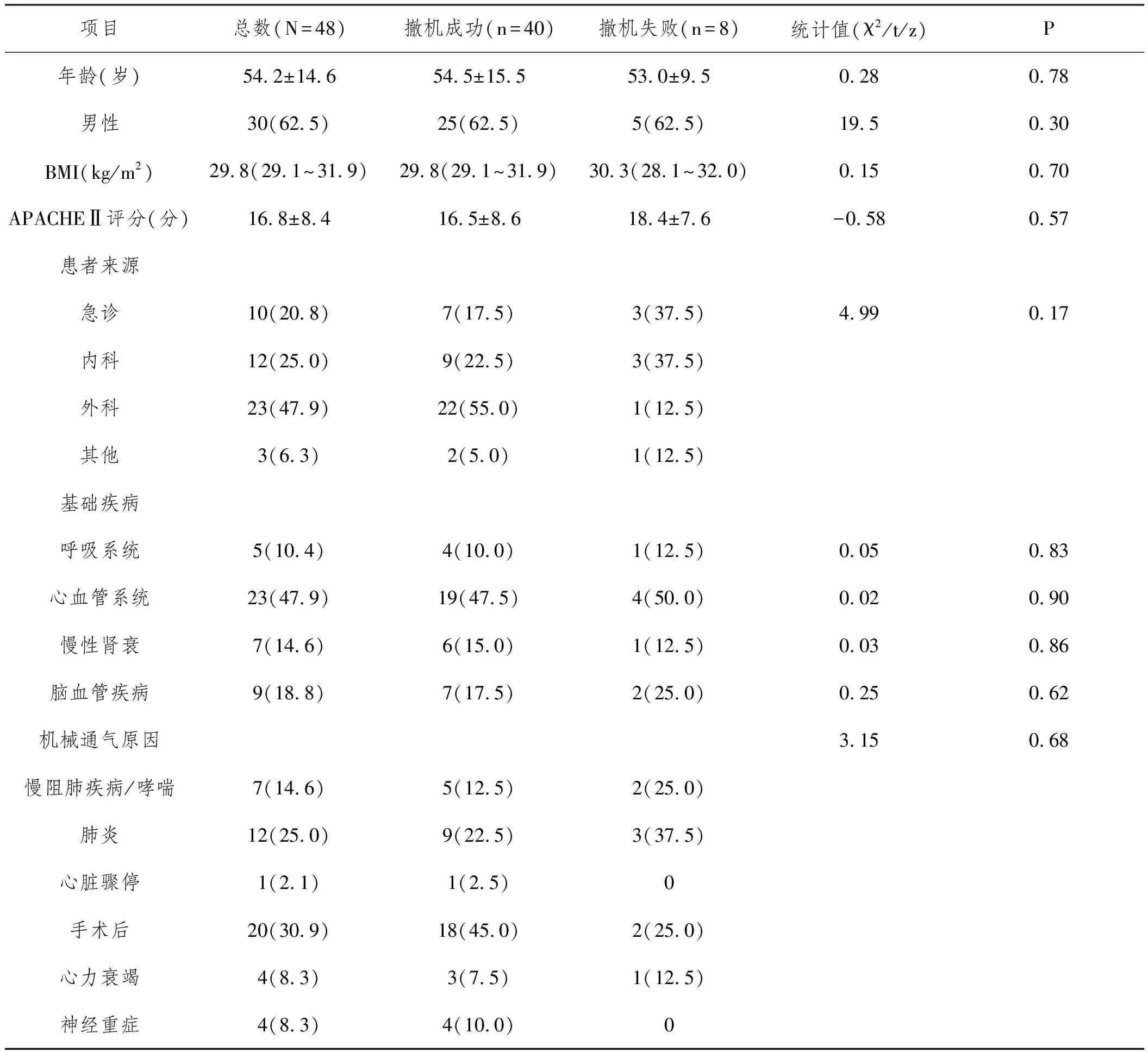
表1 纳入研究的患者一般临床资料比较
2.2观察指标的比较:撤机成功与撤机失败的两组比较,撤机成功组在呼吸机的A/C的模式下,DE、Ti、E-T指数无统计学意义(P>0.05)。SBT时,撤机成功组的DE、Ti、E-T指数明显高于撤机失败组(P<0.05),撤机成功组的机械通气时间明显低于撤机失败组(P<0.05)。两组的ICU住院时间无统计学意义(P>0.05)。详见表2。在A/C模式与SBT时各参数的变化值DE、Ti、E-T指标,撤机成功与撤机失败比较有统计学意义(P<0.05)。详见表3。
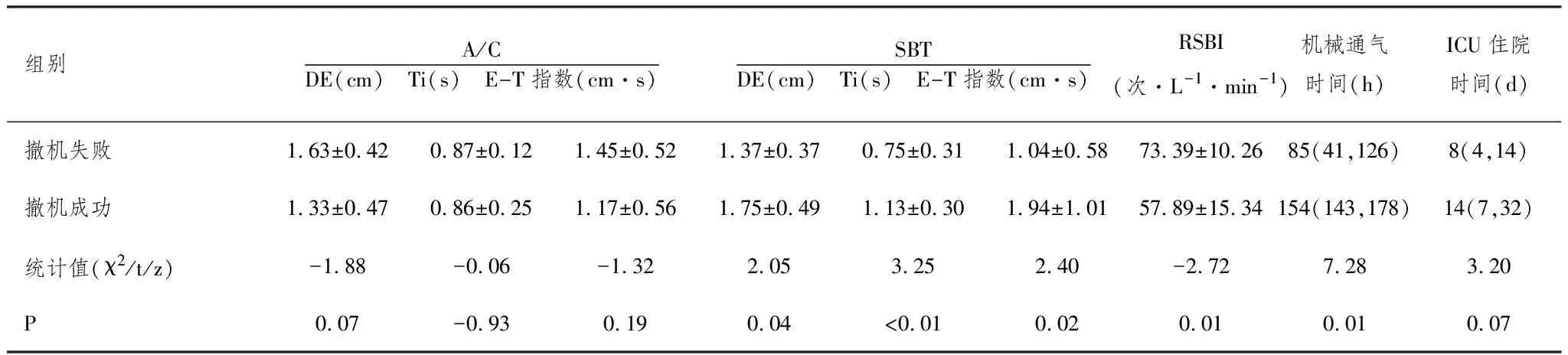
表2 两组结局指标的比较

表3 两组在A/C和SBT时变化的比较
2.3SBT时的E-T指数和A/C模式与SBT时E-T指数差值对撤机预测的ROC曲线:SBT时的E-T指数的ROC曲线下面积(area under the ROC curve,AUC)为0.78(95%CI:0.59-0.96),约登指数最大值为0.60,阈值为1.02(cm·s),敏感度为75%,特异度为85%,阳性预测值为57.1%,阴形预测值为94.1%,见图1。A/C模式与SBT时E-T指数差值AUC为0.82(95%CI:0.68-0.92),约登指数最大值为0.63,阈值为-0.20(cm·s),敏感度为87.5%,特异度为75%,阳性预测值为55.6%,阴形预测值为96.8%。见图2。
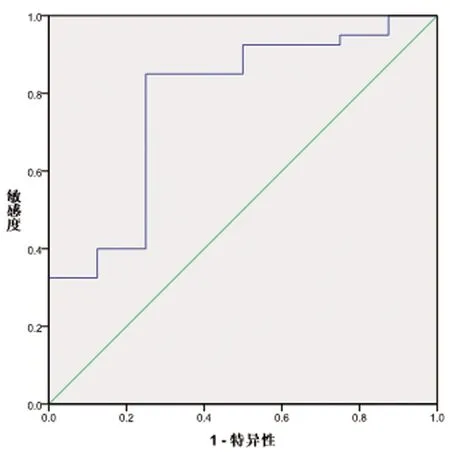
图1 SBT时的E-T指数撤机预测的ROC曲线
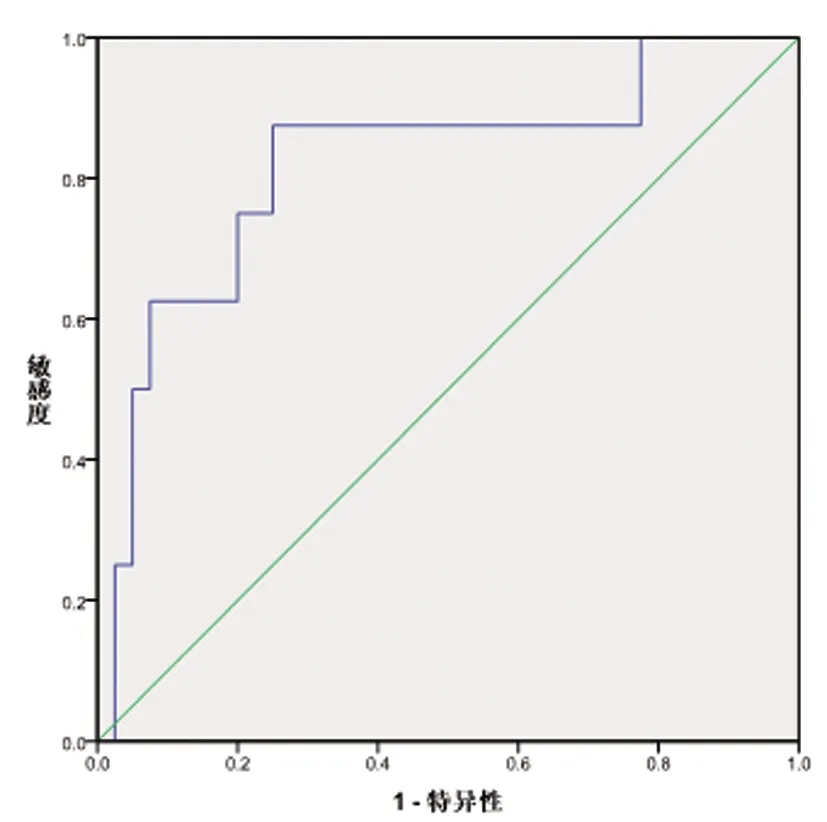
图2 A/C模式与SBT时E-T指数差值撤机预测的ROC曲线
3 讨 论
目前撤机前需要SBT预测能否撤机,但是通过SBT后撤机失败的仍有25%左右,特别是对于肥胖的患者,SBT应用仍有很大的局限性。膈肌超声检测和膈神经刺激试验两者均能准确预测脱机结果,由于膈肌超声检测简单易行,故被广泛使用[4]。本实验参照Atul Palkar等[5]的实验方法,依据膈肌的做功公式W=Pi x (VT/Ti) x (Ti/Ttot) x 60(Pi:平均吸气压,Vt:潮气量,Ttot:一次呼吸的总时间),用膈肌移动度(超声测量)作为Pi和VT的替代,并与Ti结合,组合成膈肌E-T指数(DE×Ti),此方法能间接的反映膈肌的做功。本研究显示在肥胖的患者中,与撤机失败的相比,撤机成功组在SBT时的膈肌移动度更大,Ti时间更长,E-T指数更大。
RSBI是目前常用的撤机指标之一,本实验显示与撤机成功组相比,撤机失败组的RSBI较高,但是均<105次·L-1·min-1,这是由于不同的SBT形式造成RSBI阈值的不同。本实验结局与Zhang B等[6]的实验结果类似,使用呼吸机的压力支持模式下做SBT,RSBI的阈值为 75次·L-1·min-1。随着相关试验的增多,目前试验证实RSBI并不能准确预测撤机结局,主要原因是呼吸肌包括膈肌及膈肌以外的肌肉组成,如果膈肌存在障碍,膈肌以外的肌群如肋间内肌和肋间外肌可参与代偿,呼吸频率及潮气量短时间内可保持正常,故RSBI在正常范围,但是膈肌以外的呼吸肌不能长时间保证机体稳定呼吸,所以可能出现撤机的假阳性[7]。
膈肌是人体重要的呼吸肌,大约60%的潮气量是由膈肌产生的,有研究显示在撤机前SBT期间,用超声测量膈肌移动度可以鉴别出膈肌功能障碍的患者,Osman等[8]的研究显示在SBT期间膈肌位移小于10mm预测撤机失败的敏感性为83.3%,特异性为100%,阴性预测值为94.3%,阳性预测值为100%,AUC为0.83。另外在COPD患者撤机研究中发现,SBT期间膈肌位移1.1cm的预测撤机的敏感性为86.4%,特异性为87.5%。目前鲜有对肥胖患者SBT期间膈肌超声的研究,肥胖患者往往存在膈肌功能障碍,原因可能是肥胖致膈肌中出现进行性脂肪组织扩张和胶原沉积,膈肌内成纤维祖细胞增生,膈肌组织细胞中的线粒体肿胀、线粒体嵴减少,溶酶体增多,从而造成膈肌收缩缺陷,此病理变化在在肥胖相关呼吸系统疾病的尸检中被证实[9]。本研究发现SBT时E-T指数的ROC曲线下面积仅为0.78,经过研究发现A/C模式与SBT时E-T指数差值ROC曲线下面积为0.82,可能更有预测价值,当A/C模式与SBT时E-T指数差值小于-0.20(cm·s),预测撤机可能失败,其中的原因为在撤去呼吸机支持转成自主呼吸时,如果膈肌能够保持或者增加位移或者增加Ti,能克服SBT时增加的阻力,保持更高的E-T指数,则可能撤机成功。相反,在撤消呼吸机的正压支持后,膈肌位移明显减少或吸气时间缩短,导致ET指数降低,可能提示机体对增加的呼吸负荷的不耐受,预示着撤机失败。
本实验有一定的不足,首先,超声检查会受操作者经验影响,比如重度肥胖可能会影响超声的结果。其次,本研究采用的是右侧膈肌超声声窗,因为左侧膈肌测量比较困难,有些患者可能会存单侧膈肌功能障碍,影响结果。最后,本研究为单中心研究,且样本量偏小,需要下一步应进行多中心大样本的研究。

