卡纳琳标记在腹腔镜胃癌根治术中的应用观察
肖 华, 曹红勇, 施雪松
(南京医科大学附属南京医院/南京市第一医院普外科, 江苏 南京 210006)
前哨淋巴结为原发性肿瘤淋巴引流的第一站淋巴结,此前在乳腺癌治疗中较为常用,也使淋巴示踪技术受到广泛关注[1]。淋巴示踪技术可有效标记前哨淋巴结,而提高淋巴结清扫效率,减少淋巴结清扫范围,既往也有学者将淋巴示踪技术应用于胃癌治疗中,取得较好效果[2]。卡纳琳又称纳米炭混悬注射液,是目前临床常用的淋巴示踪剂,能准确定位前哨淋巴结,在乳腺癌、直肠癌等恶性肿瘤治疗中具有重要作用[3]。然而,胃癌淋巴结引流途径具有多向性及复杂性,部分学者认为,淋巴标记对胃癌治疗意义不大[4]。基于此,本研究回顾性分析我院86例行腹腔镜远端胃癌D2根治术治疗患者临床资料,以评估卡纳琳标记对胃癌根治术淋巴结清扫的影响,现报告如下。
1 资料与方法
1.1病例资料:回顾性分析2019年1月2020年1月我院86例行腹腔镜远端胃癌D2根治术治疗患者临床资料,其中46例经术中卡纳琳标记(观察组),40例未经术中卡纳琳标记(对照组)。入院标准:①经病理检查确诊为进展期胃窦部胃癌者;②行择期腹腔镜远端胃癌D2根治术治疗者;③年龄为18~75岁者;④体质量指数(BMI)为19~25kg/m2;⑤临床资料完整者。排除标准:①伴远处转移者;②合并心、肺、肾等重要器官功能障碍不能耐受手术治疗者;③既往上腹部手术史者;④术前行放化疗者。观察组男性24例,女性22例;年龄42~69岁,平均(54.21±10.94)岁;BMI 19~25kg/m2,平均(22.27±2.05)kg/m2;肿瘤直径2~6cm,平均(3.32±0.61)cm;肿瘤分期(TNM分期)Ⅱ期25例,Ⅲ期21例。对照组男性24例,女性16例;年龄42~67岁,平均(53.87±10.11)岁;BMI 19~25kg/m2,平均(22.14±2.07)kg/m2;肿瘤直径2~6cm,平均(3.24±0.58)cm;TNM分期Ⅱ期26例,Ⅲ期14例。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2方法:两组均予以腹腔镜远端胃癌D2根治术:予以气管插管静吸符合麻醉,取仰卧位,术者位于患者右侧,持镜者及助手位于左侧,头位则放置显示屏及气腹机;采用四孔法完成腹腔镜操作,主操作孔为右锁骨中线平脐上2cm处;且术后完整切除病灶、重建消化道。观察组在探查肿瘤后,予以卡纳琳标记和淋巴结清扫治疗:在腹腔镜引导下,将1mL卡纳琳(生产企业:重庆莱美药业股份有限公司,规格:1mL/50mg,批准文号:H20041829)于剑突下2cm处穿刺注入腹腔;且穿刺时穿刺针以肿瘤边缘近正常组织侧30度斜角穿过浆膜,并在浆膜与肌层间潜行1.5cm,选择肿瘤病灶周围“4~6点”方位,每点注射0.15~0.20mL,总剂量约为1mL;注射完毕后,静止5s,拔出针头,纱布按压针刺处,避免卡纳琳渗漏;10min后,观察淋巴结染色情况,在常规清扫各站淋巴结的同时,进一步清扫染色较多的淋巴区域,且将远处淋巴结一并清除;清除完毕后,若原淋巴引流区域仍存在染色组织,则予以补充清扫。对照组则未予以卡纳琳标记,行常规淋巴结清扫。
1.3观察指标:①围术期情况:记录手术时间、术中出血量、术后排气时间、术后住院时间。②淋巴结清扫:记录两组术中淋巴结清扫数目及微小淋巴结(直径≤0.2cm)清扫数目。③淋巴结转移情况:术后使用浓度为4%甲醛固定大体标本及淋巴结,利用苏木精-伊红(HE)染色,使用显微镜观察,记录淋巴结转移情况。④术后并发症发生情况。⑤术后1年生存率及无瘤生存率:记录两组术后1年生存情况。⑥创伤应激情况:于术前及术后1d,使用放射免疫法(试剂由美国R&D公司生产)检测两组血清皮质醇(Cortisol,Cor)水平,并利用酶联免疫吸附法(试剂由美国R&D公司生产)检测两组血清β内啡肽(β-endorphin,β-EP)水平。
2 结 果
2.1两组围术期情况比较:两组手术时间、术中出血量、术后排气时间、术后住院时间比较,差异无统计学意义(P>0.05),见表1。

表1 两组围术期情况比较
2.2两组淋巴结清扫情况:观察组共清扫淋巴结1741枚,其中微小淋巴结共342枚;对照组共清扫淋巴结1017枚,其中微小淋巴结共199枚。观察组淋巴结及微小淋巴结清扫数目均高于对照组(P<0.05),见表2。
表2 两组淋巴结清扫情况枚)
2.3两组淋巴结转移情况比较:观察组淋巴结转移共347枚(19.93%);黑染淋巴结共1008枚(57.90%),其中淋巴结转移232枚(23.02%)。对照组淋巴结转移共152枚(14.95%)。观察组淋巴结转移数目及淋巴结转移率均高于对照组(P<0.05),见表3。

表3 两组淋巴结转移情况比较
2.4两组术后并发症情况比较:出现吻合口出血者经止血、补液等保守治疗后出血停止,低热者给予物理降温后好转,吻合口瘘者经禁饮食、充分引流后愈合良好;两组术后并发症发生情况比较,差异无统计学意义(P>0.05),见表4。

表4 两组术后并发症情况比较n(%)
2.5两组术后1年生存率及无瘤生存率比较:术后1年时,两组未出现死亡病例,观察组3例复发,对照组9例复发,两组生存曲线见图1;经Log Rank检验,发现观察组无瘤生存率(93.5% vs 77.50%)明显高于对照组(χ2=4.953,P=0.026)。
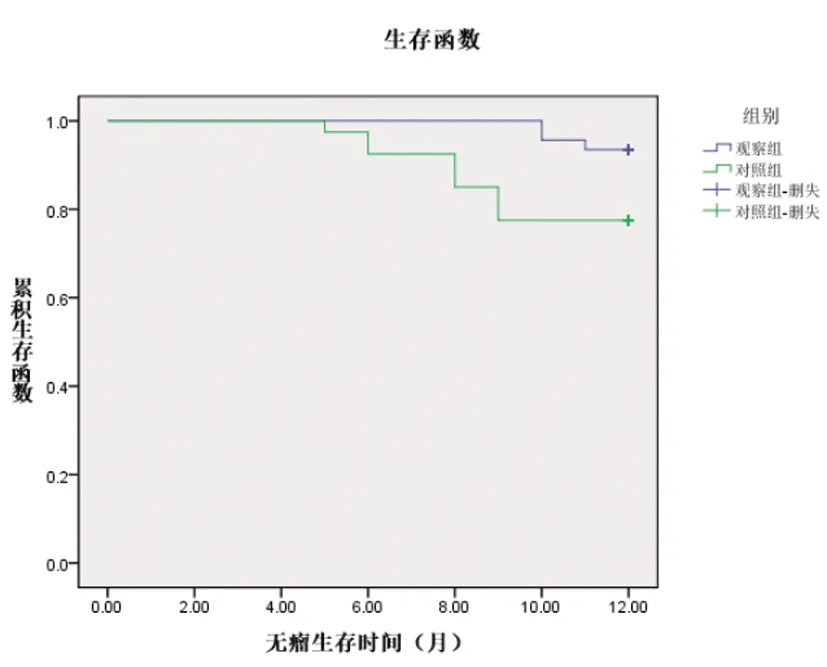
图1 两组无瘤生存曲线
2.6两组手术前后创伤应激情况比较:术后1d时,两组血清Cor、β-EP水平均较术前升高(P<0.05),但两组组间血清Cor、β-EP水平比较,差异无统计学意义(P>0.05),见表5。

表5 两组手术前后血清Cor β-EP水平比较
3 讨 论
卡纳琳为一种新型纳米示踪剂,其主要成分为直径150nm的纳米炭团粒,介于血管内皮间隙及淋巴管内皮间隙之间,故能游走于淋巴管并聚集于淋巴结,而不能进入血液循环,使其在显露淋巴结中具有重要作用[5]。而淋巴结转移为影响胃癌患者预后的重要因素,则胃癌根治术中淋巴清扫非常重要[6]。大范围淋巴结清扫虽然能降低复发风险,但创伤大,患者可不耐受而死亡,因此,针对性清扫淋巴结转移及预计转移区域,可在保证减少复发的同时,降低手术创伤,达到改善患者预后效果[7]。对此,本研究也就术中卡纳琳标记对腹腔镜胃癌根治术淋巴结清扫效果,及对患者预后的影响展开分析,为临床后续治疗进展期胃癌提供参考依据。
本研究结果显示,给予术中卡纳琳标记干预的观察组淋巴结及微小淋巴结清扫数目均高于常规治疗的对照组。分析其原因可能与术中卡纳琳标记能有效进入淋巴管,而标记前哨淋巴结,并通过染色效应显露肉眼难以发现的微小淋巴结,而提高淋巴结清扫数目有关[8]。另外,观察组淋巴结转移数目及淋巴结转移率均高于对照组。这也提示,经卡纳琳标记后,转移淋巴结也能更易被发现,利于临床控制复发率,进而提高患者生存质量[9]。本研究就近期复发情况进行评估,发现观察组术后1年无瘤生存率高于对照组,也表明在卡纳琳标记下,转移淋巴结能在术中被发现并清除,使患者术后复发风险降低。但本研究中黑染淋巴结共1008枚,占清扫淋巴结总数目的57.90%,略低于张志栋等学者[10]研究中的68.8%。考虑此结果与恶性程度较高的胃癌患者肿瘤周围淋巴管网可被癌细胞阻塞、破坏,造成卡纳琳难以进入淋巴管,而不能显色有关。此外,观察组黑染淋巴结中转移淋巴结可占23.02%,也说明,卡纳琳的淋巴趋向性不仅能发现微小淋巴结,也在一定程度上表示肿瘤转移方向,而提高阳性淋巴结清扫效率。
另外,卡纳琳标记操作是否会增加手术时间,导致应激反应升高,也是临床关注的重点。本研究中,两组手术时间及术前及术后创伤应激情况(Cor、β-EP)比较,差异均无统计学意义。这也提示,经卡纳琳标记后,虽然提高淋巴结清扫数目,但并未造成手术时间延长,也未手术创伤增加。不仅如此,观察组术中出血量、术后排气时间、术后住院时间均略低于对照组,但组间比较,差异无统计学意义。提示卡纳琳标记后淋巴结清扫更易进行,对减少术中操作对周围组织的刺激有利,加速患者术后恢复。但由于本研究样本量较少,检验效能偏低,未得到卡纳琳标记对术后恢复的影响相关结论,还需后续扩大样本量的进一步研究,以完善研究结果,保证本结果的严谨性与科学性。
综上所述,术中卡纳琳标记能提高胃癌根治术淋巴清扫数目,并提高转移淋巴结清扫率,且不增加手术创伤,还能提升患者无瘤生存率,对控制复发有积极作用。

