基于DRG的医院感染患者直接经济负担研究
孙芳艳,王丽雪,郭 勤,王 爱,何紫棠,徐 梅,柴文昭
(中国医学科学院北京协和医院 1. 医院感染管理处; 2. 教育处,北京 100730)
医院感染(healthcare-associated infection, HAI)是一个全球性的公共卫生问题,是医院管理的重点难点,也是导致额外医疗费用和住院日数增加的重要因素[1-3]。目前国内外关于医院感染直接经济负担的研究较多,有数据显示,美国每年发生医院感染超过200万例,导致增加40亿美元的额外费用和8万死亡病例[4-5]。英国估计每年发生10万例医院感染,造成5 000病例死亡,额外支出16亿欧元[5]。我国每年因发生医院感染而造成的直接经济损失早已超过100亿元,导致医疗总费用增加70%[6],可见医院感染导致经济负担显著加重。医院感染费用与疾病诊断、手术操作和患者基础特征密切相关,以疾病诊断相关组(diagnosis related-group, DRG)为基础的付费方式是我国当前推行的重要医疗付费形式。DRG实质上是一种病例组合分类方案,即根据年龄、疾病诊断、合并症、并发症、治疗方式、病症严重程度及转归和资源消耗等因素,将患者分入若干诊断组进行管理的体系。因此,将医院感染病例与相同DRG分组的非医院感染病例比较,很大程度上表明医院感染组与非医院感染组在其他影响因素如疾病诊断、年龄、疾病严重程度等都是同等水平时,医疗费用及住院日数等的差异基本上是由医院感染造成的,因此,探索基于DRG支付方式[7-10],量化评价医院感染造成的经济负担,对减少医院感染经济损失,控制医院额外医疗费用支出,探索医院管理途径具有重大意义。本研究分析某院DRG相同分组下医院感染患者的住院日数、住院费用和该院同组患者的差异,从而探讨医院感染患者的直接经济负担情况。
1 资料与方法
1.1 资料来源 通过该院医院感染管理系统获得2018—2020年住院患者医院感染病例数据,通过DRG数据平台获得2018—2020年医院感染病例所在DRG分组的平均住院日和平均住院费用。
1.2 研究方法 采用回顾性分析方法对2018—2020年全部住院患者医院感染病例的住院日数及费用、DRG同组患者的住院日数及费用等进行分析。对医院感染病例按不同感染部位划分,分析住院日数及费用,感染部位分为呼吸系统、泌尿系统、手术部位、消化系统、皮肤软组织、腹盆腔、导管相关血流感染和其他部位共8组。
1.3 统计学方法 应用Excel 2019整理医院感染患者及DRG同组患者的数据,应用SPSS 22.0软件对感染患者住院日数和费用进行描述性统计分析,运用t检验比较医院感染患者和DRG同组患者住院日数和费用情况,P≤0.05为差异具有统计学意义。
2 结果
2.1 一般情况 2018—2020年该院医院感染病例数分别为694、1 102、819例次,同期DRG分组病例数分别为72 707、92 837、59 398例次。
2.2 住院日数及费用情况 2018—2020年各年份医院感染患者的平均住院日数、平均住院费用均高于DRG同组患者,差异均有统计学意义(均P<0.01)。见表1。

表1 2018—2020年医院感染患者、DRG同组患者住院日数及费用情况
2.3 不同感染部位患者住院日数及费用 从感染部位来看,2018—2020年均以呼吸系统、泌尿系统、手术部位和消化系统感染为主。在住院费用上,医院感染组中导管相关血流感染的平均住院费用最高,2018—2020年各年份分别为22.57、35.88、26.80万元,其次为腹盆腔感染和皮肤软组织感染。见表2。

表2 2018—2020年两组不同感染部位患者住院日数及费用情况
2.4 导管相关血流感染患者住院日数及费用与DRG同组患者比较 导管相关血流感染患者的三年平均住院日数为102.00 d,费用为28.42万元,较之DRG同组患者的平均住院日数13.22 d、住院费用4.15万元,分别增加88.78 d、24.27万元。2018、2019年的导管相关血流感染患者的平均住院日数及费用均高于DRG同组患者,差异均有统计学意义(均P<0.05)。见表3。
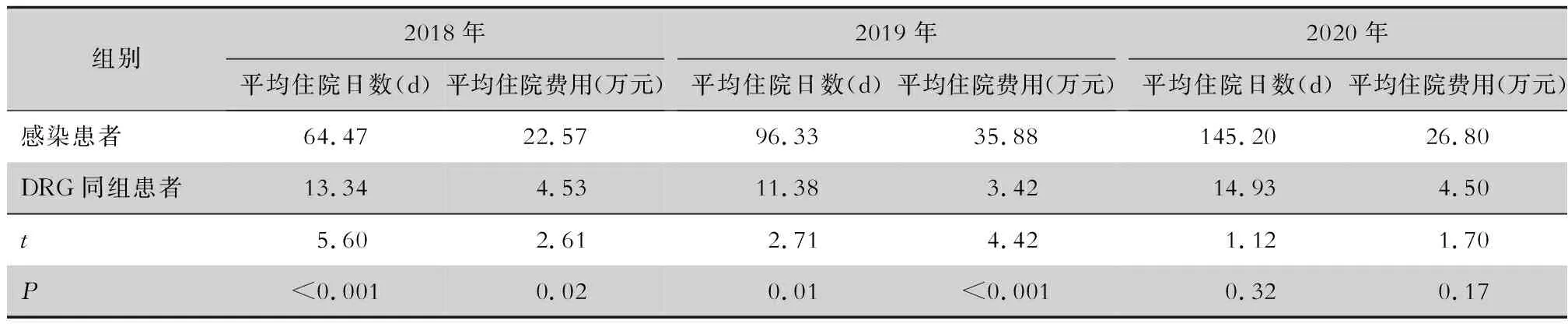
表3 2018—2020年导管相关血流感染患者、DRG同组患者住院日数及费用情况
3 讨论
本研究结果显示,医院感染作为影响医疗质量安全的重要影响因素,将显著增加患者的住院日数和住院费用。2018—2020年各年份医院感染患者住院日数分别是DRG同组患者的2.38、1.39、2.63倍,分别增加了18.02、18.47、21.93 d;2018—2020年各年份医院感染患者住院费用分别是DRG同组患者的3.20、4.17、3.56倍,分别增加了8.45、13.06、11.32万元,表明住院患者发生医院感染后住院日数会增加近20 d,医疗费用多支出约10万元。住院患者发生医院感染显著加重患者的直接经济负担。
2018—2020年医院感染病例以呼吸系统、泌尿系统、手术部位及消化系统的感染为主。其中以导管相关血流感染的平均住院费用最高,患者3年平均住院日数为102.00 d、费用为28.42万元,较之DRG同组患者的平均住院日数13.22 d、住院费用4.15万元,分别增加88.78 d、24.27万元,可见控制导管相关血流感染是减轻医院感染经济负担的重中之重,有效控制患者重点感染类型医院感染发生率将有效减轻医院感染患者的直接经济负担[11-13]。武迎宏等[14]研究表明平均每例患者由中央导管相关血流感染所造成的经济损失约30 713元。李旺耀[15]研究表明2014年医院感染的直接经济损失为42 320.15元,2015年为80 425.97元。此外美国相关研究[4-5]显示,外科重症监护病房(ICU)患者中,发生导管相关血流感染患者的住院费用比无此感染患者高11 523~165 735美元。研究[16]表明,因导管相关血流感染产生的额外住院费用为12 321美元,在导管相关血流感染患者实际支付的住院费用中,因导管相关血流感染治疗产生的费用比率占43.8%。意大利、日本、阿根廷等国的研究[17]也证明导管相关血流感染显著加重患者及其家庭的经济负担。导管相关血流感染在导致医疗费用明显增加的同时,也对患者预后造成严重影响。导管相关血流感染是可以预防与控制的医院感染,因此,明确导管置入的指征、正确选择置管位置、严格规范无菌操作可有效降低导管相关血流感染的发生。
DRG支付方式的实施将对我国医疗体系产生深远影响。通过多种方式降低医疗费用将是大势所趋。其中降低医院感染发病率是其中的重要内容,如患者确诊为医院感染,则因医院感染导致的额外费用不予以支付,反向促进了医院感染防控的力度。在我国推进DRG支付方式下,患者住院日数和费用的增加也必定引起医院及临床科室的高度关注,将推动临床科室转变医院感染防控观念,由“被动感控”向“主动感控”转变,主动寻求与医院感染监控专职人员的协作,降低医院感染发病率,从而缩短患者住院日数,减少住院费用,提升医疗服务的质量和效率,有效控制医院成本。可见在DRG支付方式下,做好医院感染防控势在必行。未来从卫生经济学角度,精确计算医院感染防控的投入与产出也将成为一个重要内容。

