尿控管理对脊髓损伤后尿潴留病人临床症状及病耻感的影响
马军梅,刘玲姣
1.宁夏医科大学总医院,宁夏750004;2.中南大学湘雅医院
脊髓是控制膀胱排尿的中枢神经系统,脊髓损伤不仅会导致运动、感觉功能障碍,而且会导致逼尿肌收缩能力及兴奋性下降,膀胱自主充盈感消失,导致病人排尿障碍,引起尿潴留及尿失禁,导致病人产生病耻感,降低病人生活质量[1-2]。既往临床上治疗脊髓损伤病人后尿潴留的方式主要为留置导尿管,但长时间留置导尿管会增加病人尿路感染风险,影响病人治疗效果[3]。尿控管理是根据膀胱功能训练禁忌证、尿流动力学、膀胱容量-压力测试结果,针对性地指导病人实施膀胱功能训练,从而改善病人膀胱症状,促进病人排尿功能恢复[4]。因此,本研究将探讨尿控管理对脊髓损伤后尿潴留病人临床症状及病耻感的影响。现将结果报道如下。
1 资料及方法
1.1 临床资料
2019年7月—2020年7月选取脊髓损伤后尿潴留病人88例。纳入标准:①符合脊髓损伤神经分类国际标准[5],且经CT或核磁共振成像(MRI)诊断确诊;②尿潴留符合国际尿控学会制定的相关标准[5];③病人对本研究均知悉,愿意全程配合。排除标准:①入组前已经并发尿路感染;②伴有严重心、肝、肾等脏器功能异常;③合并酸碱不平衡、水电解质紊乱;④既往有膀胱痉挛、膀胱造瘘术、肾积水等疾病病人;⑤合并精神障碍、认知障碍或沟通困难病人。应用随机数字表将病人分为观察组及对照组,每组44例。观察组:男22例,女22例;年龄22~68(42.8±3.4)岁;病程12~45(32.22±4.78)d;损伤原因:高空坠落13例,交通事故伤13例,运动损伤7例,暴力损伤8例,运动损伤3例;损伤部位:颈部12例,胸部14例,腰部14例,骶部4例。对照组:男24例,女20例;年龄22~66(42.6±3.5)岁;病程12~46(32.18±4.52)d;损伤原因:高空坠落14例,交通事故伤12例,运动损伤8例,暴力损伤7例,运动损伤3例;损伤部位:颈部14例,胸部14例,腰部12例,骶部4例。两组临床资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法
对照组脊髓损伤后常规留置导尿管,并密切留意病人留置导管状况,包括导管是否滑脱或堵管,置管3 d后拔除导尿管,并让病人听流水声音诱导病人排尿,并嘱咐病人双手来回按摩膀胱,直至病人恢复自行排尿,对于拔除尿管4 h内仍无法排尿者则需再次置管。观察组在对照组基础上实施尿控管理,具体措施如下:①间歇导尿法。病人脊髓损伤后由康复科专科护士根据膀胱容量压力对病人行间歇导尿,将膀胱容量300~500 mL视为膀胱安全容量,间歇导尿前采用便携式膀胱容量仪动态监测病人膀胱安全容量,若病人膀胱容量少于安全容量1/3时,2 h监测1次,若膀胱容量在安全容量1/3~2/3时,每小时监测1次。对于膀胱排空不全的病人,病人自主排尿后残余尿量>100 mL时行间歇导尿,若残余尿量≤100 mL时则指导病人通过聆听流水声刺激病人排尿。②为病人制定饮水计划。康复科专科护士指导病人填写排尿日记,记录每日摄入水量、尿液生成量、排尿间隔时间,与病人共同制定饮水计划,每日饮食总量约为2 000 mL(含水、果汁、牛奶、菜汤等),晚上睡觉前不饮水,避免增加夜尿量而影响休息。由专科护士指导家属监督病人执行饮水计划,告知病人执行饮食计划的重要性,提高病人饮水依从性。③强化膀胱训练。康复科专科护士指导病人实施针对性膀胱训练,包括排尿尿意训练 (意念排尿)、排尿习惯训练、排尿延时训练、排尿反射训练、盆底肌训练等,每天定时督促病人排尿,让病人养成定时排尿的习惯,每次排尿时指导病人进行盆底肌训练或排尿反射训练。盆底肌训练内容为病人排空膀胱后缓慢收缩会阴,每次收缩维持15~30 s,然后缓慢放松。排尿反射训练内容为病人排空膀胱后用手刺激肛门诱发膀胱反射性收缩,或牵拉阴毛、挤捏阴茎或阴蒂或轻叩耻骨上区。病人出院后嘱咐病人继续进行膀胱功能训练,持续训练时间3个月。
1.3 评价指标及方法
比较两组病人临床症状改善情况、病耻感评分及生活质量。①临床疗效:参考相关文献[6]进行评价,显效为病人干预后7 d内能自行排尿,且残尿含量≤100 mL;有效为干预后1个月内恢复自主排尿且残尿量>100 mL;无效为干预后1个月无法自主排尿。总有效率=(显效例数+有效例数)/总例数×100%。②临床症状:记录两组干预后30 d恢复自主排尿率、重置尿管率、尿路感染发生率、恢复自主排尿时间、每日导尿次数、每次导尿量。③病耻感:分别于干预前、干预3个月后应用精神病病耻感内在体验量表(ISMI)[7]进行评价,量表包括社会隔离(8条目)、社会排斥(7条目)、内在羞耻感(3条目),共18个条目,每个条目采用1~4级评分,总评分18~72分,分值越高提示病人病耻感水平越明显。④生活质量:应用世界卫生组织生存质量评定量表(WHOQOL-BREF)[8]进行评价病人生活质量,量表包括躯体症状(7条目)、心理维度(7条目)、人际交往维度(6条目)、社会环境维度(6条目)4个维度,共26个条目,每个条目赋值1~5级评分,总评分26~130分,评分越高提示病人生活质量越好。
1.4 统计学方法
2 结果
2.1 两组病人治疗总有效、自主排尿、重置尿管、尿路感染情况比较
观察组治疗总有效率、干预后30 d恢复自主排尿率高于对照组(P<0.05),而重置尿管率、尿路感染发生率低于对照组(P<0.05),见表1。
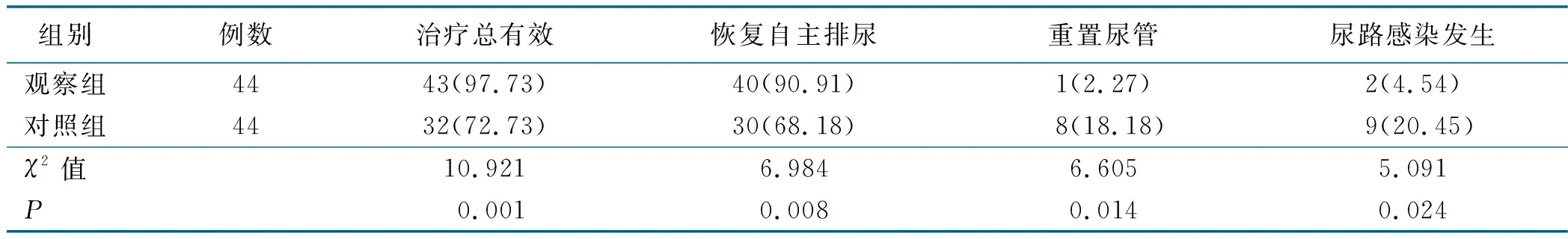
表1 两组病人治疗总有效、自主排尿、重置尿管、尿路感染情况比较 单位:例(%)
2.2 两组病人临床症状改善情况比较
观察组恢复自主排尿时间短于对照组(P<0.05),观察组治疗后每日导尿次数、每次导尿量少于对照组(P<0.05),见表2。
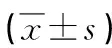
表2 两组病人临床症状改善情况比较
2.3 两组病人干预前后病耻感评分比较
观察组干预后社会隔离、社会排斥、内在羞耻感及病耻感总评分低于对照组(P<0.05),见表3。
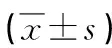
表3 两组病人干预前后病耻感评分比较 单位:分
2.4 两组病人干预前后生活质量评分比较
干预后观察组躯体症状、心理维度、人际交往维度、社会环境维度及生活质量总评分高于对照组(P<0.05),见表4。
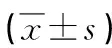
表4 两组病人干预前后生活质量评分比较 单位:分
3 讨论
3.1 脊髓损伤后尿潴留的危害
脊髓损伤会导致排尿中枢受损导致膀胱功能及尿道功能失调,影响排尿及储尿功能丧失。下尿路是由括约肌、尿道及膀胱组成[9]。正常情况下,机体排尿过程是由尿道括约肌松弛与膀胱逼尿肌收缩同时协调的,加上自主外括约肌松弛共同完成的,而脊髓在这过程中发挥重要协调作用[10]。脊髓损伤后会导致膀胱感觉冲动传导受阻,致使损伤水平以下的脊髓神经功能发生障碍,导致膀胱功能失调,引起排尿异常,继而发生尿潴留或尿失禁[11]。当膀胱内残余的尿量过多,膀胱内压过大时,会导致尿路感染,甚至引起膀胱功能衰竭,严重危害病人生命健康[12]。
3.2 尿控管理对脊髓损伤后尿潴留病人临床症状的影响
既往治疗脊髓损伤后尿潴留的方式是留置导尿管,留置导尿管最佳的时间为48 h,随着导管留置时间延长,病人尿路感染发生风险明显增加[13]。有研究指出,采取有效的措施帮助病人建立正常的储尿和排尿功能,恢复病人自主排尿的能力对改善病人预后,提高病人生活质量有重要的意义[14]。本研究结果显示,观察组治疗总有效率、干预后30 d恢复自主排尿率高于对照组(P<0.05),而重置尿管率、尿路感染发生率低于对照组(P<0.05)。观察组恢复自主排尿时间短于对照组(P<0.05),观察组每日导尿次数、每次导尿量少于对照组(P<0.05),表明实施监测病人膀胱容量及排尿后残余尿量,实行间歇行导尿,落实饮水计划及强化膀胱功能训练,将有助于促进膀胱功能恢复,预防尿路感染,改善病人预后。这是由于尿控管理采用膀胱容量仪实时监测病人膀胱容量,并根据膀胱安全容量明确病人间歇导尿时机,减少盲目导尿次数,避免过度导尿损伤尿道黏膜而引起尿路感染。同时指导病人严格执行饮水计划,详细记录排尿日记,明确每日液体摄入量及排尿量,而充足的排尿量有助于尿道细菌排出,预防尿路感染[15]。另外,指导病人进行膀胱功能训练,通过加强膀胱功能训练能有效改善括约肌及逼尿肌协调性,从而改善病人排尿功能[16]。
3.3 尿控管理对脊髓损伤后尿潴留病人病耻感及生活质量的影响
脊髓损伤后尿潴留的康复过程较漫长,尿潴留会导致病人排尿障碍及排尿不适,病人排尿时由于行动不便需要依赖家属帮忙,导致病人家属照顾压力较大,加重病人心理负担,增加病人病耻感,降低病人生活质量[17-18]。本研究结果显示,观察组干预后病耻感总评分低于对照组(P<0.05),而观察组生活质量评分高于对照组(P<0.05),表明尿控管理能减轻脊髓损伤病人病耻感,提高病人生活质量。这是由于尿控管理有效减轻了脊髓损伤后尿潴留病人临床症状,有助于病人储尿及排尿功能恢复,减少了病人对家属的依赖,从而减轻病人心理负担及病耻感[19-20]。
4 小结
针对脊髓损伤后尿潴留病人实施尿控管理措施能使病人排尿功能得到有效恢复,改变病人排尿方式,预防尿路感染,减轻病人病耻感,提高病人生活质量。

