两种腹腔镜手术治疗急性阑尾炎伴胆囊结石患者效果比较分析
陈 涛 河南省浚县中医院外科 456250
急性阑尾炎与胆囊结石均为外科常见且多发的疾病,二者均可急性或慢性发作,且可同时存在,临床上可行一次手术处理上述两种疾病[1]。目前腹腔镜切除术广泛应用于阑尾与胆囊疾病的治疗中,随着医学微创技术的飞速发展,创伤更小、美容效果更好的单孔腹腔镜术式得到了外科学界的重视,其无腹部切口瘢痕遗留,极大满足了患者对术后切口美观性的需求[2]。本文旨在分析三孔与单孔腹腔镜下手术治疗急性阑尾炎伴胆囊结石的临床疗效差异,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取我院2015年7月—2018年7月收治的96例急性阑尾炎伴胆囊结石患者作为观察对象。纳入标准:有急性阑尾炎临床症状体征,经检查确诊;合并胆囊结石;具备手术切除指征;已签署知情同意书。排除标准:合并其他急腹症;合并肝内胆结石、胆总管结石等疾病需另行其他手术;合并严重器官功能不全、系统性血液疾病、免疫抑制性疾病等;妊娠期或哺乳期妇女。将96例患者以随机数字表法随机分为单孔组与三孔组,各48例。单孔组男25例,女23例;年龄36~54(41.57±5.59)岁;胆囊结石病程1~14(4.04±1.26)年。三孔组男22例,女26例;年龄33~58(41.64±5.83)岁;胆囊结石病程1~16(4.29±1.14)年。两组患者基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 两组患者行气管插管复合静脉麻醉,建立气腹,CO2流量40L/min,气腹压力12~14mmHg(1mmHg=0.133kPa)。三孔组行常规三孔腹腔镜切除术:患者取仰卧分腿位,于脐上做一1.0cm缘弧形切口,逐层切开皮肤进腹,建立观察孔,自切口下缘插入10.0mm Trocar,全面观察阑尾与胆囊病灶情况;于剑突下30.0mm做另一切口,插入10.00mm Trocar,此切口为腹腔胆囊切除术主操作孔;于右锁骨中线肋缘下20.0mm再做一切口,置入5.0mm Trocar,此切口为辅助操作孔;入腹后,向外上抓取胆囊颈,对胆囊管及胆囊动脉进行游离后切断胆囊管与胆囊动脉,剥离胆囊床,确保无活动性出血及胆漏后方可切除胆囊;胆囊切除后,提起阑尾系膜,在阑尾根部游离结扎,以丝线结扎阑尾根部与线结远端1.0cm处后,用电刀切除阑尾组织,同时残端黏膜以电凝止血。单孔组行单孔腹腔镜切除术:于脐正中做一约1.0cm的切口,置入Olympus TriPort单孔腹腔镜系统,进腹后手术操作同三孔组。
1.3 观察指标 (1)手术相关指标;记录患者手术时间、切口长度、术中出血量、术后首次排气时间与术后住院时间,采用院内自制手术整体满意度评分量表评估患者手术满意度,共10分,分数越高患者越满意;(2)疼痛情况:选择视觉模拟法(VAS)评分评估患者术前、术后1d、术后3d的疼痛情况,分数按疼痛剧烈程度由浅到深为0~10分;(3)炎症指标:于术后即刻、术后1d、术后3d以酶联反应吸附法测定白介素-6(IL-6)与白介素-8(IL-8)含量;(4)术后并发症:记录患者术后出现的并发症。

2 结果
2.1 手术相关指标 单孔组手术时间显著长于三孔组(P<0.05),切口长度显著短于三孔组(P<0.05),手术满意度显著高于三孔组(P<0.05),两组术中出血量、术后首次排气时间比较,差异无统计学意义(P>0.05)。见表1。

表1 两组手术相关指标比较
2.2 疼痛情况 术后,两组VAS评分均呈下降趋势,组间差异显著(P<0.05),单孔组术后1d、3d VAS评分均显著低于三孔组(P<0.05)。见表2。
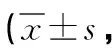
表2 两组疼痛情况比较分)
2.3 炎症指标 术后,两组IL-6、IL-8水平均呈先上升后下降趋势,组间比较各时间点IL-6、IL-8水平,差异无统计学意义(P>0.05)。见表3。
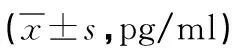
表3 两组炎症指标情况比较
2.4 术后并发症 术后,单孔组出现切口感染、胆管损伤、胆漏各1例,脐疝2例,并发症发生率为10.42%(5/48);三孔组出现切口感染3例、胆管损伤2例、脐疝1例,并发症发生率为12.50%(6/48);两组间并发症发生率比较差异无统计学意义(χ2=0.10,P>0.05)。
3 讨论
腹腔镜腹部联合手术可同期内在同一腹腔镜手术中同时处理两个或两个以上不同病灶,是一次性处理多种疾病的有效手术方案,其中应用最广泛的手术类型是阑尾与胆囊联合切除[3]。而随着医疗设备的不断改进更新,腹腔镜切除手术也由三孔发展为单孔,相较于已被外科医生所熟悉的三孔腹腔镜手术切除,虽单孔腹腔镜手术在微创、术后恢复、手术美容方面更具有优势,但其需在一个手术操孔中置入多个手术器械,存在一定操作难度[4]。本文针对急性阑尾炎伴胆囊结石患者比较单孔腹腔镜切除与三孔腹腔镜切除后发现,单孔腹腔镜切除术虽术程增长,但明显发挥了其微创、手术美容、恢复迅速的优势。
三孔腹腔镜切除术依据三角操作原理,分散置入手术器械,光镜直视效果较好,能够充分暴露病灶,在胆囊疾病手术中的优势体现在于能够充分暴露胆囊三角[5]。而单孔腹腔镜切除术以脐为手术入路,将传统腹腔镜手术中分散于多个体表的穿刺操作汇集于一个操作孔道,此操作孔道在术后可隐匿于凹陷的脐孔内而无瘢痕,美观效果好,同时因脐部切口更大且减少了切口个数,具有减轻术后疼痛,术后快速恢复,降低胆漏风险的优势[6]。本文结果显示,与三孔组相比单孔组患者术程长、切口短、患者满意度高、疼痛改善显著,而两组炎症状态与术后并发症差异无统计学意义,证实急性阑尾炎伴胆囊结石患者经单孔腹腔镜切除手术治疗具有较好美容效果,有助于患者术后疼痛缓解与快速恢复,安全可靠,与项海等[7]研究结论类似。虽单孔腹腔镜切除手术在治疗阑尾炎伴胆囊结石中具有较多优势,但其仅有一个操作孔是增加手术难度与手术时间的主要原因,且单孔腹腔镜切除术因腹部损伤减少,相较于传统术式对患者心理与生理的应激作用更小,炎症水平相对更低,但本文中单孔与三孔腹腔镜切除手术后两组患者炎症应激状态无显著差异,这可能是由于术式应用不久,操作不够熟练,术程增长,术中副损伤等原因加重了手术创伤,使患者炎症应激状态与传统术式无显著差异。
综上所述,在急性阑尾炎伴胆囊结石手术治疗中,单孔腹腔镜手术切除可缩短切口,改善手术美观性与疼痛情况,患者满意度高,术后并发症风险并未上升,值得临床广泛推广。

