超声造影、MSCT三期增强检查对肾癌的诊断价值对比*
1.海南医学院第二附属医院超声医学科(海南 海口 570311)
2.海南医学院第二附属医院放射科(海南 海口 570311)
张亚庆1 黄旴宁1,* 王乐华1 范会文1 张琼珍1 符 孔2
肾癌又称为肾细胞癌、肾腺癌,起源于肾小管上皮细胞,可发生于肾实质的任何部位,但以上、下极为多见,少数侵及全肾,左、右肾发病机会均等,双侧病变占1%~2%[1-2]。肾癌占成人全部恶性肿瘤的2%~3%,占肾脏原发性恶性肿瘤的85%~90%,是泌尿系统中第二常见的恶性肿瘤。好发于35~60岁的中老年人,其中男性患者多于女性[3]。该病的病因至今尚未明确,认为可能与遗传、吸烟、高血压及抗高血压治疗有关。有研究显示,近年来,肾癌的发病率和死亡率均呈现上升趋势[4]。肾癌不仅会造成肾功能损害,还会出现恶性转移,严重者危及生命,故早期诊断、及时治疗对肾癌患者来说尤其重要。临床上早期诊断肾癌多依靠影像学检查[5]。超声造影和多层螺旋CT(MSCT)检查是临床上使用较多的两种检查方法。超声造影可清晰显示肿瘤内部的血流动力学改变,MSCT检查可清晰显示肿瘤的内部结构[6]。两者均可为临床上早期诊断肾癌提供可靠的信息。故本研究主要通过回顾性分析我院2017年6月至2019年7月收治的肾癌患者的临床资料,分析超声造影、MSCT三期增强检查对肾癌的诊断价值。
1 资料与方法
1.1 一般资料回顾性分析我院2017年6月至2019年7月收治的84例肾癌的临床资料,所有患者均行手术病理检查证实为肾癌。84例肾癌患者中,男性51例,女性33例,年龄26~57岁,平均年龄(38.61±5.38)岁,临床症状:血尿31例,疼痛29例,肿块24例。所有患者均接受MSCT和超声造影检查。纳入标准:无其他严重疾病;影像学资料和病理资料完整;无碘造影剂过敏史;患者均签署知情同意书。排除标准:患有其它恶性肿瘤患者;资料不完整等患者;患有精神疾病者;严重肾功能不全者;拒绝检查或未完成相关检查的患者。
1.2 方法
1.2.1 MSCT检查 检查仪器:采用西门子64排多层螺旋CT。检查前排除患者身上所有影响扫描的金属异物,患者平躺于扫描床上,取仰卧位。先行定位扫描,扫描范围:膈顶至耻骨联合处。扫描参数:管电压为120kV,管电流300mA,扫描层厚为5mm,层距5mm,螺距为1.0,扫描视野为35cm×35cm。平扫完成后,用双筒高压注射器经肘静脉以3.5mL/s流率注射碘海醇80mL进行增强扫描,皮质期延迟时间20~30s,实质期延迟时间65~75s。扫描完成后利用MSCT后处理工作站,对患者轴位扫描图像进行冠状位、矢状位图像进行重建。将图像数据传输到PACS系统,由诊断医师针对扫描图像进行阅片和诊断。
1.2.2 超声造影检查 检查仪器采用美国GE超声仪,选取仰卧位。首先利用二维超声通过横向、纵向、斜向多方位观察记录肾脏内的大体情况,确定病灶处,确定之后通过外周静脉注射2.4mL造影剂,观察超声造影模式下的病灶,记录相关数据。
1.3 观察指标将超声造影检查和MSCT检查的诊断结果进行讨论和分析;肾癌分级采用病理学分级(Fuhrman分级),以病理诊断为“金标准”,比较超声造影检查和MSCT检查对不同病理分级肾癌诊断准确率。
1.4 统计学方法本研究数据均采用SPSS18.0软件进行统计分析,计量资料采用()描述;计数资料通过率或构成比表示,并采用χ2检验;以P<0.05为差异具有统计学意义。
2 结 果
2.1 84例患者临床资料84例肾癌患者中,肿瘤位置:左侧44例,右侧40例。根据病理分型:肾透明细胞癌61例,乳头状细胞癌15例,嫌色细胞癌6例,肾嗜酸性细胞癌2例;根据Fuhrman分级,其中Ⅰ级18例,Ⅱ级37例,Ⅲ级22例,Ⅵ级7例。
2.2 超声造影检查和MSCT检查对不同病理分级肾癌诊断准确率比较84例患者经超声造影检查出80例,诊断准确率为95.24%,对Ⅰ级、Ⅱ级、Ⅲ级及Ⅵ级的诊断准确率分别为94.44%、97.30%、95.45%、85.71%;经MSCT检查出78例,诊断准确率为92.86%,对Ⅰ级、Ⅱ级、Ⅲ级及Ⅵ级的诊断准确率分别为94.44%、94.59%、90.90%、85.71%;两者比较差异无统计学意义(P>0.05)。两者联合检查的诊断准确率为98.81%,显著高于单一的超声造影检查和MSCT检查。详情见表1。
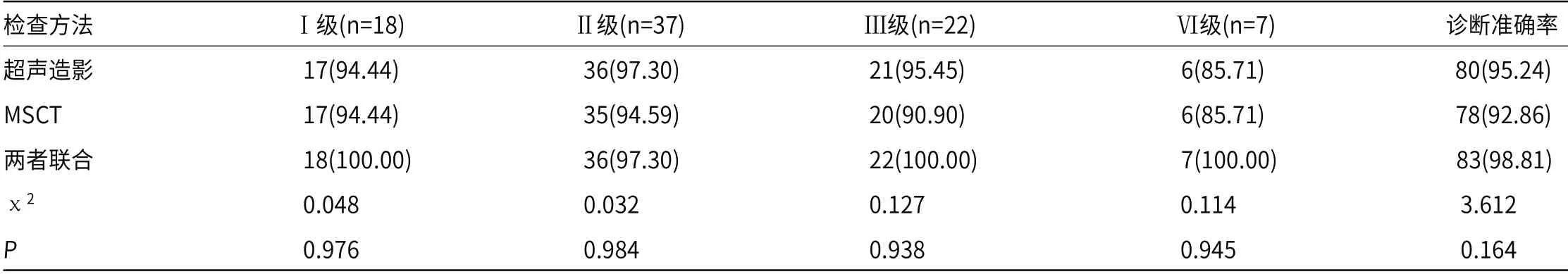
表1 超声造影检查和MSCT检查对不同病理分级肾癌诊断准确率比较[n(%)]
2.3 超声造影表现超声检查可见囊性或实性肿块,84例患者显示实性肿块51例,其中周边有环状无回声20例;囊性肿块33例。呈低回声、高回声或等回声,其中低回声21例,等回声19例,高回声44例;肿瘤边界清晰或不清晰,回声均匀或不均匀。彩色多普勒超声可见丰富的血流信号(图1)。超声造影均有不同程度的增强,造影增强后可见高回声28例,等回声35例,低回声21例。肿瘤周围可见假包膜,部分肿瘤内部显示部分不增强或蜂窝状结构(图2)。84例患者中,有43例肿瘤周围可见假包膜,21例肿瘤内部显示部分不增强,20例造影后显示“蜂窝状”结构。
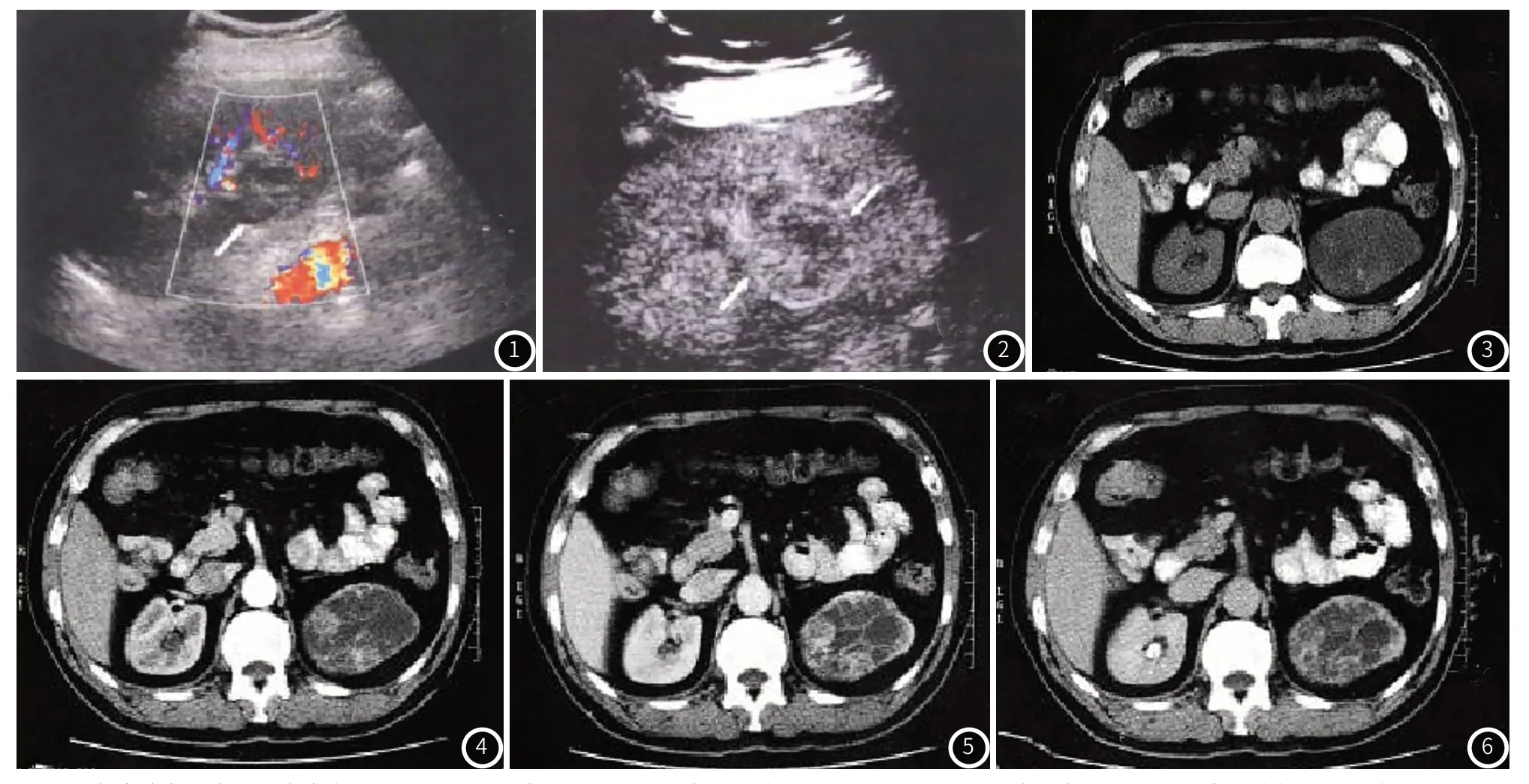
图1 彩色多普勒超声可见丰富血流信号。图2 超声造影可见高回声假包膜。图3 MSCT平扫可见右肾上极见较大分房囊性肿物,大小约8cm×6cm,边界清晰,囊壁稍厚。囊内有点状钙化。图4 肾皮质期可见囊壁及内隔明显强化。图5 肾实质期可见囊壁及内隔明显强化。图6 肾排泄期可见囊壁及内隔明显强化。
2.4 MSCT表现肾癌MSCT平扫时多表现为等或低密度,极少为高密度,较小肿块呈圆形或椭圆形,较大肿块呈类圆形、不规则形,可有分叶(图3)。84例患者中,仅有4例患者表现为高密度,低密度居多,有49例,等密度患者有31例。19例患者肿块呈圆形,12例呈椭圆形,30例呈类圆形,不规则形者23例,其中21例患者有分叶。25例可见包膜,边界较清楚,59例呈浸润性生长,边界不清楚。59例患者中,42例可见癌灶内坏死,17例可见囊变。增强扫描皮质期多明显不均匀或条纹状强化(图4),强化程度多与邻近肾皮质相仿,甚至略高,实质期及排泄期强化程度较周围肾实质减低,多呈“快进快出”的特点(图5、图6)。肾实质期及排泄期时,肾实质密度逐渐下降,癌灶可出现短暂的等密度,进而逐渐变为低密度。
3 讨 论
肾癌是起源于肾实质泌尿小管上皮系统的恶性肿瘤[7],不包括来源于肾间质及肾盂上皮系统的各种肿瘤。各国或各地区的发病率不同,发达国家发病率高于发展中国家。我国各地区肾癌的发病率及死亡率差异也较大。肾癌患者的主诉和其临床表现多变,容易误诊为其他疾病。肾位置隐蔽,与外界主要的联系是尿,因此血尿是发现肾癌最常见的症状,但是血尿的出现必须在肿瘤侵入肾盂后方有可能,因此已不是早期症状[8]。多年来,把血尿、疼痛和肿块称为肾癌的“三联征”,大多数病人就诊已具有1~2个病状,三联征俱全者占10%左右,很少有可能治愈[9]。治疗肾癌需要准确其病理分级,临床上才可根据其制定合适的治疗方案。手术病理检查虽然是确定肾癌病理分级的“金标准”。但是该方法繁琐,也存在局限性。有部分患者会因为身体的各项功能而无法进行手术,因此失去治疗的机会。近年来,有大量研究显示,MSCT三期增强扫描和超声造影检查可以有效判断肾癌的病理分级,但是关于这两种检查方法的诊断准确性及哪种方法更具有优势的研究较少[10-11]。故为了了解上述问题,开展了本研究。
超声造影检查是在常规超声检查的基础上,通过静脉注射超声造影剂来增强人体的血流散射信号,实时动态地观察组织的微血管灌注信息,以提高病变的检出率,尤其是对微小血管的显示率[12-13]。而MSCT检查是临床上检测肾脏病灶病变情况常用的影像学方法,分为MSCT平扫和三期增强扫描。肾癌在MSCT平扫上多表现为等或低密度,极少为高密度,与人体正常肾实质的密度差异不大,所以仅靠MSCT平扫常容易出现漏诊的情况。故在条件允许的情况下,进行肾脏扫描MSCT扫描的时候应该加行MSCT三期增强扫描。肾癌由于是恶性肿瘤,所以内部血供丰富,血液流动速度快,病灶小,MSCT三期增强扫描可很好地呈现出肾癌与周围正常组织的不同增强结果[14]。而且微小的病灶,通过MSCT扫描也能很好的诊断出来。本研究中,选取了84例肾癌患者作为研究对象,对其进行了MSCT和超声造影检查,对比了两种检查的诊断结果,MSCT检查和超声造影检查对不同病理分级的肾癌诊断,两者的诊断效能差异无统计学意义(P>0.05),但是两者联合诊断的准确率要高于单一MSCT检查和超声造影检查。与黄权生等[15]的研究结果一致,表明MSCT检查联合超声造影检查诊断肾癌的效能更好。
综上所述,MSCT检查和超声造影检查均可有效显示肾癌的影像学特点,但是两者联合检查诊断准确率更高,可为临床上诊断肾癌分级提供可靠的依据,值得广泛推广。

