Gd-EOB-DTPA增强MRI与增强CT诊断原发性肝癌价值比较
四川省攀枝花市第二人民医院CT室(四川攀枝花 617068)
吴建刚* 雷雪梅 马清明
原发性肝癌(primary liver cancer,PLC)是世界范围内均较为多见的恶性肿瘤之一,而我国是该病的高发国家之一,据统计,在我国每年PLC的新发例数高达40万例[1-2]。目前对于PLC的病因及发病机制尚在研究中,一般认为其发病与环境、肝硬化、病毒性肝炎及黄曲霉素等化学致癌物质有一定关联[3-5]。PLC患者早期多无明显症状,起病较为隐匿,但疾病进展较为迅速,且病死率较高,有报道显示,该病在我国癌症死亡原因中高居第3位[6]。因此,尽早诊断识别出PLC并及时对症治疗意义重大,有助于提升患者的生存率[7]。近些年,影像学检查在诊断各类肿瘤疾病中扮演着重要角色。近些年,肝胆特异性对比剂Gd-EOB-DTPA的研究引发了学者的关注。既往研究显示[8],采用Gd-EOB-DTPA行增强MRI扫描有助于提升肝内局灶性病变的检出率,对患者的早期诊断、术后复发识别均具有重要意义。本文回顾性分析89例PLC患者的临床资料,旨在对比Gd-EOB-DTPA增强MRI与增强CT在PLC诊断鉴别中的价值。
1 资料与方法
1.1 一般资料回顾性分析2012年7月至2018年6月本院收治的89例PLC患者的临床资料。其中男61例,女28例;年龄40~72岁,平均年龄(54.92±5.11)岁。纳入标准:均经手术、穿刺活检及病理组织学确诊为PLC;均行Gd-EOB-DTPA增强MRI及增强CT检查;1个月内无输血史。排除标准:对比剂过敏者;伴严重心脑血管病;伴血液系统疾病;伴精神疾病;有腹部手术史者;临床资料缺失者。本研究经院伦理委员会批准。
1.2 方法所有患者均在一周内行Gd-EOB-DTPA增强MRI及增强CT检查。
增强MRI检查:采用3.0T Verio磁共振扫描仪(德国西门子),体部相控阵表面线圈。患者检查当日禁食禁水,取仰卧位。扫描参数:(1)T1WI同反相位序列,TR/TE为240ms/2.31ms,扫描层厚6.0mm;(2)T2WI+FS序列,TR/TE为2000ms/78ms,扫描层厚6.0mm;(3)增强T1-3DVIBE+FS序列,TR/TE为240ms/2.31ms,扫描层厚3.0mm,全肝憋气扫描。Gd-EOB-DTPA对比剂(德国Bayer Pharma AG,注册证号 H20150175,10mL/支)0.1mL/kg,注射速率为2mL/s,20mL生理盐水冲管,摄取动脉期(20s)、门脉期(1min)、延迟期(2min)图像;(4)肝胆特异期,对比剂注射20min之后,行T1-3D-VIBE+FS全肝憋气扫描。
增强CT检查:采用64排螺旋CT扫描仪(美国GE),管电压及管电流分别为120kV、300mA,扫描层厚5mm,螺距0.98∶1。患者禁食8h,并于扫描前饮适量水充盈患者肠胃。取仰卧位,进行肝脏增强扫描。碘海醇非离子型对比剂注入速率为4mL/s,摄取动脉期(20s)、门脉期(1min)、延迟期(2min)图像并传输至工作站处理。
判断标准:(1)增强MRI检查:动脉期信号明显强化,门静脉期、平衡期呈稍低信号,肝胆期信号明显减弱;(2)增强CT检查:增强时动脉期呈轻中度强化,门脉期消退,延迟期呈低密度影。
1.3 观察指标由本院2名具有10年相关经验的影像科医师一起阅片,对病灶数目、大小、强化特点予以记录,对比诊断准确率。
1.4 统计学方法采用SPSS 22.0软件对所得数据进行分析,计数资料均以率(%)表示,采用χ2检验;P<0.05表示差异具有统计学意义。
2 结 果
2.1 患者病灶情况89例患者经诊断共有107个病灶。病灶大小:病灶大小<1cm的有15个;1cm≤病灶大小<3cm的有49个;3cm≤病灶大小<5cm的有34个;病灶大小≥5cm的有9个。病灶部位:肝左叶35个(肝左外叶11个,肝内叶24个);肝右叶72个(其中肝右前叶31个,肝右后叶41个)。
2.2 MRI与CT的诊断准确率MRI检出病灶98个,准确率为91.59%;CT检出病灶89个,准确率为 83.18%。经比较,MRI的诊断准确率显著高于CT的诊断准确率(χ2=4.275,P=0.039),见表1。

表1 MRI与CT的诊断准确率
2.3 MRI与CT各期影像学表现Gd-EOB-DTPA增强MRI检查,动脉期、门脉期及延迟期检出高信号分别为104、12、8个;增强CT检查,动脉期、门脉期及延迟期检出高密度分别为98、2、3个,见表2。
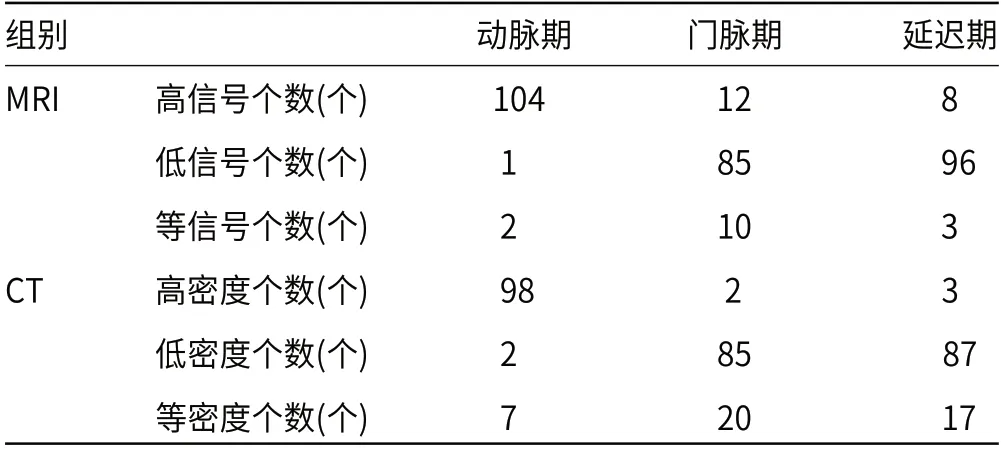
表2 MRI与CT各期影像学表现
2.4 MRI与CT对肿瘤包膜的检出情况经Gd-EOB-DTPA增强MRI扫描,可见包膜69个,其中边缘清晰54个,呈完整环形强化;边缘模糊15个,呈不完整环形强化。经增强CT扫描,可见包膜62个,其中边缘清晰45个,呈明显环形强化;边缘模糊17个,呈不完整环形强化。经比较,MRI与CT对肿瘤包膜的检出情况无明显统计学差异(χ2=0.964,P=0.326),见表3。

表3 MRI与CT对肿瘤包膜的检出情况
3 讨 论
PLC是临床常见的恶性肿瘤,大部分为肝细胞癌。PLC起病隐袭,患者多以肝区疼痛为首发症状,且症状体征出现较晚,因而往往被患者忽视,导致患者在就诊时已错失最佳治疗时机[9]。及时鉴别、诊断、治疗能有效提高患者存活率,改善患者预后。影像学技术相较于活检穿刺等侵入性检查,其具有简单便捷等优势。伴随医学影像技术的不断创新、发展,超声、CT及MRI等已成为临床上鉴别诊断各类肿瘤疾病的有效手段之一,肝癌的诊断、病灶的定位及定性方面也扮演了重要角色[10-11]。此外,因其能够对病灶及其周围组织进行有效评估,对于患者术前的术式选择及预后评估等方面均具有一定的价值[12]。
既往研究显示,MRI及CT扫描检查对于提升肝癌检出率具有积极意义。亦有研究指出,由于肝癌组织的病理构造,对此类患者行MRI或CT增强扫描均能有效显示其“快进快出”的强化特点[13]:肝动脉期时呈明显强化,病灶主要为高信号,而在正常肝实质强化不明显,仅部分呈轻度强化;门脉期时病灶主要为等低信号,而肝实质强化值出现高峰;延迟期时病灶信号明显下降[14]。本研究结果显示,病灶在Gd-EOB-DTPA增强MRI检查动脉期多呈现出高信号,而在门脉期、延迟期多呈现低信号;与之类似,CT增强检查中,病灶在动脉期多呈现出呈高密度,而在门脉期、延迟期多呈现出低密度或等密度,上述检查结果与PLC“快进快出”的特征性表现相吻合。
假包膜是PLC的一种重要病理特点,其往往具有双重结构的特点:外层为增生的纤维组织,而内层厚度相对较薄,为受压的小血管或是新生小胆管等[15]。
在MRI或CT增强扫描检查中,包膜在动脉增强早期一般不呈现明显强化,然而在延迟期或增强晚期时,由于包膜内部的血管密度增大,细胞之间的间隙扩张,导致对比剂滞留时间延长,因而显示包膜非规则环状高密度灶。本研究行两种扫描方式时,均观察到了PLC患者假包膜强化:延迟期多见低信号或低密度病灶,周围呈环状假包膜强化。然而与CT增强扫描相比,增强MRI能更好地显示包膜的情况,病灶边界显示得更为清晰,且在门脉期及延迟期时对包膜环状强化的表现也更明显。此外,本研究发现,增强MRI的诊断准确率较增强CT更高,差异有统计学意义,提示增强MRI对PLC具有更优异的诊断能力,准确度较高,可有效避免漏诊的发生。推测上述情况的原因可能与以下几点有关:(1)增强CT是利用碘油这一造影剂来帮助显现病灶并进行判断,但若碘油沉积CT难以穿透,缺损区的强化易被掩盖,因而影响观察结果;(2)Gd-EOBDTPA能被肝细胞特异性摄取,然而,对于PLC患者而已,其体内肝细胞异常,因而到导致摄取量较低,较周围肝实质呈明显反差,可明显观测到低信号,因此对乏血供的肿瘤病变仍然具有较高的检出率[16];(3)Gd-EOB-DTPA增强MRI检查,一方面能够利用肝胆特异期的信号变化来对肝细胞的功能状态进行一定程度的评估,另一方面,其还可以利用动态增强扫描技术来对病灶的供血情况进行判断,提供了更为丰富的信息,有利于临床医师对病灶做出准确判断[17]。
综上所述,相比CT检查,Gd-EOB-DTPA增强MRI检查的诊断准确率更高,能更清晰的显示包膜强化特点,并能提供肝癌血供相关信息,诊断价值更优,可作为PLC的重要诊断手段。

