肺恶性黑色素瘤合并肺腺癌1例并文献复习
胡冠男,陈 雷,周良平,周正荣
1.复旦大学附属肿瘤医院闵行分院放射科,上海 200240;
2.复旦大学附属肿瘤医院放射科,复旦大学上海医学院肿瘤学系,上海 200032
恶性黑色素瘤是一种由异常黑色素细胞过度增生引发的高度恶性肿瘤,好发于皮肤和黏膜组织,肺恶性黑色素瘤多为转移性,表现为周围肺野小结节,原发肺恶性黑色素瘤极为罕见,也很少出现肺门区较大肿块类似中央型肺癌的表现。肺恶性黑色素瘤合并肺腺癌更为罕见,尚未见国内外有文献报道。本文回顾性分析复旦大学附属肿瘤医院闵行分院收治的1例肺恶性黑色素瘤合并肺腺癌患者的诊疗过程,并结合文献讨论,为临床诊疗提供参考及帮助。
1 临床资料
患者,男性,66岁,因“咳嗽、咳痰7个月,头痛、恶心、呕吐4 d”于2020年5月4日入院。查体:发育正常,营养中等,精神萎靡,双肺叩诊清音,左上肺呼吸音低,双肺未闻及明显干湿啰音,左侧肢体肌力Ⅳ级。全身浅表淋巴结无肿大。2020年5月4日患者急诊头颅计算机体层成像(computed tomography,CT)平扫提示,脑内多发高密度占位性病变,怀疑为转移性病变。患者入院后给予甘露醇、地塞米松脱水降颅压,血、尿、粪常规检查显示正常,肝肾功能及血电解质正常,感染性筛查(-),肿瘤标志物(-)。2020年5月12日肺CT增强提示,左上肺及右下肺肿块,左肺肿块为5.5 cm×4.8 cm,右肺肿块为3.2 cm×2.0 cm,伴双肺多发实性结节及斑点影,肺恶性肿瘤伴肺内转移,癌性淋巴管炎可能。2020年5月18日患者进一步行头颅磁共振成像(magnetic resonance imaging,MRI)增强检查,脑内多发转移,较大者长径约2.5 cm。T1WI显示高信号结节伴低信号环,T2WI显示混杂低信号结节伴低信号环,T1WI增强病灶明显强化(图1)。结合患者脑内高密度病灶、双肺肿块及结节影像形态上的差异,临床考虑双原发病灶不除外,2020年5月14日行左上肺及右下肺穿刺,术后行病理学检查,左肺穿刺标本为灰褐色条索状组织一堆,大小为0.3 cm×0.2 cm×0.1 cm(全);右肺穿刺标本为灰褐色条索状组织3根,长0.2~0.3 cm,直径0.1 cm(全)。左肺为恶性黑色素瘤,右肺为腺癌(图2)。免疫组织化学检测,1号蜡块CK8/18(-),CD45(LCA)(-),HMB45(+),SOX-10(-),TTF-1(-),Ki-67(+3%),Synaptophysin(-),Chromogranin A(-),CD68(KP1)(-);2号蜡块CK8/18(+),CK7(+),TTF-1(-),Napsin A(+),SOX-10(-),P40(-),Chromogranin A(-),Synaptophysin(-),Ki-67(欠满意)。2020年5月19日患者血液基因检测:表皮生长因子受体(epidermal growth factor receptor,EGFR)19del(+),给予埃克替尼125 mg(每天3次)靶向治疗,并于2020年5月21日行全脑放疗,计划照射TD 30 Gy/10 Fx,同时予恩度30 mg(每天1次,第1~10天)靶向治疗。患者于2020年6月4日全脑放疗结束,2020年6月4日复查肺CT,左肺肿块为5.8 cm×5.5 cm),右肺肿块为2.2 cm×1.3 cm,右下肺周围癌性淋巴管炎较之前明显好转。疗效评价为部分缓解(partial response,PR)。患者出院后继续口服埃克替尼靶向治疗,于2020年6月7日突发头晕、呕吐,入院急诊颅脑、胸部CT提示,脑内多发转移较5月4日进展,右肺肿块和肺内小结节较之前缩小,左肺肿块较前略增大。后患者因呼吸中枢抑制抢救无效死亡。

图1 患者CT及MRI检查Fig.1 CT and MRI scan of patients
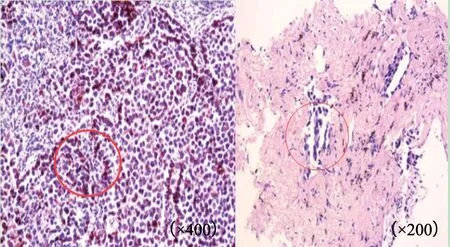
图2 双侧肺的病理学诊断结果Fig.2 Pathological diagnosis of bilateral lung
2 讨 论
2.1 肺恶性黑色素瘤的特征及鉴别
恶性黑色素瘤是源于皮肤、黏膜、眼和中枢神经系统色素沉着区域的黑色素细胞的恶性肿瘤[1],发病率占恶性肿瘤的1%~3%[2],肺恶性黑色素瘤与肺腺癌均以咳嗽、咳痰、胸闷为首发症状,肺恶性黑色素瘤的发病中位年龄为51岁(45~71岁)[3],肺腺癌为60岁(30~82岁)[4]。虽在临床特征、发病年龄上难以鉴别,但在生物学行为模式、影像学表现及病理学特征上存在较大差异。关于肺内黑色素瘤的发生,目前存在3种假说:①机体内存在的黑色素细胞在胚胎形成期向表皮质或真皮质迁移的同时也可向机体内脏器官迁移,导致食管、咽喉、脑、肺等处同样存在黑色素细胞。② 黏膜下支气管腺的黑色素细胞化生。③起源于下呼吸道中的多能干细胞向黑色素细胞分化[3]。肺腺癌则大多起源于较小支气管黏膜分泌黏液的上皮细胞。恶性黑色素瘤发生于肺内极为罕见,转移性恶性黑色素瘤比原发多。在CT密度及强化程度上,本例患者左上肺及右下肺肿块具有差异,CT值:(左上肺)平扫为31~44 HU,增强为31~62 HU,轻度强化;(右下肺)平扫为47 HU,增强为87~91 HU,中度强化。在形态学上左上肺肿块肺窗病灶周围血管纹理显示清楚,病灶中心可见支气管穿行,分支气管未见明显受压征象,纵隔窗病灶轻度膨胀性生长,未对左主支气管形成明显推挤压迫,增强扫描呈中等均匀强化,似“棉团样”嵌入肺组织中,此种邻近肺门呈巨大团块状影的征象极为罕见,与右下肺肿块长短毛刺征、卫星灶、支气管集束征、胸膜牵拉征及空泡征等影像形态截然不同。检索1994—2019年国内外文献关于肺恶性黑色素瘤的报道[5-15],原发性肺恶性黑色素瘤分为外周型和中央型,以外周型多见[11],田昭俭等[5]研究的21例患者中17例有CT影像资料,16例表现为外周不规则肿块,仅1例患者表现为肺门部肿块,且此例肺门部肿块边缘模糊,邻近肺野形成阻塞性肺不张;17例患者中2例可见偏心性空洞,1例肿块毛糙,3例可见毛刺,1例可见胸膜凹陷,转移性恶性黑色素瘤以双肺多发边缘清晰实性结节多见,而中央型肺部肿块极为罕见。本例患者的中央型肿块表现形式较为特别,肿块大但却未造成支气管阻塞征象,边界清晰。从组织学及免疫学上分析,肺恶性黑色素瘤表现为瘤细胞体积巨大,呈多角形或梭形,细胞大,细胞核圆,有明显嗜酸性核仁,以细胞质内和细胞间含有黑色素颗粒为特点,HMB45(+)在黑色素瘤中表达较为稳定。本例患者病理学表现为细胞核巨大呈梭形、细胞密集排列,细胞质内和细胞间含有黑色素颗粒,免疫组织化学(1号蜡块)HMB45(+)特征性表达。肺腺癌可分为轻度异型性和重度异型性。轻度异型性:肿瘤细胞大小和形状一致或轻度不等,单层排列,显示出Ⅱ型肺泡上皮或Clara细胞分化。重度异型性:肿瘤细胞细胞核增大、不规则,细胞虽然仍沿肺泡生长,但是呈多层排列或向肺泡内出芽生长[16],本例患者免疫组织化学(2号蜡块)CK8/18(+),CK7(+),TTF-1(-),Napsin A(+),SOX-10(-)。两者病理学检查所见截然不同。
2.2 恶性黑色素瘤合并肺腺癌伴脑转移的治疗和预后
笔者查阅国内外文献,恶性黑色素瘤合并肺腺癌同时出现的情形尚未见报道,二者合并出现且伴发脑转移使临床治疗面临巨大挑战。本例患者右下肺肿块基因检测EGFR(+),给予埃克替尼125 mg(每天3次)靶向治疗,治疗后右下肺及肺内卫星病灶明显缩小。针对颅脑病灶行全脑放疗,计划照射TD 30 Gy/10 Fx,同时予恩度30 mg(每天1次,第1~10天)靶向治疗,然而脑部病灶较前进展。患者经治疗,左上肺病灶疾病进展(progressive disease,PD),头颅病灶PD,右下肺病灶PR,两种转归进一步印证患者颅内病灶为恶性黑色素瘤脑转移病灶。EGFR-酪氨酸激酶抑制剂(tyrosine kinase inhibitor,TKI)治疗是晚期EGFR敏感型肺腺癌患者的标准一线治疗方案,在治疗有效率、延长患者生存期和改善患者生活质量上,都有较为突出的作用[17]。对于恶性黑色素瘤的预后尚缺乏大样本研究。晚期恶性黑色素瘤采用多靶向联合治疗可降低耐药性、延长生存期。MEK抑制剂Trametinib、BRAF抑制剂dabrafenib、vemurafenib的上市,为晚期恶性黑色素瘤患者的治疗提供了更多可能性。鉴于恶性黑色素瘤及肺腺癌不同的生物学演进方式,恶性黑色素瘤脑转移较肺腺癌恶性程度更高,本例患者在治疗顺序上是否应先治疗恶性黑色素瘤值得商榷。
3 小 结
肺腺癌与恶性黑色素瘤在生物学行为模式、影像学特征、病理学特征及治疗方案上均存在差异,两者合并出现极为罕见。临床病史的详尽收集、影像学全面精准分析及诊断,积极获得病理学检查结果,可为临床治疗提供参考,拟定精准的治疗方案,对患者行针对性治疗,可能有助于延长患者生存期。

