局部晚期乳腺癌临床病理特征与新辅助化疗效果和预后的关系
艾勇彪 黄 军 章书铭 李文仿 张丹峰
湖北省十堰市太和医院 湖北医药学院附属太和医院甲乳外科,湖北十堰 442000
新辅助化疗(neoadjuvant chemotherapy,NAC)是多数局部晚期乳腺癌患者首选的治疗方案[1]。通过评估NAC 疗效,不仅可以指导治疗方案的制订和调整,还可以为患者的预后提供有价值的参考信息[1-3]。目前对NAC 疗效的评价包括临床评价和病理评价,但尚无统一标准,因此探寻影响乳腺癌NAC 疗效的因素有重要的意义。本研究回顾分析于湖北省十堰市太和医院(以下简称“我院”)接受NAC 治疗的局部晚期乳腺癌患者临床病理资料,采用实体肿瘤的疗效评价标准(response evaluation criteria in solid tumors,RECIST)1.1 版[4]和病理Miller-Payne 评价系统[5]对NAC 疗效进行评价,分析临床病理特征对NAC 疗效的影响因素和患者的预后情况,以期为该类患者争取最大的临床获益。
1 资料与方法
1.1 一般资料
收集2012 年1 月至2015 年12 月我院甲乳外科接受NAC 治疗的女性乳腺癌患者的病历资料。按临床效果将其分为临床有效组(149 例)和临床无效组(32 例),再按病理效果将其分为病理有效组(70 例)和病理无效组(111 例)。纳入标准:①初诊Ⅱ-Ⅲ期,穿刺病理确诊,雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人表皮生长因子受体-2(human epidermal growthfactor receptor 2,HER2)、Ki-67、p53 状态明确;②NAC 后行改良根治术。排除标准:①远处转移;②原位癌、炎性乳腺癌;③存在化疗禁忌。
1.2 NAC 疗效判定
临床评价疗效采用RECIST 进行评价,临床完全缓解(clinical complete response,cCR)+部分缓解为临床有效;稳定+进展为临床无效。病理学疗效评价采用Miller-Payne 评价系统,该系统分为5 个等级。将4 级和5 级[病理学完全缓解(pathologic complete response,pCR)]评价为病理有效,1~3 级评价为病理无效。
1.3 观察指标及判定标准
收集患者临床资料,包括年龄、绝经情况、肿瘤大小、淋巴结分期、临床分期、组织学分级、病理类型、分子分型[Luminal A 型、Luminal B 型、HER2 过表达型、三阴性乳腺癌(triple negative breast cancer,TNBC)]。病理指标及其判定标准如下:ER、PR≥1%癌细胞核着色为阳性。HER2(0~+)为阴性,HER2(3+)为阳性,HER2(2+)行荧光原位杂交检测进行判定。Ki-67≥20%癌细胞核着色为阳性,Ki-67<20%癌细胞核着色为阴性。p53 >10%癌细胞核着色为阳性[6]。将ER/PR 阳性归为Luminal 型,将ER 和PR 阴性归为non-Luminal型。
1.4 治疗方法
患者接受含蒽环类和紫杉类的化疗方案,部分患者加用环磷酰胺。每化疗2 个周期行临床评价,若评价为进展或连续2 次为稳定则更换化疗方案或若能手术改行手术。
1.5 随访
确诊乳腺癌之日为随访起始时间,截止时间为死亡或到2020 年9 月。所有研究对象采用电话和门诊复查的随访方式,随访时间为18~80 个月。
1.6 统计学方法
采用SPSS 25.0 对所得数据进行统计学分析,计量资料采用均数±标准差()表示,组间比较采用t检验,计数资料采用例数和百分率表示,组间比较采用χ2检验。采用多因素logistic 回归分析影响因素。采用Kaplan-Meier 生存分析并用GraphPad Prism 8 软件绘制生存曲线。以P <0.05 为差异有统计学意义。
2 结果
2.1 不同临床效果及不同病理效果患者的临床资料单因素分析
181 例患者的临床有效率为82.3%(149/181),其中cCR 率为20.4%(37/181);病理有效率为38.7%(70/181),其中pCR 率为14.4%(26/181)。临床有效组与临床无效组分子分型比较,差异有统计学意义(P <0.05)。病理有效组与病理无效组分子分型比较,差异有统计学意义(P <0.05)。见表1。
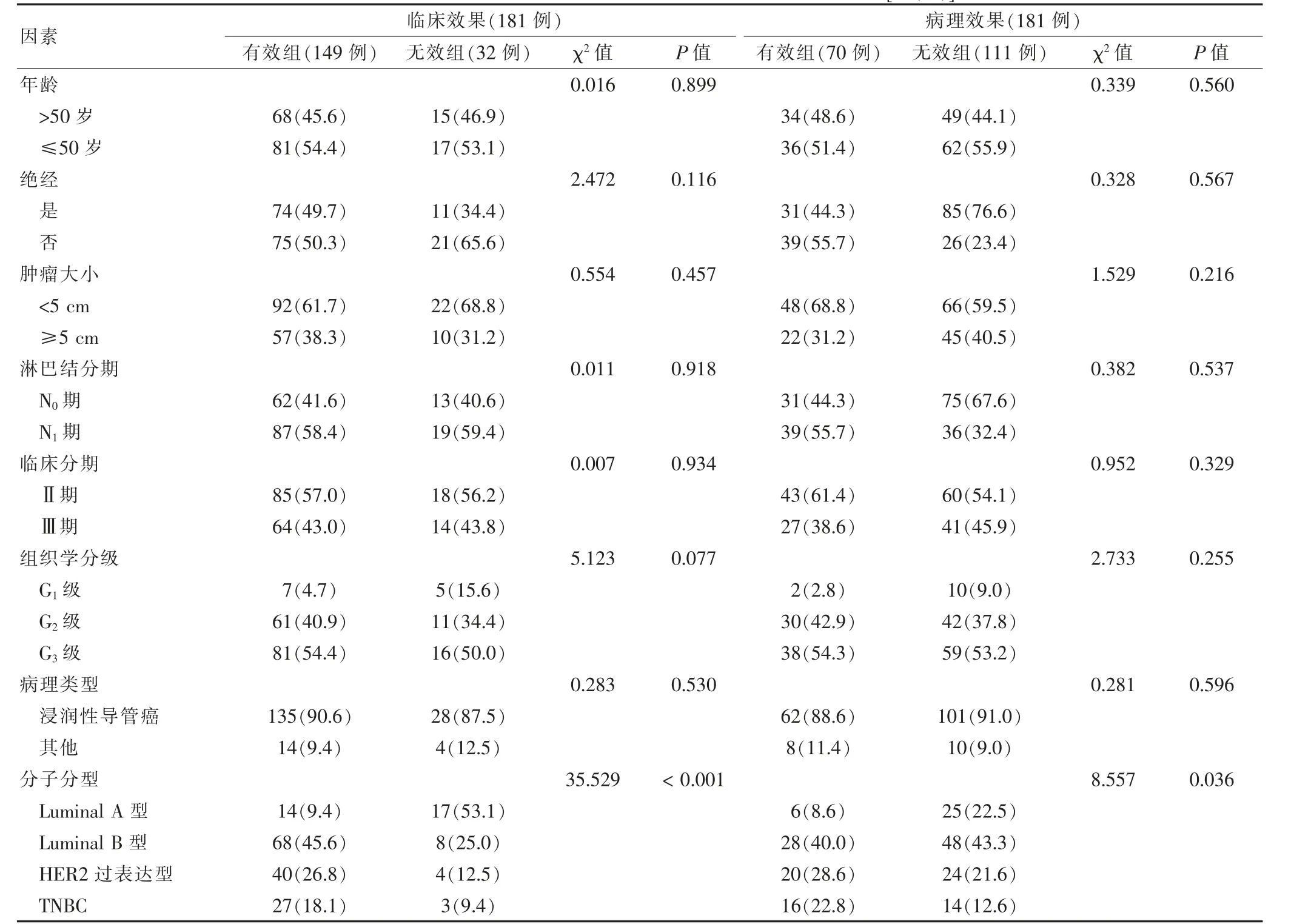
表1 不同临床效果及不同病理效果患者的临床资料单因素分析[例(%)]
2.2 不同临床效果及不同病理效果患者的病理指标单因素分析
临床有效组PR 阴性占比低于临床无效组,Ki-67 阳性占比、p53 阴性占比均高于临床无效组,差异有统计学意义(P <0.05)。病理有效组ER 阴性占比、PR阴性占比、Ki-67 阳性占比均高于病理无效组,差异有统计学意义(P <0.05)。见表3。
2.3 NAC 临床有效及病例有效的多因素logistic 回归分析
多因素分析赋值如下,因变量:临床效果(有效=1,无效=0);病理效果(有效=1,无效=0)。自变量:ER(阴性=1;阳性=0);PR(阴性=1,阳性=0);Ki-67(阳性=1,阴性=0);p53(阴性=1;阳性=0);分子分型(TNBC=3,HER2 过表达型=2,Luminal B 型=1,Luminal A 型=0)。多因素分析结果显示Ki-67 阳性、p53 阴性是NAC 临床有效的独立危险因素(OR >1,P <0.05),PR 阴性、TNBC 是NAC 临床有效的保护因素(OR <1,P <0.05),见表3。Ki-67 阳性是病理有效的独立危险因素(OR >1,P <0.05),而PR 阴性、TNBC 是NAC 临床有效的保护因素(OR <1,P <0.05)。见表4。

表3 NAC 临床有效的多因素分析
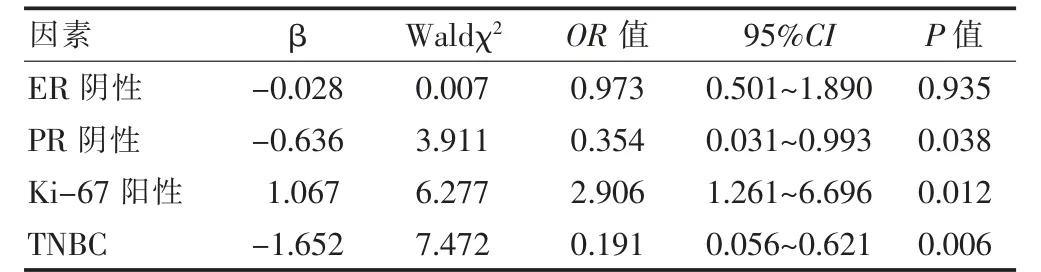
表4 NAC 病理有效的多因素分析
2.4 NAC 治疗预后分析
复发转移45 例,死亡35 例。生存分析发现NAC治疗后不同分子分型患者的总生存时间比较,差异有统计学意义(P <0.05)。见图1。NAC 治疗后Luminal型患者的总生存时间长于non-Luminal 型患者,差异有统计学意义(P <0.05)。见图2。

图1 NAC 治疗后不同分子分型患者的生存分析

图2 NAC 治疗后不同激素受体状态患者的生存分析
3 讨论
乳腺癌的发病率逐年升高,其中约20%的患者在首诊时即为局部晚期患者,此时NAC 是其首选的治疗手段[1,6-7]。NAC 方案以蒽环和紫杉类为基础,pCR 率为12%~25%[1-4,8],与本研究基本一致。
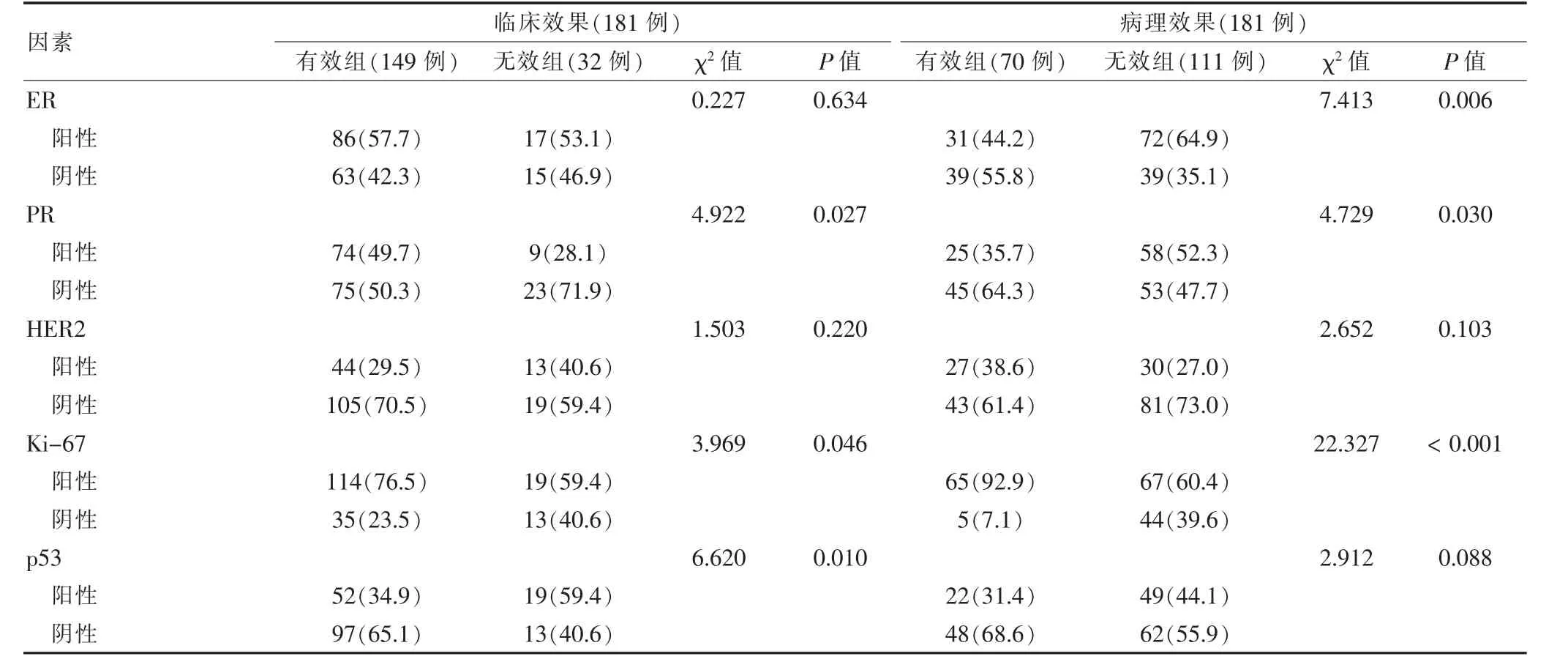
表2 不同临床效果及不同病理效果患者的病理指标单因素分析[例(%)]
ER、PR 作为乳腺癌NAC 疗效的预测指标逐渐受到重视,多项研究提示ER、PR 阴性可作为NAC 疗效的预测因子[10-12],与本研究结果一致。有研究表明HER2 阳性患者NAC 后易获得pCR,尤其是化疗联合靶向治疗时可获得更高的pCR 率[13-14]。本研究HER2阳性患者仅有57 例,这可能是造成患者无论HER2状态如何其临床和病理有效差异均无统计学的主要原因,因此需要进一步扩充样本量。Ki-67 指数反映肿瘤增殖活性,指数越高肿瘤细胞增殖越活跃。本研究中Ki-67 阳性患者具有更高的临床和病理缓解率,多因素分析显示Ki-67 是NAC 疗效的独立影响因素,提示Ki-67 可作为NAC 疗效的预测指标,这与前期报道相一致[15-16]。近年来关于p53 与NAC 疗效的研究较多,但研究的结论差异较大[17-20]。本研究中p53 阴性患者的临床有效率高于阳性患者,多因素分析显示p53 是NAC 临床有效率独立的影响因素。本研究中non-Luminal 型总生存时间低于Luminal 型,这与既往研究的结论相符[21-25]。
综上所述,影响NAC 疗效的因素较多且不同分子分型的乳腺癌预后存在差异。目前许多其他的生物学指标并未在乳腺癌分子分型中体现,因此还需积极探究这些生物学指标在NAC 中预测价值,从而使患者能最大程度地从NAC 中获益。本研究为回顾性研究且样本量小,治疗上存在不足,相关结论还需大样本研究来验证。

