胃癌根治患者快速康复过程中医护一体化护理模式的应用探讨
卢翠玲
(甘肃省武威肿瘤医院,甘肃 武威 733000)
胃癌在全国恶性肿瘤发病率和死亡率中位于前列。胃癌患者在临床上早期无明显症状,但随着疾病的发展症状逐渐出现,譬如上腹饱胀不适或疼痛、泛酸、恶心、呕吐等症状,临床症状严重影响患者的生活质量,严重者危及生命安全。有学者研究认为饮食习惯、生活环境和遗传因素等是胃癌的主要发病原因[2]。在胃癌的治疗手段中,目前最有效、最可靠的治疗方式是胃癌根治术,即手术切除。临床上,将胃癌分为早期胃癌、进展期胃癌、晚期胃癌,手术治疗对于早期胃癌和进展期胃癌患者均有治愈的可能。早期胃癌患者可在各方面条件允许下,在内镜下行ESD 和EMR 治疗,可以达到完全性根治,目前临床治愈率达90%以上。外科手术治疗是进展期胃癌患者的主要治疗方式之一,手术将胃内肿瘤病灶完全切除,同时根据病情的具体情况,做胃周淋巴结的清扫及神经、血管等脉络化的清扫,通过原发病灶和周围淋巴结清扫联合的手术方式,临床治愈率达40%~50%。而医护一体化护理模式对促进患者尽快康复,提高手术治疗的效果非常重要。
胃癌根治术由于会对患者机体造成一定损伤,且在围术期中会出现并发症等情况,护理措施如果不得当,术中及术后均可能会出现出血、穿孔及感染等一系列并发症,严重影响患者术后恢复。本研究选取826 例胃癌根除术患者作为研究对象,其中413 例患者接受了医护一体化护理模式,并取得一定的成功。
1 材料与方法
前瞻性随机选取826 例胃癌根治术患者,年龄37~76 岁,男性患者543 例,女性患者283 例。观察组和对比组各413 例,观察组患者应用医护一体化护理模式,对照组患者应用常规护理模式,对比分析两组患者的首次下床活动时间、术后首次排气时间、平均住院日时间,术后并发症发生率等情况。
2 结果
研究组首次下床活动时间、术后首次排气时间、平均住院日时间均较对照组短,术后并发症例数等均少于对照组,差异显著。见表1。
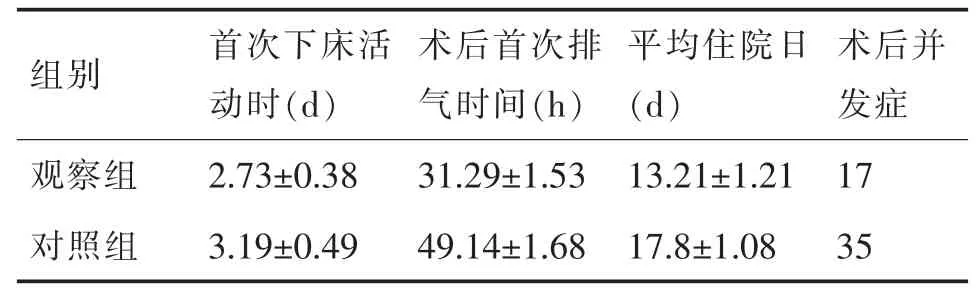
表1 研究组与对照组临床指标比较
3 总结
3.1 术前准备
3.1.1 术前宣教
患者经确诊胃癌入院后,患者详细病史及其他个人信息应由主管医生和责任护士共同询问,并向患者及其家属详细介绍入院期间的相关知识;并对患者进行心理安慰、疏导及相关健康宣教,通过不同形式的健康宣教,根据患者的实际需要、手术方式和手术的先进性等有针对性地告知病人术后可能出现的状况及其解决方法,以专业的态度和技术取得患者的信任,使患者对克服疾病作出反应,通过手术前个别化的心理护理和健康指导,与患者的有效沟通可以缓解患者的恐惧和焦虑,保持良好的状态,减轻生理上的压力反应,有效地促进患者的健康。在健康宣教结束后,与上级医生和主任医师讨论后,根据患者的实际情况制定基本的医护一体化护理计划。
3.1.2 术前访视
术前1d,责任护士应引导麻醉医生和助理护士到病房访视患者,嘱患者相关术前准备,按照手术要求正确指导患者进行心肺功能锻炼。麻醉医生和助理护士应熟练掌握患者的基本情况,并详细告知患者手术室环境、手术大致流程及过程和麻醉相关知识等等。根据患者身高、体重和是否有基础疾病等详细病史,麻醉医生必须提前明确麻醉思路,制定个体化麻醉方案。
3.1.3 术前胃、肠道的准备
主管医生和责任护士详细评估患者身体的基本情况和是否有基础疾病等详细病史,同时评估现阶段饮食情况,进行营养风险评价,在术前提前准备好术后营养补液方案。根据患者目前的身体状况和术后可能出现的特殊情况,制定医护一体化护理模式方案和紧急情况处理流程。责任护士需遵照主管医生医嘱,在术前1d 给予500mL 午后补液,含糖液体的术前给药可以稀释胃酸,促进胃排空,患者术前需常规进行肠道准备,无特殊情况不需给予术前清洁灌肠等相关肠道准备。患者需遵照医嘱在术前1d 少量流质饮食,禁食12h,禁水6h。
3.2 术中护理
3.2.1 良好的手术环境
依据现有的医疗设备和手术室条件,营造舒适、温馨的手术环境,保持手术室温湿度适宜。患者进入手术室后巡回护士应全程陪同,并给予患者相关心理护理,减少患者对手术室和手术过程的恐惧,以更好的心态配合完成手术。
3.2.2 做好术中保温措施
患者在接受手术过程中由于全身麻醉的效果会在一定程度上抑制机体正常的新陈代谢,又容易受外界温度的影响,患者极易在围手术期出现体温较低的现象,因此在术中要采取要给患者暴露皮肤盖上布单、在术中使用加温毯及液体加温、用温盐水腹腔冲洗等方式以保证患者体温在36.0~36.5 ℃,以减少因体温较低而导致的对手术效果的负面影响。
3.2.3 默契的医护配合
在手术期间,与手术医生、麻醉医生良好、默契的配合是完成整台手术的关键之一;手术过程中应严密监测患者各项生命体征,如遇意外需及时向手术医生和麻醉医生汇报,以及时处理;提前准备预防性抗菌、抗血栓用药以做好低体温、深静脉血栓的预防,保证手术顺利完成[3]。
3.2.4 严格无菌操作原则和预防治疗休克
胃癌患者的手术过程较为复杂,且麻醉时间和手术时间均较长,并有出血的危险。因此,在术中医护人员需严格遵守无菌操作原则,并积极预防术中休克。
3.3 术后护理
3.3.1 常规护理
患者术后进入监护室后,主管医生与责任护士应向麻醉医生详细询问患者术中生命体征情况和用药情况,给予24h 多功能监护和持续低流量吸氧,并准确记录出入量数据。为防止吻合口活动性出血,患者术后应采取半卧位和禁止剧烈活动。术后6h,主管医生与责任护士应协助患者在病床进行下肢活动,以减少血栓性静脉炎的发生率。术后24h应积极鼓励和指导患者下床活动,并有效咳嗽。
3.3.2 切口、引流管的日常护理
主管医生与责任护士每日应仔细观察患者切口有无渗血、渗液,并保持切口清洁和干燥。引流管的摆放应妥善固定,并保持引流管通畅。及时清理患者鼻腔,并更换固定胃管的胶布。严密观察引流液的情况,并准确记录流出量。定期更换无菌引流袋。
3.3.3 饮食护理
患者术后肛门排气后,责任护士根据主管医生意见指导患者进食。进食原则按照全流食、半流食、普食逐步过渡。在整个过程中,如感觉腹胀、腹痛,应暂停进食,观察有无肠梗阻。胃癌患者术后早期不宜进食富含纤维素及胀气食物。
3.3.4 术后常见并发症的观察和护理
1)腹腔出血:患者术后如若出现腹腔引流量大并呈鲜红色和血压下降等情况,应考虑术后出血,及时报告医生并采取相应处置措施。
2)肺部感染的预防:患者术后应常规给予吸氧,并指导患者半卧位和适量活动,积极鼓励患者深呼吸,责任护士积极协助患者翻身、拍背,鼓励患者有效咳痰,必要时超声雾化吸入,以有利于痰液稀释和及时咳出。
3)吻合口漏:患者术后可能会出现腹部疼痛剧烈和持续发热症状,引流液浑浊且有臭味,或引流管内气体影,应考虑吻合口漏。责任护士应及时报告医生并采取相应处置措施。
4)切口感染及切口疝:主管医生和责任护士在日常护理和换药过程中时应密切观察手术切口皮下有无波动感、红肿、渗出等异常情况,并根据不同情况及时给予有效处理。引流管口周围有渗出时,应及时换药和清理,并做好切口周围皮肤的护理。
3.3.5 出院指导
主管医生及责任护士应详细嘱托患者:(1)规律饮食,少食多餐。(2)逐步从易消化饮食逐渐过渡到普食。(3)保持大便通畅,并观察有无黑便、血便。(4)遵医嘱定期复查、化疗、随访。
4 讨论
胃癌是临床上最常见的上消化道恶性肿瘤之一,在全国恶性肿瘤发病率和死亡率中位于前列。胃癌根治术是目前临床上最有效、最可靠的治疗方式。胃癌患者手术的成功率和术后生存率受诸多因素影响。绝大多数胃癌患者在手术前期不了解胃癌手术的方法及现代医学的先进性,心理上存在恐惧和犹豫,均不利于手术的顺利开展[5]。为了减少患者围术期出现的应激反应、脏器功能紊乱和术后并发症,减轻患者痛苦,缩短患者的平均住院日,减轻患者家庭的经济负担,加速患者术后的康复,提高护理质量,在胃癌患者围手术期应采用医护一体化护理模式。主管医生与责任护士共同在术前对患者进行病史询问并相关健康教育和心理疏导,减少患者心中的顾虑和恐惧,树立患者积极治疗的信心,提高患者手术治疗的效果。手术过程中手术医生、麻醉医生和护理人员之间默契配合,并严密监视患者生命体征,积极有效预防并发症的发生。
胃癌根治患者快速康复过程中医护一体化护理模式的应用,能提高主管医生和责任护士的服务理念。主管医生和责任护士共同参与患者病史询问、临床交接班、共同查房、共同管理患者,在加快胃癌根治术患者的康复过程、提高患者满意度、降低患者平均住院日、减少术后并发症及减轻患者的经济负担等方面有显著的优势,值得在临床护理中推广应用。

