经皮椎间孔镜髓核摘除术对腰椎间盘突出症患者腰部活动度和腰椎功能的影响
李新衡,赫明堂,李捷,杨建华,金进宝
(1.深圳市龙岗区骨科医院骨科;2.深圳市龙岗区人民医院骨科,广东深圳 518116)
腰椎间盘突出症(lumbar disc herniation,LDH)由于椎间盘变形、髓核突出压迫马尾神经及神经根而引发患者腰部活动受限、腰痛以及下肢放射性疼痛等临床症状[1]。近年来,经皮椎间孔镜髓核摘除术逐渐成为LDH最有效的治疗方法之一,其对患者椎旁肌肉损伤小、创口小,出血量少,几乎不会影响脊柱稳定性[2]。目前国内对经皮椎间孔镜髓核摘除术治疗LDH的研究主要集中于对患者手术情况的评价,而较少对患者腰椎功能的改善进行研究。为此,本研究采用经皮椎间孔镜髓核摘除术对LDH患者进行治疗,分析其对患者腰部活动度和腰椎功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性收集2019年6月~2019年12月本院行经皮椎间孔镜髓核摘除术治疗的24例LDH患者临床资料作为观察组,选取同期行椎板开窗髓核摘除术治疗的24例LDH患者作为对照组。对照组男13例,女11例;年龄46~68岁,平均(57.25±6.12)岁;病程2~7年,平均(4.71±1.06)年;病变类型:膨隆型5例,中侧突型6例,突出型6例,中央型7例。观察组男12例,女12例;年龄47~68岁,平均(58.13±5.73)岁;病程2~7年,平均(4.63±1.21)年;病变类型:膨隆型7例,中侧突型6例,突出型7例,中央型4例。两组患者性别、年龄、病程、病变类型等一般资料比较,均无统计学差异(P>0.05),有可比性。本研究获本院伦理委员会批准。
1.2 纳入及排除标准
纳入标准:①LDH诊断标准符合《实用骨科学》中的相关标准[3];②直腿抬高试验及加强试验阳性者;③无脊柱相关手术史者;④活动后腰及腿痛、经保守治疗不愈、进行性跛行加重、站立时间渐缩短者;⑤无精神障碍、语言障碍、听力障碍、临床资料完整者等。排除标准:①合并严重骨质疏松、结核、腰椎肿瘤、强直性脊柱炎等其他腰椎疾病者;②腰椎管狭窄、严重椎间盘炎等不适合微创手术治疗者;③严重心、肝、肾疾病者;④术后复发者。
1.3 治疗方法
对照组行椎板开窗髓核摘除术进行治疗。患者俯卧,行全身麻醉;在椎间盘平面突出部位作一5 cm的手术切口,逐层剥离皮肤和肌肉组织,暴露椎板;将椎板上下缘和黄韧带切除少许,暴露神经根及硬脊膜,牵拉神经根及硬脊膜至内侧,切开纤维环,摘除突出的髓核,经探查无神经根压迫或松驰、无神经根管内狭窄后放置引流管,手术完毕。
观察组行经皮椎间孔镜髓核摘除术进行治疗。患者侧卧,采用德国MaxMore脊柱内镜系统,进针的部位一般标记在旁开距离11~14 cm之间,以18号针穿刺至关节突上部,并对关节突进行浸润麻醉处理;在病变部位作一0.8 cm手术切口,充分扩张周围软组织,内镜视野下接近患者的椎体中线处,将椎间孔钻至合适大小,妥善连接孔镜设备,在孔镜视野直视下将突出的髓核组织摘除,适当松解神经根,止血处理,并消融残余的髓核组织。所有患者术后随访6个月。
1.4 观察指标
①手术指标:手术时间、术中出血量、住院时间和卧床时间;②腰部活动度:包括前屈、后伸、左侧屈、右侧屈角度;③疼痛和腰椎功能:采用VAS评分对疼痛进行评价,采用腰椎Oswestry功能障碍指数(Oswestry dysfunction index,ODI)[4]对患者腰椎功能进行评价。④MacNab优良率:术后6个月,采用MacNab标准[5]评估术后患者治疗效果,优:术后患者腰腿疼痛感消失,肌力正常,直腿抬高增加≥75°,下肢正常感觉;良:术后腰腿偶有疼痛感,但对正常生活和工作无影响,肌力4级,直腿抬高增加40~75°;可:术后腰腿疼痛感有所减轻,但偶尔需服用止痛药,肌力3级,直腿抬高增加20~40°;差:术后腰腿疼痛无变化,甚至加重,需服用止痛药进行止痛。治疗优良率=(优+良)/总例数×100%。
1.5 统计学方法

2 结果
观察组术中出血量显著低于对照组(P<0.05),手术时间和卧床时间均较对照组显著缩短(P<0.05),见表1。术后6个月,两组患者腰部前屈、后伸、左侧屈、右侧屈角度较术前显著升高(P<0.05),且观察组显著高于对照组(P<0.05),见表2。术后3个月,两组VAS评分、腰椎Oswestry功能障碍指数(Oswestry disability index,ODI)较术前均呈降低趋势,观察组显著低于对照组(P<0.05),见表3。术后,观察组并发症发生率为8.33%,与对照组的29.17%比较,差异无显著性(P>0.05),见表4。

表1 两组手术相关指标比较
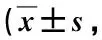
表2 两组患者术前后腰部活动度比较)

表3 两组患者术前后疼痛和腰椎功能评分比较
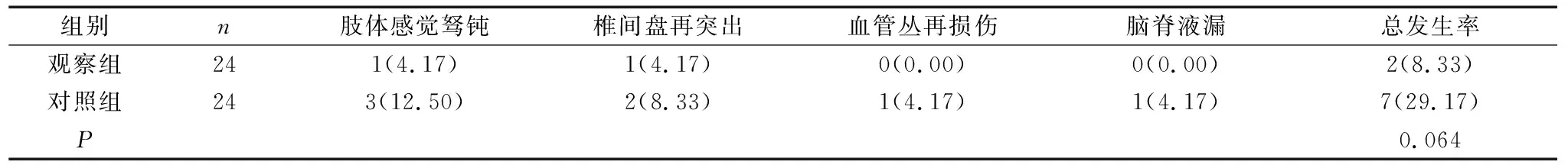
表4 两组术后并发症发生率比较[n(%)]
3 讨论
LDH是骨科多发病、常见病,约占临床腰腿痛患者的一半以上[6],常引发神经根受压、受累,腰脊旁肌功能和肌肉功能减退,对患者肢体功能和日常工作生活产生严重影响[7]。椎板开窗髓核摘除术是一种开放性手术,术中切口大,会对患者造成较大创伤,同时可能会破坏黄韧带及椎板等支撑结构,不利于脊柱的稳定性,影响术后患者恢复[8]。经皮椎间孔镜髓核摘除术切口微小,手术以局部浸润麻醉为主,可避免全麻并发症,且患者术中意识清楚,可随时监测神经功能,同时内镜下手术视野清晰,可加快手术进程[9],患者手术时间更短、术中出血量更小,术后并发症少,术后次日即可适量下地活动,有利于患者术后恢复。因此观察组术中出血量显著低于对照组,手术时间和卧床时间较对照组显著缩短。
经皮椎间孔镜髓核摘除术对手术入路相关的肌肉组织保护较好,避免或降低了手术对椎板黄韧带等脊柱稳定结构的影响,最大程度保持了脊柱自然解剖结构,很好地维持了脊椎结构的稳定性,最大限度保留了其椎体的活动程度[10];孔镜极好地提高了视野清晰度,便于术者观察椎间盘结构及周围组织,正确钳除病变的髓核组织[11];手术引起患者机体损伤较小,患者可及早下床进行腰背部功能锻炼,有利于术后患者腰部活动度的恢复[12]。因此,本研究术后6个月,观察组患者腰部前屈、后伸、左侧屈、右侧屈角度高于对照组,说明经皮椎间孔镜髓核摘除术对患者术后腰部活动度的改善情况更好。
经皮椎间孔镜髓核摘除术能有效减小对椎旁肌肉组织、神经根和韧带等创伤,同时给予局部浸润麻醉,患者意识清醒,能够及时反映术中肢体的状况,防止血管与神经损伤,也有利于患者术后疼痛降低和腰椎功能恢复[13]。孔镜下经外侧进入腰椎管内,从神经根与硬脊膜处进行操作,充分避开黄韧带组织以及后方的椎板,有利于降低术后椎管内黏连的发生率[14]。本研究术后6个月,观察组VAS评分和ODI指数均低于对照组,表明经皮椎间孔镜髓核摘除术能有效减轻患者术后腰部疼痛,同时有利于术后腰椎功能的恢复,其治疗效果更好。

