SMILE手术治疗近视及近视合并散光术后1a视觉质量分析
杨琳娟,薛玉坤,吴红芳,李咪咪,米生健
0引言
飞秒激光小切口角膜基质透镜取出术(femtosecond laser small incision lenticule extraction,SMILE)作为近年新兴的一种屈光手术,因其无角膜瓣潜在风险、微创、角膜敏感性损失小、术后干眼症状轻等特点已在临床上广泛开展。相关研究已涉及到SMILE手术的安全性、有效性、稳定性及潜在的生物力学优势等[1-4]。近年来,SMILE术后如何早期快速恢复和有效提高远期视觉质量成为临床关注的焦点。本研究拟从全角膜高阶像差和眼内散射等客观视觉质量的角度对SMILE术前和术后1a的视觉质量进行比较分析,探讨改进和提高术后视觉质量的方法。
1对象和方法
1.1对象回顾性研究。纳入2019-07/12在西安交通大学第一附属医院眼科屈光手术中心行SMILE手术的患者85例85眼(均选取右眼数据进行分析)为研究对象,其中近视患者11例11眼,近视伴散光患者74例74眼。纳入标准:(1)年龄≥18岁;(2)术前最佳矫正视力≥1.0;(3)球镜度≤-8.00D;(4)柱镜度≤-3.00D;(5)近2a内屈光度数稳定,每年增长≤0.50D;(6)术前停戴角膜接触镜时间:软性球镜停戴1wk以上,软性散光镜及硬镜停戴4wk以上,角膜塑形镜停戴3mo以上;(7)预计透镜取出后,角膜中央最薄点残留基质床厚度>280μm。排除标准:(1)球镜度>-8.00D,柱镜度>-3.00D;(2)妊娠期和哺乳期女性;(3)合并严重糖尿病、全身结缔组织疾病及自身免疫性疾病;(4)活动性眼病患者;(5)疑似和确诊的角膜扩张性疾病患者;(6)既往有角膜屈光手术史或眼部手术史。本研究经本院伦理委员会审查通过(伦理审批号XJYFY-2019W20),遵循《赫尔辛基宣言》,术前均获得患者知情同意并签署手术知情同意书。
1.2方法
1.2.1手术方法术前所有患者均进行详细的眼部检查,排除活动性眼病等手术禁忌证。术前1~3d常规使用3g/L左氧氟沙星滴眼液、3g/L玻璃酸钠滴眼液点眼。所有手术均由同一位高年资医生进行,预期术后目标屈光度为0.00D。先使用设备额外预置的红外水平标志线将双眼调整至同一水平(图1)。术中采用Nomogram调整方法:显然验光球镜≤-5.00D时,治疗球镜参数增加-0.50D;显然验光球镜度≥-5.25D时,治疗球镜参数增加10%;柱镜度不做调整。术前3~5min采用盐酸奥布卡因滴眼液进行眼结膜囊表面麻醉。手术采用Visumax 3.0飞秒激光系统,设置脉冲频率为500kHz,能量为130nJ。术前设计角膜帽厚115~120μm,直径7.0~7.5mm,角膜基质透镜光学区直径6.0~6.5mm,基底厚度10~15μm。角膜表面切口2mm,位于120°半子午线方向,预先参考角膜地形图Kappa角数据,在带患者注视目标的显微镜下定位角膜基质透镜中心,执行激光扫描并摘除角膜基质透镜。术毕滴用妥布霉素地塞米松滴眼液1次,戴无菌硬质眼罩。术后常规使用3g/L左氧氟沙星滴眼液7d,每日4次;1g/L氟米龙滴眼液3wk,每日4次;3g/L玻璃酸钠滴眼液2wk,每日4次,2wk后改用1g/L玻璃酸钠滴眼液,酌情使用1~3mo。
图1 术前使用设备额外预置的红外水平标志线将双眼调整至同一水平。
1.2.2观察指标
1.2.2.1手术情况评估术后随访1a,观察裸眼远视力(uncorrected distance visual acuity,UDVA)、矫正远视力(corrected distance visual acuity,CDVA)及等效球镜度(spherical equivalent refraction,SE)等情况,其中UDVA为5m处自然光线下采用“E”字视力表测得的视力;CDVA为自然瞳孔下显然验光结果;SE为自然瞳孔显然验光的屈光度结果(球镜度+1/2柱镜度)。对手术前后UDVA、CDVA进行比较以评估手术的有效性和安全性,其中有效指数=术后UDVA/术前CDVA;安全指数=术后CDVA/术前CDVA。根据术后不同时间点SE情况评估手术的稳定性,将术后实际矫正SE与术前预期矫正SE进行线性拟合,以评估手术的可预测性。
1.2.2.2全角膜高阶像差术前、术后1a分别经断层角膜地形图(Sirius)检查记录6mm瞳孔直径下全角膜高阶像差的Zernike系数值,包括总高阶像差(higher order aberration,HOA)、球差、彗差和三叶草的均方根值(root means square of high order,RMS)。
1.2.2.3客观视觉质量术前、术后1a分别应用基于双通道视网膜成像技术的光学质量分析系统(OQAS Ⅱ)定量分析视网膜成像和眼内散射情况,观察指标包括调制传递函数截止频率(MTFcutoff)、斯特列尔比(SR)及眼内客观散射指数(OSI)。所有测量均在半暗室环境下进行。
2结果
2.1一般情况本研究纳入患者85例85眼,其中男40例(47%),女45例(53%);年龄20~39(平均28.4±5.22)岁;术前SE -2.50~-7.75(平均-5.02±1.28)D,柱镜度0~-2.25(平均-0.71±0.51)D,角膜厚度495~590(平均532.12±20.95)μm;设计角膜基质透镜直径6.0~6.5(平均6.33±1.83)mm。所有患者术程顺利,无术中失吸、黑区、透镜残留等并发症发生。术后随访期间无感染、角膜上皮愈合不良、偏心切削、弥漫性层间角膜炎(diffuse lamellar keratitis,DLK)、角膜帽皱褶、上皮植入等并发症发生。
2.2手术安全性和有效性术后1a,本组患者UDVA≥1.0者84眼(99%),≥1.2者72眼(85%),1.5者20眼(24%),见图2A。手术有效性指数1.08,其中84眼(99%)UDVA达到或高于术前CDVA,22眼(26%)UDVA高于术前CDVA 1行;手术安全性指数1.04,其中59眼(69%)CDVA与术前CDVA一致,24眼(28%)CDVA较术前CDVA增加1行,2眼(2%)CDVA较术前CDVA增加2行,见图2B。
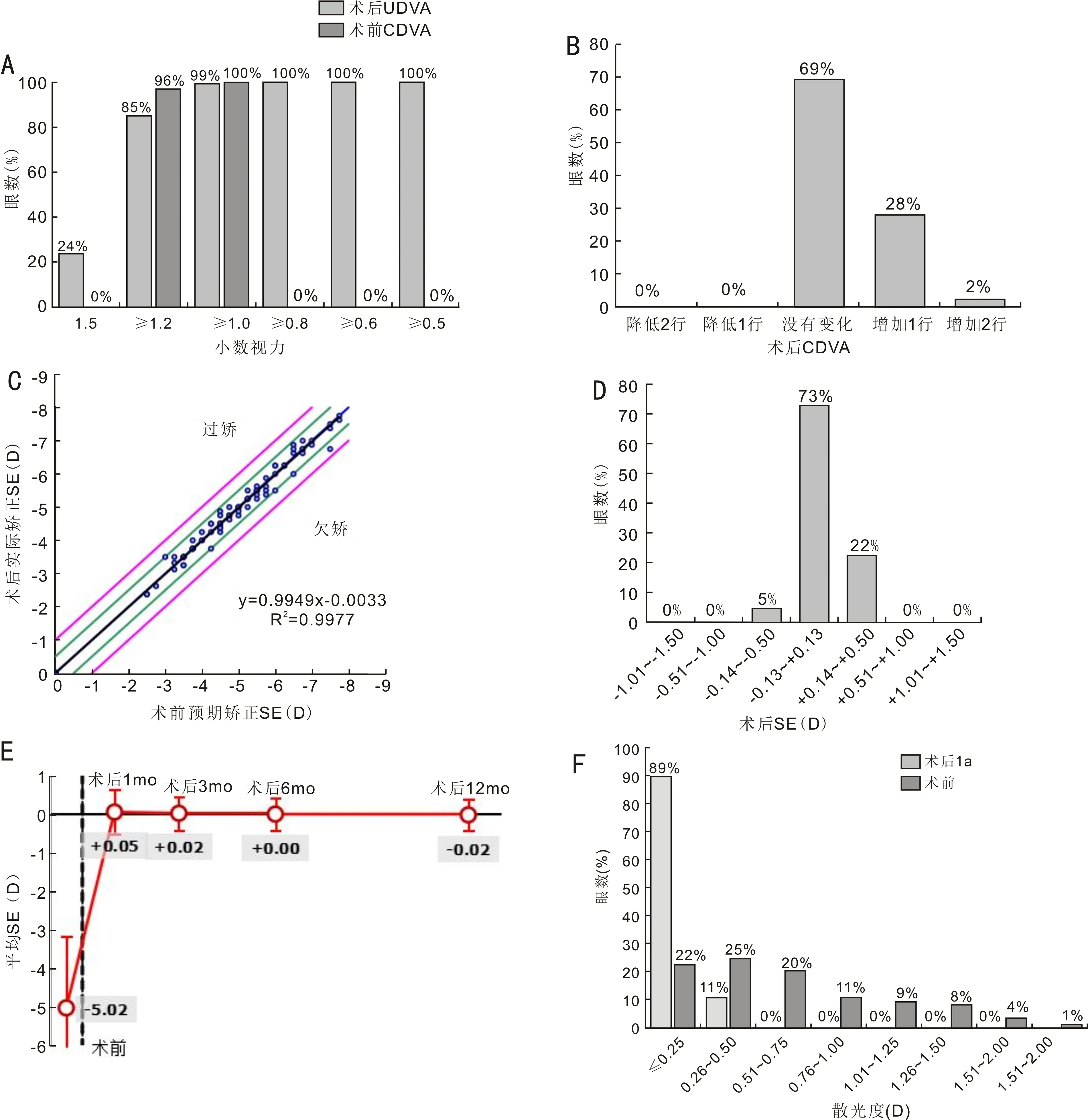
图2 SMILE术前和术后1a各观察指标的变化情况 A:术后UDVA与术前CDVA情况;B:术后CDVA变化情况;C:术后实际矫正SE与术前预期矫正SE比较;D:术后SE;E:术后不同时间点SE变化情况;F:手术前后散光情况。
2.3手术可预测性对SMILE术前预期矫正SE与术后实际矫正SE做线性拟合,其方程为Y=0.9949X-0.0033,R2=0.9977,显示术前预期矫正SE与术后实际矫正SE呈高度线性相关,表明SMILE术具有良好的可预测性,见图2C。
2.4手术稳定性术后1a,85眼(100%)SE均在±0.50D范围内,见图2D;术后1、3、6mo,1a,本组患者平均SE分别为0.05±0.30、0.02±0.20、0.00±0.19、-0.02±0.21D,术后1a内SE变化平稳,既无明显远视漂移,也无屈光回退现象,见图2E。术后1a,本组患者平均残余散光度为-0.11±0.18D,其中50眼(59%)残余散光度0D,76眼(89%)残余散光度≤0.25D,9眼(11%)残余散光度0.26~0.50D,见图2F。
2.5手术前后全角膜高阶像差比较与术前相比,术后1a本组患者6mm瞳孔直径下全角膜总高阶像差、总球差、总彗差均有增加,差异有统计学意义(均P<0.001);三叶草像差略有减小,差异无统计学意义(P>0.05),见表1。

表1 手术前后6mm瞳孔直径下全角膜高阶像差比较
2.6手术前后客观视觉质量比较与术前相比,术后1a本组患者OSI均在正常值范围内,差异无统计学意义(P=0.321);MTFcutoff和SR均提高,差异有统计学意义(均P<0.05),见表2。
表2 手术前后客观视觉质量比较
3讨论
SMILE手术作为近年来一种新型的激光角膜屈光手术方式,避免了角膜瓣和准分子激光的相关潜在风险,它的出现将激光矫正屈光不正手术推向一个更精确、更快捷、更稳定的新境界,同时也将角膜屈光手术带到了微创手术的新时代[5]。
手术后良好的视力、视觉质量、屈光矫正的可预测性、稳定性和安全性是屈光手术成功的关键指标[6]。诸多文献均显示SMILE治疗近视和近视合并散光显示出良好的有效性、安全性、稳定性和可预测性[7-10]。屈光手术后裸眼视力直接影响患者对手术的满意度,同时也是评价手术疗效和随访的重要指标之一。Kim等[7]研究显示高度近视组(-7.67±1.01D)SMILE术后1a,78.4%的患者UDVA≥1.0;43.2%的患者CDVA与术前一致,47.2%的患者CDVA增加1行,6.4%的患者CDVA增加2行;术后1a SE为-0.25±0.35D。本研究纳入SMILE术后1a患者,84眼(99%)UDVA达到或高于术前CDVA,22眼(26%)UDVA高于术前CDVA 1行;术后1a CDVA与术前CDVA相比,59眼(69%)与术前一致,24眼(28%)增加1行,2眼(2%)增加2行;术后1a SE为-0.02±0.21D。本研究中视力指标与SE好于上述研究,可能与本组患者术前平均屈光度较低(-5.02±1.28D)有关。Reinstein等[11]报道SMILE术后1a,SE在±0.5D范围内眼数为84%,±1.0D范围内眼数为99%。陈祥菲等[12]发现SMILE术后1a,SE在±0.5D范围内眼数为92眼(89%),±1.00D范围内眼数为102眼(99%)。本组患者术后1a SE在±0.50D范围内者85眼(100%),优于上述研究结果。显示SMILE手术具有安全、有效及良好的预测性,同时提示我们使用的屈光度调整Nomogram效果优异。
散光是既有大小又有方向的矢量,因此屈光手术中散光的矫正难于离焦。本研究显示,SMILE术后1a,残余散光度平均-0.11±0.18D,其中50眼(59%)残余散光度0D,76眼(89%)残余散光度≤0.25D,9眼(11%)残余散光度0.26~0.50D,好于Han等[13]和Taneri等[14]研究结果。SMILE手术平台缺乏虹膜识别跟踪及眼球自旋补偿系统,其矫正散光难度有所增加,但由于其飞秒激光系统激光发射口通过弧形压平锥与角膜连接耦合,激光发射的距离明显缩短且规避了激光发射中患者配合不良的因素,在患者眼球自旋度较小的前提下,SMILE手术治疗散光的精确性是值得肯定的,此外在手术开始前,我们使用设备额外预置的红外水平标志线将双眼调整至同一水平和手术前定位透镜中心的方法也是本研究散光矫正良好的重要原因。
本研究还发现,SMILE术后1、3、6mo,1a屈光度非常稳定,既无明显的远视漂移,也无屈光回退现象,表明其稳定性良好,可能是由于SMILE术后角膜Bowman膜和浅基质层更加完整,较好地保持了角膜的生物力学稳定性[15],也可能与SMILE术后角膜中央上皮增殖在手术3mo后趋于稳定有关[16]。
本研究显示SMILE术后1a,6mm瞳孔直径下全角膜HOA、球差、彗差均有增加,但三叶草像差未见增加。Zhu等[10]和Yu等[17]研究发现SMILE术后3mo,1a HOA、球差、彗差均增加,与本研究结果基本一致。究其原因,角膜基质透镜偏中心、功能光学区过小及透镜散光轴向偏位是主要原因[14,18]。此外,术后角膜屈光度降低,角膜表面变平坦,角膜上皮重塑及透镜取出后的炎症反应和基质伤口的愈合均会使高阶像差增加[19]。但Tan等[20]发现SMILE术后6mo内高阶像差增加,术后6mo~1a高阶像差会逐渐恢复至术前水平,这与本研究结果存在差异,分析认为SMILE术后高阶像差及视觉质量的恢复还需要更长时间,更大样本的研究证实。
双通道客观视觉质量分析系统的原理是点光源通过人眼的屈光介质到达视网膜为单通道,而光线从视网膜再反射回来并被系统收集则形成双通道系统,通过对点光源在视网膜上的成像形状及不同区域的能量分布进行分析,可得到OSI、MTFcutoff、SR及其他视觉质量相关参数[21-22]。客观视觉质量分析系统是目前唯一可量化散射、像差和衍射综合影响的仪器,有效避免了以往波前像差仪因忽略散射和衍射而高估视功能的缺点[23]。本研究显示,术后1a眼内OSI与术前相比未见增加,均在正常值范围内;MTFcutoff和SR均高于手术前,提示SMILE术后视网膜成像质量较好,与以往同类研究结果基本一致[10,24-25],进一步证实SMILE术后患者具有良好的视觉质量。
综上所述,本研究结果表明,SMILE手术治疗近视安全、有效、稳定、预测性良好,矫正中低度散光准确性好,视网膜成像质量优于术前。然而,本研究属于术后视觉质量的回顾性研究,样本量较少,也未进行主观视觉质量评分量表调查及对比敏感度检查,研究结论仍需后续增加样本量并进行进一步研究。

