外周血红细胞体积分布宽度与原发性闭角型青光眼的相关性研究
李樱珠,李圣杰,3,邵明希,曹文俊,3,孙兴怀
0引言
青光眼是全球范围内首位不可逆性致盲眼病,根据前房角解剖结构的差异和发病机制不同,传统上将原发性青光眼分为闭角型和开角型两类。原发性闭角型青光眼(primary angle-closure glaucoma, PACG)的定义为房角关闭导致急性或慢性眼压(intraocular pressure, IOP)升高,伴有或不伴有青光眼性视盘改变和视野损伤的一类青光眼[1]。PACG黄种人最多见,主要分布在亚洲地区[2],是我国最常见的青光眼类型,中国人群PACG的患病率约为1.4%,女性发病率高于男性,多数40岁以上发病[3]。PACG发病机制复杂,越来越多的研究发现神经血管调节功能、内分泌因子乃至精神心理因素与PACG发病相关,局部血管调节异常,血液循环障碍及氧化应激状态被认为参与PACG的发生和发展[4]。外周血红细胞体积分布宽度(red blood cell volume distribution width,RDW) 是反映体内红细胞体积异质性指标,RDW变化可以反映局部缺血、缺氧、炎症及氧化应激状态[5]。因此,本研究采用回顾性病例对照研究方法,探讨外周血RDW水平在PACG中的变化及意义,为临床诊断及治疗提供参考。
1对象和方法
1.1对象采用回顾性病例对照研究。收集2019-02/2020-10在本院眼科就诊并确诊的PACG患者306例。所有患者都经过详细的眼科检查和体格检查。病例纳入标准:(1)符合PACG诊断标准;(2)病史资料和检查资料明确。排除标准:(1)患有其他眼部疾病;(2)眼部感染史;(3)眼外伤史或接受过眼科手术;(4)有全身系统性疾病(肿瘤,感染,肝、肾功能不全等);(5)血液系统疾病;(6)自愿加入本研究并签署知情同意书。对照组纳入标准:(1)体检正常人群;(2)排除青光眼及其他眼科疾病;(3)IOP<21mmHg,垂直杯盘比(vertical cup disk ratio,VCDR)<0.5;(4)肝、肾功能正常;(5)排除全身系统疾病和血液系统疾病。本研究经我院伦理委员会批准,遵循《赫尔辛基宣言》原则。
1.2方法
1.2.1临床资料收集检索病史资料库,收集PACG患者眼部临床资料及体格检查资料。眼部检查资料包括IOP,VCDR,中央角膜厚度(central corneal thickness, CCT),前房深度(anterior chamber depth, ACD),眼轴长度(axial length, AL),平均视野缺损(MD),视觉敏感度(MS)。体格检查资料包括年龄、性别、身高、体质量、收缩压、舒张压、肝肾功能、糖尿病和高血压等疾病史资料。
1.2.2血液检测空腹采血,EDTA抗凝管采集全血2mL,采用全自动血细胞分析仪对红细胞参数进行检测,红细胞参数包括RDW、红细胞计数(red blood cell count, RBC)、血红蛋白含量(hemoglobin, HG)、平均红细胞体积(mean corpuscular volume, MCV)、白细胞计数(white blood cell count, WBC);促凝管采集全血4mL,3000转/分×10min离心分离得到血清,采用全自动生化仪对肝肾功能指标谷丙转氨酶(alanine transaminase, ALT)和肌酐(creatinine, Cr)进行检测,检测系统均使用原装试剂和质控。
统计学分析:数据复核后录入Excel 2016软件,采用SPSS 23.0软件进行数据处理。连续变量采用均数±标准差表示,两组间分类变量比较采用四格表χ2检验,两组间连续变量比较采用独立样本t检验;三组间连续变量比较采用单因素方差分析,进一步的两两比较采用LSD-t检验。应用Pearson相关性分析和多因素线性回归模型分析RDW水平与PACG眼部参数的相关性。P<0.05为差异具有统计学意义。
2结果
2.1PACG组与对照组一般资料的比较本研究共纳入PACG患者306例,其中男108例,女198例,平均年龄63.15±10.43岁;对照组126例,其中男41例,女85例,平均年龄61.54±11.35岁,两组间年龄和性别差异无统计学意义(P>0.05)。两组间体质量指数、糖尿病和高血压疾病史差异均无统计学意义(P>0.05),见表1。
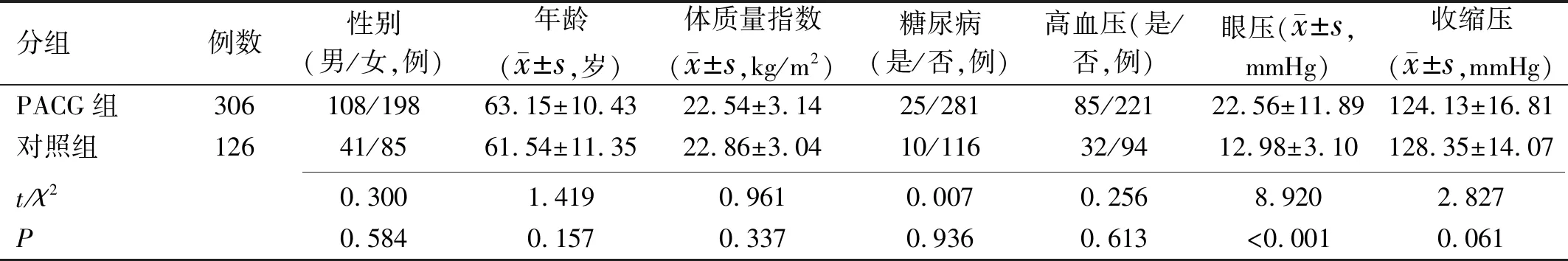
表1 PACG组与对照组一般资料的比较
2.2PACG组与对照组的血液检查参数比较PACG组外周血RDW水平高于对照组水平,差异有统计学意义(t=2.132,P=0.034)。两组间外周血HG、WBC、ALT、Cr水平差异无统计学意义(P>0.05),见表2。
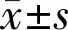
表2 PACG组与对照组的血液检查参数比较
2.3轻度和中度及重度PACG患者一般资料的比较根据MD大小,将PACG患者分为轻度(MD≤6dB)、中度(6
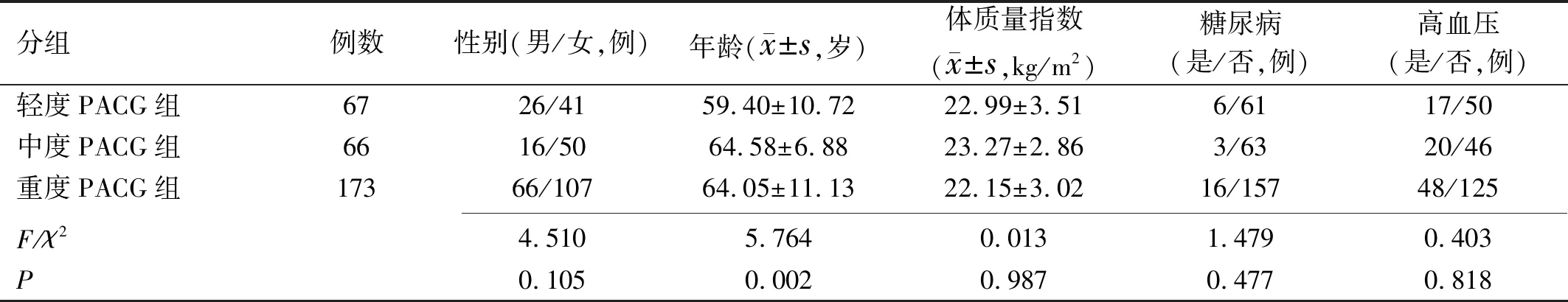
表3 轻度和中度及重度PACG患者一般资料的比较
2.4轻度和中度及重度三组PACG患者血常规参数的比较三组间RDW和HG及WBC水平比较差异有统计学意义(P<0.05),轻度PACG组RDW水平显著低于中度PACG组和重度PACG组,差异具有统计学意义(P<0.05),中度PACG组和重度PACG组间RDW水平差异无统计学意义(P>0.05);轻度PACG组HG水平显著高于重度PACG组和中度PACG组,差异具有统计学意义(P<0.05),中度PACG组和重度PACG组间HG水平差异无统计学意义(P>0.05);轻度PACG组WBC水平显著低于中度PACG组和重度PACG,差异具有统计学意义(P<0.05),中度PACG组和重度PACG组间WBC水平差异无统计学意义(P>0.05)。三组间RBC和MCV指标差异无统计学意义(P>0.05),见表4。
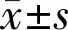
表4 轻度和中度及重度三组PACG患者血常规参数的比较
2.5轻度和中度及重度三组PACG患者眼部参数的比较三组间IOP、VCDR、AL、MD、MS比较差异均具有统计学意义(P<0.05);重度PACG组IOP显著高于轻度PACG组和中度PACG组,差异具有统计学意义(P<0.05),轻度PACG组和中度PACG组间IOP差异无统计学意义(P>0.05);重度PACG组VCDR显著大于轻度PACG组和中度PACG组,差异具有统计学意义(P<0.05),轻度PACG组和中度PACG组间VCDR差异无统计学意义(P>0.05);中度PACG组AL显著低于重度PACG组,差异具有统计学意义(P<0.05),轻度PACG组和中度PACG组、重度PACG比较,AL差异无统计学意义(P>0.05);三组间两两比较MD和MS,差异均具有统计学意义(P<0.05)。三组间CCT和ACD指标比较差异无统计学意义(P>0.05),见表5。
表5 轻度和中度及重度三组PACG患者眼部参数的比较
2.6Pearson相关性分析应用Pearson相关性分析对RDW水平与PACG眼部参数进行相关性分析,发现PACG患者RDW水平与IOP(r=0.148,P=0.002)、MD(r=0.141,P=0.013)呈正相关、与MS(r=-0.154,P=0.007)呈负相关;PACG患者RDW水平与VCDR、CCT、ACD和AL无相关性。
2.7多因素线性回归分析采用多因素线性回归分析时,首先根据相关性评估,剔除与RDW相关的自变量,后根据回归计算所得的方差膨胀因子(VIF)等统计数据,以逐步回归的方式增加或删除相应的自变量,观察模型拟合度变化。通过三种模型(模型1,模型2,模型3)探讨RDW与PACG疾病的相关性。模型1校正年龄、性别,发现RDW水平与MD具有正向影响(β=1.394,P=0.020,95%CI:0.221~2.567);模型2校正年龄、性别、糖尿病、高血压、收缩压,发现RDW水平与MD具有正向影响(β=1.383,P=0.021,95%CI:0.211~2.554);模型3校正年龄、性别、糖尿病、高血压、收缩压、WBC,发现RDW水平与MD具有正向影响(β=1.405,P=0.018,95%CI:0.240~2.570),模型进一步优化,见表6。
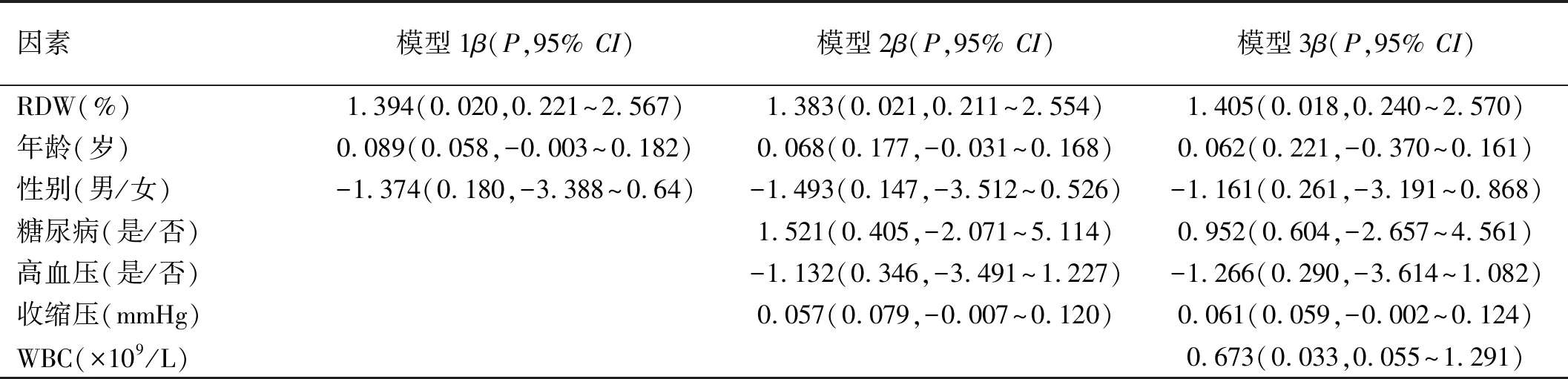
表6 PACG组MD相关多因素线性回归模型
3讨论
PACG的病变过程是由于房角关闭,导致IOP升高,然后出现视神经损伤,其中前房浅,房角窄,造成眼前节拥挤是基本的解剖学特点[7]。PACG的视神经损伤和视野缺损,主要因素是急性或慢性高眼压,但是临床上发现通过药物降低患者的眼压并非对所有青光眼患者适用,并不能完全阻止视神经损伤的进展,而免疫因素、局部血管功能、缺血缺氧和氧化应激被认为可能在慢性视神经损伤中起重要作用。
外周血指标RDW反映红细胞体积不均一性,临床上铁、叶酸、维生素B12等缺乏引起贫血时,RDW会出现病理性增高[8]。此外,溶血性贫血、镰状细胞性贫血、骨髓增生及输血治疗后也会出现RDW水平的升高,因此RDW常规用于鉴别诊断各种贫血类型或反映骨髓造血情况。近年来,RDW被认为是一种系统性缺氧指标,是多种慢性病、癌症和感染的危险因素。血管相关疾病包括心脑血管疾病、肾病和外周血管病变等[9-11],RDW水平增高,缺血性病变如心衰、急性冠脉综合征等并发症发生率明显增高,且患者预后不良[12]。Vayá等[13]发现校正性别、年龄、贫血、血脂和纤维蛋白原等混杂因素,RDW>14%,发生脑中风的概率将增加2.5倍。RDW还是癌症和某些感染性疾病的预后指标,Wang等[14]研究发现RDW和体质量指数联合使用,可以对鼻咽癌预后总生存率有预测作用;Lee等[15]研究发现高水平的RDW与新型冠状病毒COVID-19患者的不良结局相关。Ozkok等[16]研究发现,RDW水平在视网膜静脉阻塞患者中显著增高,并与起始、终末最佳矫正视力呈负相关。王维宏等[17]通过用光学相干断层扫描PACG患者的血管成像图发现,PACG患者的视盘旁血管密度显著低于正常人群,且与神经纤维层厚度和视灵敏度呈显著相关性,证明PACG患者的血管功能可能存在异常。有研究发现,新生血管性青光眼、原发性开角型青光眼患者外周血血小板平均分布宽度水平明显高于正常对照组,推测青光眼患者眼内压升高后导致眼部血流减少,血管功能存在异常,血管内壁损伤进一步导致血小板聚集程度增高[18-19]。因此,急性或慢性的高眼压可能会影响到视网膜血流,导致PACG患者眼内局部组织的缺血和缺氧,导致视神经的损伤,RDW可能与局部缺氧现象相关。
青光眼发病机制十分复杂,与多种免疫炎症反应有关,涉及部位包括小梁网、前房、视网膜等[20]。慢性免疫炎症反应可以导致房水流出受阻,也可能直接造成视神经节细胞的损伤。有研究发现高水平的RDW可能与慢性炎症相关,尤其是局部缺血或缺氧引起的免疫炎症反应、氧化应激与青光眼损伤具有密切的关系。持续的缺氧和血流灌注不足可以导致急性或长期的炎症反应,炎症细胞进入缺血组织,Tezel等[21]研究发现青光眼患者视网膜组织和视神经乳头缺氧诱导因子-1α(HIF-1α)表达增加。HIF-1α可以诱导内皮细胞生长因子(VEGF)和一氧化氮合酶(NOS)的产生,破坏血-视网膜屏障,缺氧还会诱导神经胶质细胞表达肿瘤坏死因子(TNF-α)和白介素(IL-1β)[22]。本研究多因素线性回归分析发现,调整白细胞因素后,PACG严重程度相关线性模型得以优化,RDW显示对MD正向影响作用,意味着RDW越高,MD越大,提示RDW水平可以用于评估PACG疾病进展情况。中度和重度PACG患者的RDW水平显著高于轻度PACG患者,可能与疾病发展的进程相关,表明PACG患者越到后期,或急性眼压升高,局部缺血或缺氧的情况更为显著。Balistreri等[23]建议在使用RDW生物指标时,能结合其他生物标志物,如RDW值升高,高敏C反应蛋白血浓度升高,白细胞端粒长度、端粒酶活性和内皮祖细胞平均值降低与血管老化、散发性升主动脉瘤发病和预后的高风险独立相关。
越来越多的研究发现,RDW指标是一个良好的联合评估指标,特别是在存在血管功能异常、糖代谢异常和脂类代谢异常中与血常规其他参数、糖化血红蛋白、血脂指标联合应用,用于评估某类疾病的发病率、炎症反应状态及预后。PACG发病机制十分复杂,本研究仅从外周血RDW的角度来探讨其作用,初步探讨RDW水平与PACG之间的相关性,未深入研究具体发生机制,具有一定的局限性;另外本研究样本量较少,前瞻性、大样本、多中心的相关性研究亟待开展。

