阴道上皮内瘤变临床特征分析及激光气化治疗效果研究*
朱小利,吴佳聪,杨棹霞,黄国琴
(南通大学附属妇幼保健院宫颈科,江苏 南通 226018)
阴道上皮内瘤变(VaIN)即阴道上皮不典型增生,是一种比较少见的癌前病变,文献报道每10万妇女有0.2~0.3人患病[1],发生率仅为宫颈上皮内瘤变(CIN)的1/100[2]。近年来,随着阴道镜技术的普及,VaIN发病率略有上升,但相关研究病例数仍然较少[3]。本研究回顾性分析2015年12月至2019年12月在本院初次诊断的VaIN患者的资料,总结VaIN的临床特征,并进一步探讨激光气化治疗术(Laser)对VaIN的疗效。
1 资料与方法
1.1一般资料 选取2015年12月至2019年12月本院宫颈科就诊,首次诊断的VaIN患者388例作为研究对象,包括本院阴道镜检查+活检病理诊断确诊者,以及外院初步诊断后、经本院病理科会诊确诊者,其中资料不齐全者28例,电话追访补齐资料者15例,最终剔除13例,入组373例。选择其中组织学级别为VaIN 2~3、初始治疗为Laser者57例进一步研究,按照治疗方案,初始治疗为Laser者纳入对照组(A组),初始治疗为Laser+术后1个月后中药派特灵阴道盥洗者纳入研究组(B组)。剔除未按时随访及失访者2例,最终入组55例,其中A组35例,B组20例。
1.2方法
1.2.1随访方案 发现复发为研究终止点,随访时间最长为术后2年。术后1周及1个月时检查创面恢复情况,术后4~6个月第1次随访时复查细胞学、人乳头瘤病毒(HPV)及阴道镜评估。其后每半年随访1次,以细胞学和HPV为筛查内容。
1.2.2研究内容 本研究为回顾性分析,资料来源于宫颈科Laser治疗随访本和阴道镜检查登记本。整理相关数据,选择研究对象入组,分析VaIN患者基本临床及病理特征。比较2组疗效情况。
1.2.3疗效观察指标 治愈:术后4~6个月第1次随访,阴道镜未发现病灶,活检病理未见VaIN。持续:术后4~6个月第1次随访,阴道镜原有病灶存在,活检病理VaIN级别不变。缓解:术后4~6个月第1次随访,阴道镜原有病灶缩小,活检病理VaIN降级。复发:术后4~6个月第1次随访,阴道镜发现新发病灶;已治愈患者,术后2年内随访,再次发现VaIN。
1.3统计学处理 采用SPSS19.0统计学软件进行数据处理。计数资料以率或构成比表示,组间比较采用χ2检验和确切概率法(fisher)。P<0.05为差异有统计学意义。
2 结 果
2.1VaIN基本特征 373例VaIN患者中,VaIN 1级为315例,VaIN 2~3为58例,年龄范围20~82岁,平均(45.63±12.14)岁。具体10项临床特征见表1。
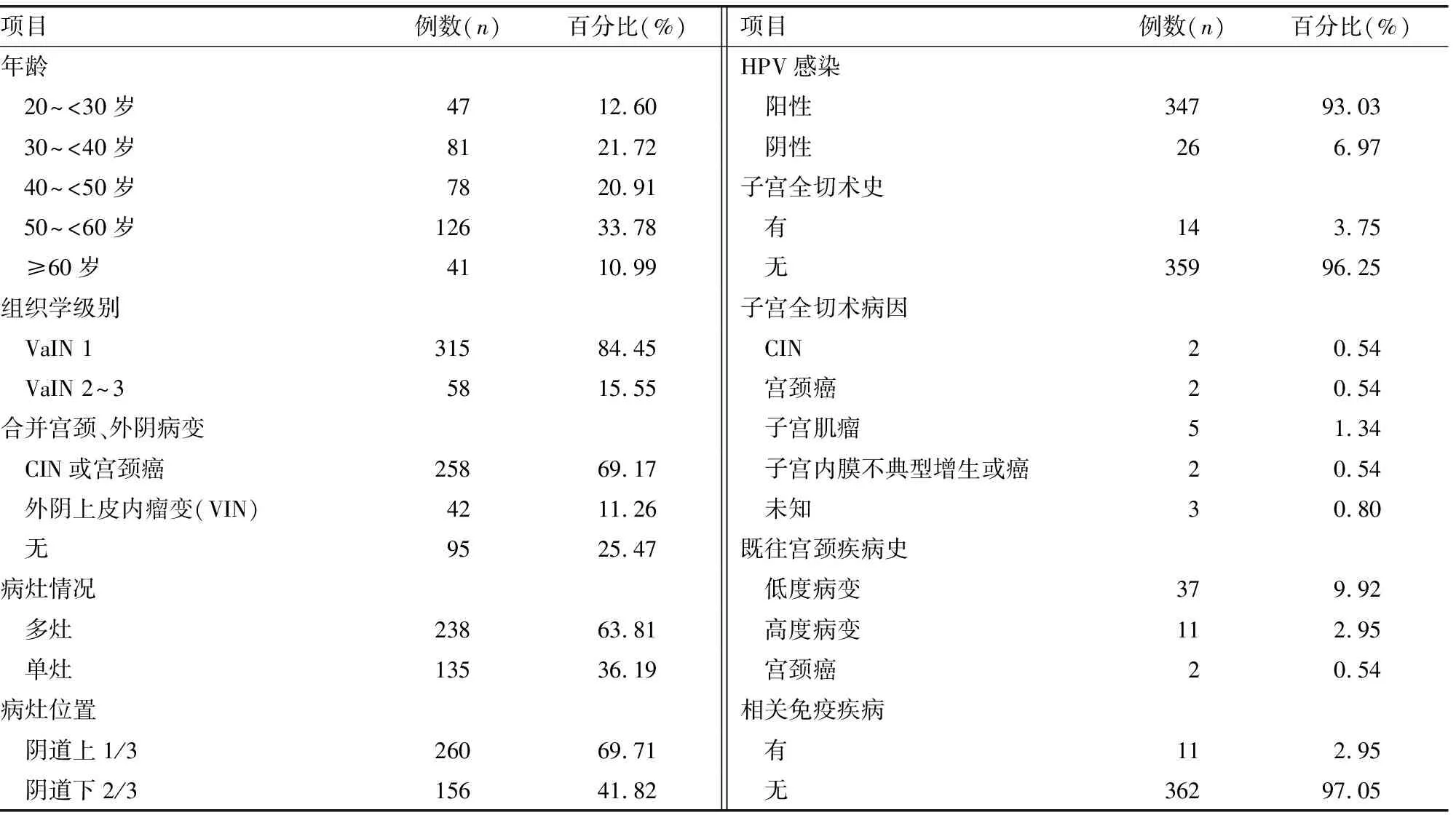
表1 VaIN基本特征
2.2VaIN 2~3的2种Laser方案比较 2组Laser治疗方案总体有效率为85.45%(47/55),治愈率为61.82%(34/55),复发率为29.41%(10/34)。A组与B组有效率分别为80.00%(28/35)、95.00%(19/20),差异无统计学意义(P>0.05);A组与B组治愈率分别为51.43%(18/35)、80.00%(16/20),复发率分别为44.44%、12.50%,B组治愈率高于A组,且复发率更低,差异均有统计学意义(P<0.05),见表2。其中,A组复发时间为4~18个月,平均10.5个月;B组复发时间为11~12个月,平均11.5个月。
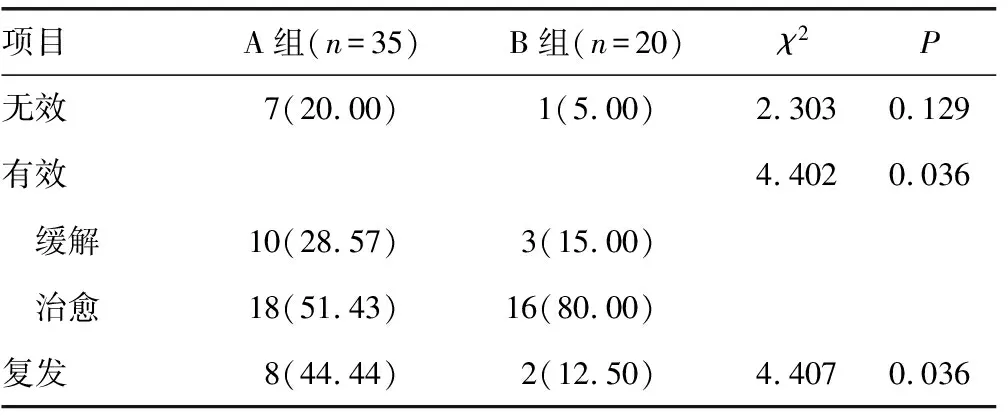
表2 2组疗效比较[n(%)]
3 讨 论
3.1VaIN及其病因 VaIN一般不会表现出临床症状,极少数有同房后少量阴道流血或阴道分泌物增多的情况[4-5]。VaIN通常在宫颈筛查异常,进一步行阴道镜检查时发现,确诊主要依靠病理诊断。VaIN的术语多年来一直在变化,2012年美国阴道镜与宫颈病理学会(ASCCP)将其分为低度上皮内瘤变(VaIN 1)和高度上皮内瘤变(VaIN 2~3)[6-7]。虽然与CIN有类似的HPV易感性及组织学分类,但VaIN病程相对缓慢,恶性总比例低[8]。由于病灶隐匿性、复发性的特点,且恶性进展的时间框架界定不清,VaIN诊疗具有更多不确定性[9]。
HPV感染是CIN的明确病因,目前也基本公认是VaIN的病因,虽然缺少确切的证据[10]。阴道和宫颈上皮共同起源于组织-泌尿生殖窦[11],HPV对它们类似的复层鳞状上皮有特异性亲和力,仅仅是阴道上皮缺少宫颈的化生过程,因而异常增生发生率较少。本研究中VaIN患者宫颈脱落细胞样本的HPV阳性率为93.03%,而2015年VIVAR等[12]的研究结果为93.6%[12],2019年丹麦的一项研究结果为85%[13],虽然没有病理样本的HPV感染证据,但同样可以期待HPV疫苗可能预防VaIN的发生,抑或是减少VaIN的复发性风险。
3.2VaIN临床特征 VaIN的患病年龄一般高于CIN,这与部分VaIN是CIN的延伸有关[8]。随着性方式改变和HPV感染的增加,目前VaIN有逐渐年轻化趋势。本研究中VaIN平均年龄45.63岁,2015年宋昱等[11]的研究结果为44.1岁,2019年FIELD等[9]的研究结果为44岁,基本相符合。同时,在本研究中,11例(占2.95%)有相关免疫系统疾病,一项澳大利亚的研究结果显示相关免疫系统疾病占比为4.6%[14]。免疫抑制疾病是比较公认的VaIN的危险因素。
VaIN常常并发CIN或VIN[15],本研究中并发率分别为69.17%和11.26%,大多数病变局限在阴道的上1/3,本研究占比为69.71%,且63.81%的VaIN病变为多灶性。因此,在阴道镜检查过程中,除外宫颈外,需要全面仔细地观察生殖道,尤其是穹隆和阴道上段。往往阴道壁的检查比宫颈需要更多的时间,诊断也尤为困难[16]。需要注意打开阴道壁的褶皱结构,可在窥器缓慢旋转退出过程中仔细观察整个壁的碘染情况。
3.3VaIN的治疗 大多数低级别VaIN可以在没有任何治疗的情况下自发消退。对于高级别VaIN或持续性病变,有许多治疗选择,但并无证据支持某一种治疗方案更好,在最佳治疗和随访方面仍有争议[17]。无论治疗方式如何,都存在复发风险。在VaIN管理的文献中,往往采用个性化治疗,主要综合考虑的因素包括年龄、疾病部位、合并的宫颈疾病、治疗并发症、复发的风险及患者意愿[18]。
Laser是最常见的VaIN治疗方法,超过正常阴道边缘5~7 mm、表皮破坏深度到1.5 mm是安全且有效的[16]。多项研究报道[19-20],与阴道切除手术比较,Laser并没有影响VaIN的复发和癌症风险。其以CO2为触媒,利用对生殖道组织的良好吸收性、低穿透深度及高度定位特点,使病灶凝固气化,在精准控制治疗范围和深度方面表现出强大的优越性,对相邻正常组织损伤小,气化区干燥出血少,术后组织愈合快。对于年轻、多灶性病变、拒绝手术的女性,laser都是一个有用的选择[2]。有文献报道,单次Laser的治愈率为53.00%~76.00%[9,21],复发率近30.00%[15],而本研究中单次Laser的治愈率为61.82%,复发率为29.41%,基本类似。Laser另一个优点是可以分次、反复治疗,而且重复性治疗的累积治愈率更高。在多灶性或广泛性疾病中会提出更多的药物治疗建议,本研究中在高级别VaIN的B组治疗方案中加入中药派特灵盥洗,确实获得更高的治愈率,复发率也更低,后续将进一步细化入组,将病灶情况纳入考虑,可能会有更大的指导价值[22]。
在Laser治疗中,需要注意以下几点。(1)治疗时要注意拉平阴道壁褶皱,避免穿透深度不足而影响疗效。(2)Laser是消融手术,治疗时无法提供病理。数据显示,超过10%的VaIN被检测到切除时有隐匿性侵袭性阴道癌,因此,在激光消融前需要进行专业的阴道镜检查、准确的病灶活体取材和病理学诊断,避免漏诊隐匿性癌。(3)即使完成治疗,VaIN 3的恶变风险依然高于CIN 3,这可能与子宫切除术阴道边缘不完全切除CIN及术后随访的不确定性有关,提示CIN治疗前对阴道壁的评估及治疗后持续的阴道随访非常重要。(4)对于残端病灶的治疗,如果病灶延伸至顶角深处暴露不完全,不建议Laser,首要考虑局部手术切除和送组织学检测,以排除浸润。此外,关于阴道镜联合宫腔镜探查顶角,或腹腔镜下残端阴道组织切除尚需进一步研究。

