自拟清源生化汤对脓毒症(气虚血瘀证)患者凝血指标及预后的影响
周智恩 卢 萍 姚 娟 徐文豪 简旖沫 马 瑶 包牧龙
(四川省成都市第一人民医院,四川 成都 610017)
脓毒症是感染引起宿主反应失调导致的危及生命的器官功能障碍,其发病率高,病情演变复杂,进展迅速,病死率居高不下[1]。而凝血功能障碍不仅是脓毒症的严重并发症之一,而且贯穿于其始终,在脓毒症发生发展过程中具有重要作用[2]。目前对脓毒症患者凝血功能障碍是否需要进行抗凝治疗仍存在争议,临床救治极为困难[3],针对脓毒症凝血功能障碍的研究已成为危重医学领域的热点和难点。近年来众多研究表明中医药治疗对炎症和凝血具有双重调节的作用,临床辨证应用清源生化汤干预脓毒症多有报道[4],在治疗感染性疾病与凝血功能障碍方面具有一定的优势。因此本研究采用自拟清源生化汤治疗脓毒症凝血功能障碍患者。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:脓毒症及凝血功能障碍参照《脓毒症和感染性休克第三版国际共识定义(sepsis-3)》[3]中的诊断标准。中医辨证标准参照《脓毒症中西医结合诊治专家共识》[5],辨证均属气虚血瘀证。纳入标准:符合中西医诊断标准;年龄≥18岁;签署知情同意书。排除标准:过敏体质及对中药过敏者;存在消化道出血或颅内出血者;妊娠及哺乳期妇女;正在使用抗凝剂或其他活血化瘀类药物者;治疗未超过48 h死亡或出院者;患有免疫系统疾病或近期内使用免疫调节剂者。
1.2 临床资料 选择2018年3月至2020年3月四川省成都市第一人民医院重症医学科(ICU)收治的脓毒症凝血功能障碍患者80例。其中男性47例,女性33例;年龄18~89岁,平均(74.84±8.94)岁。按随机数字表法分为对照与治疗组各40例。两组临床资料差异无统计学意义(P>0.05)。见表1。

表1 两组患者临床资料比较(n)
1.3 治疗方法 对照组依照2012年国际严重脓毒症及脓毒症休克治疗指南[6]进行西医常规治疗,包括早期液体复苏,抗感染,抗休克,控制血糖,器官支持和基础病因治疗等,避免使用影响凝血功能的药物。治疗组在常规治疗基础上给予口服或鼻饲自拟清源生化汤:黄芪30 g,水牛角30 g,生地黄15 g,赤芍30 g,牡丹皮10 g,川芎10 g,莪术8 g。每日1剂,水煎取汁200 mL,早晚各100 mL。两组均连续治疗7 d为1个疗程,1个疗程后评价疗效。
1.4 观察指标 1)检测患者治疗前后凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、国际标准化比值(INR)、纤维蛋白原(Fib)、D-二聚体、血小板计数(PLT)、白细胞计数(WBC)、C反应蛋白(CPR)和降钙素原(PCT)等指标的变化。2)治疗前后进行急性生理与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分、脓毒症相关序贯性器官衰竭(SOFA)评分。3)记录患者ICU住院时间、多器官功能障碍综合征(MODS)发生率和28 d内病死率。
1.5 疗效标准 两组治疗前后根据《中医新药临床研究指导原则》[7]对中医证候疗效进行分级量化评分,主要症状体征包括:神疲乏力、气短、疼痛固定、脉络瘀血。按照“无”“轻度”“中度”“重度”分别计为 0、2、4、6分,分值越高,代表症状越严重。
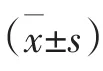
2 结 果
2.1 两组治疗前后中医证候积分比较 见表2。治疗后两组神疲乏力、气短、疼痛固定、脉络瘀血证候积分较治疗前均下降(P<0.05),且治疗组治疗后证候积分均低于对照组(P<0.05)。
表2 两组治疗前后中医证候积分比较(分±s)
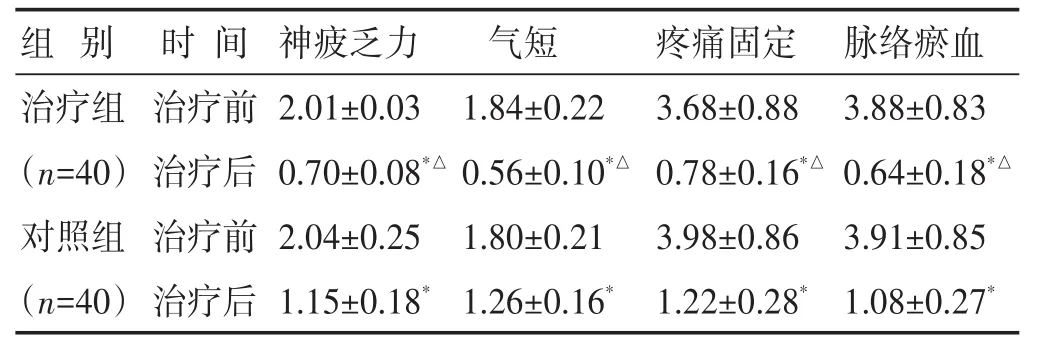
表2 两组治疗前后中医证候积分比较(分±s)
注:与本组治疗前比较,∗P<0.05,∗∗P<0.01;与对照组治疗后比较,△P<0.05,△△P<0.01。下同。
组别治疗组(n=40)对照组(n=40)时间治疗前治疗后治疗前治疗后神疲乏力2.01±0.03 0.70±0.08*△2.04±0.25 1.15±0.18*气短1.84±0.22 0.56±0.10*△1.80±0.21 1.26±0.16*疼痛固定3.68±0.88 0.78±0.16*△3.98±0.86 1.22±0.28*脉络瘀血3.88±0.83 0.64±0.18*△3.91±0.85 1.08±0.27*
2.2 两组治疗前后凝血功能指标比较 见表3。治疗后两组PT、APTT、INR、Fib、D-二聚体较治疗前均下降(P<0.05或P<0.01),PLT较治疗前均升高(P<0.05或P<0.01),且治疗组优于对照组(P<0.05或P<0.01)。
表3 两组治疗前后凝血功能指标比较(±s)
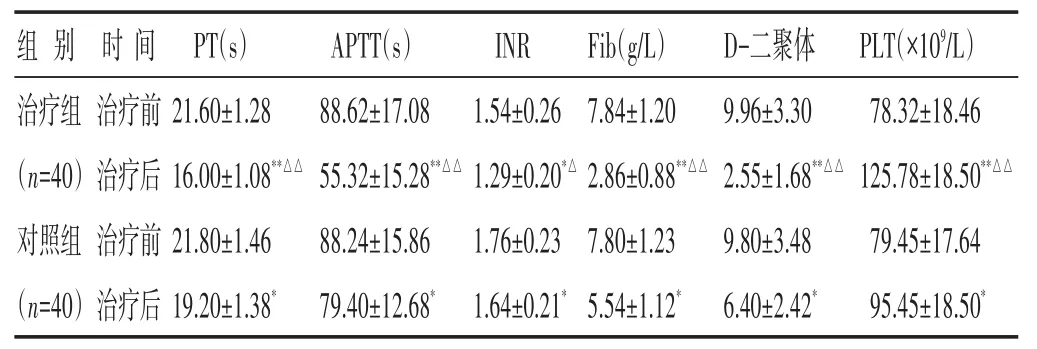
表3 两组治疗前后凝血功能指标比较(±s)
组别治疗组(n=40)对照组(n=40)时间治疗前治疗后治疗前治疗后PT(s)21.60±1.28 16.00±1.08**△△21.80±1.46 19.20±1.38*APTT(s)88.62±17.08 55.32±15.28**△△88.24±15.86 79.40±12.68*INR 1.54±0.26 1.29±0.20*△1.76±0.23 1.64±0.21*Fib(g/L)7.84±1.20 2.86±0.88**△△7.80±1.23 5.54±1.12*D-二聚体9.96±3.30 2.55±1.68**△△9.80±3.48 6.40±2.42*PLT(×109/L)78.32±18.46 125.78±18.50**△△79.45±17.64 95.45±18.50*
2.3 两组治疗前后炎症指标比较 见表4。治疗后两组WBC、CRP、PCT较治疗前均下降(P<0.01),且治疗组低于对照组(P<0.01)。
表4 两组治疗前后炎症指标比较(±s)
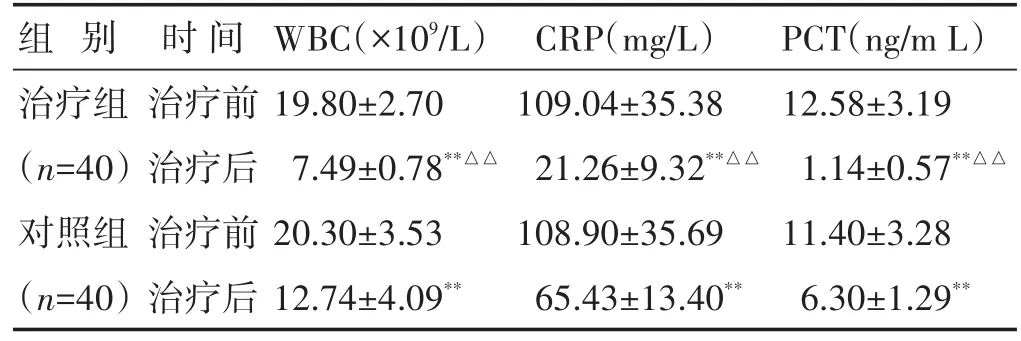
表4 两组治疗前后炎症指标比较(±s)
组别治疗组(n=40)对照组(n=40)时间治疗前治疗后治疗前治疗后WBC(×109/L)19.80±2.70 7.49±0.78**△△20.30±3.53 12.74±4.09**CRP(mg/L)109.04±35.38 21.26±9.32**△△108.90±35.69 65.43±13.40**PCT(ng/m L)12.58±3.19 1.14±0.57**△△11.40±3.28 6.30±1.29**
2.4 两组APACHEⅡ评分、SOFA评分比较 见表5。治疗后两组APACHEⅡ评分、SOFA评分较治疗前均下降(P<0.05),且治疗组低于对照组(P<0.05)。
表5 两组治疗前后APACHEⅡ、SOFA评分比较(分±s)
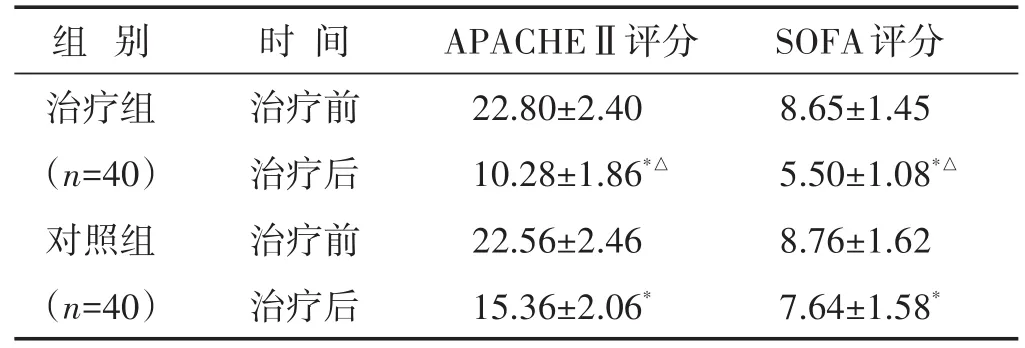
表5 两组治疗前后APACHEⅡ、SOFA评分比较(分±s)
组别治疗组(n=40)对照组(n=40)时间治疗前治疗后治疗前治疗后APACHEⅡ评分22.80±2.40 10.28±1.86*△22.56±2.46 15.36±2.06*SOFA评分8.65±1.45 5.50±1.08*△8.76±1.62 7.64±1.58*
2.5 两组预后比较 见表6。治疗组ICU住院时间明显短于对照组(P<0.05),对照组治疗后MODS发生率和28 d病死率高于治疗组,但差异无统计学意义(P>0.05)。

表6 两组治疗后ICU住院时间、MODS发生率和28 d病死率比较
3 讨 论
脓毒症是我国乃至全球危重症领域普遍面临的难题,在ICU的发生率为6%~30%,平均住院病死率17.9%,重症脓毒症病死率达25%~30%,脓毒性休克甚至达到40%~50%,已成为主要的公共健康问题[6]。基于脓毒症极高的患病率和病死率,为遏制其逐年攀升及蔓延的趋势,已越来越多地受到临床和科研工作者的广泛关注和高度重视[8]。
尽管经历了近20年“拯救脓毒症运动”的不懈努力和推动,脓毒症的预后仍不甚理想[9]。脓毒症发病机制涉及机体过度炎症反应与凝血功能异常,炎症和凝血两大系统交互影响,被认为是脓毒症最根本的病理改变,也是诱发脓毒症休克和MODS的核心因素[10]。脓毒症时,失控的炎症反应和紊乱的凝血状态可以相互作用,相互促进,导致脓毒症伴器官功能障碍[11]。凝血功能障碍是脓毒症向严重脓毒症、脓毒性休克,甚至MODS恶化进程中的关键环节[12],且与脓毒症患者病情危重程度及预后存在密不可分的关系。因此,及时有效地改善凝血功能异常,阻断脓毒症的进展具有重要的作用[13]。因脓毒症患者的年龄、体质不同,疾病阶段不一,病灶多样,疾病发展方向各异等,个体化的治疗存在极大的障碍。而中医药从整体出发,辨证施治,对各个环节进行调控,并阻断其间的恶性循环,改善患者预后。
本研究结果显示,治疗后两组症状、体征评分均较治疗前显著降低,凝血功能均有一定改善,但治疗组各指标改善程度明显优于对照组,且基本恢复正常范围,APTT维持在正常值的1~1.5倍,这与现代医学对脓毒症抗凝治疗的理想目标相一致。与治疗前比较,两组治疗后炎症指标均显著降低,且治疗组各指标均明显低于对照组。随着凝血功能的纠正,炎症的控制,气血运行顺畅,各器官功能及机体状态亦有所改善。治疗组治疗后APACHEⅡ和SOFA评分下降更为明显。治疗组ICU住院时间更短,而对照组的MODS发生率和28 d病死率更高于治疗组,但差异无统计意义,其原因可能与样本量不足有关。
脓毒症凝血功能障碍患者从中医角度讲属于血瘀证,气虚血瘀证之瘀作用于机体临床表现往往以神疲乏力、气短、疼痛固定、脉络瘀血,舌紫暗或有瘀斑,脉数涩等为主。有关脓毒症之瘀的辨证体系各家争鸣,究其形成原因,万变不离其宗,气虚血瘀证乃“因虚感邪而发”,正气虚衰,气虚无力推动血行而致瘀,血瘀又阻遏气机运行,如此形成恶性循环。正所谓“血随气行”“气为血之帅”。唐容川《血证论》谓“瘀血不去,新血不生”,亦云“凡系离经之血,与营养周身之血已睽绝不合,此血在身,不能加于好血,而反阻新血之化权,故凡血证,总以祛瘀为要”。“瘀”“虚”二者密切相关,相互转化,相互滋生而阻滞脉络为患,故本研究以益气、扶正、化瘀为治疗之旨。
本研究以自拟清源生化汤治疗气虚血瘀证脓毒症凝血功能障碍,方中黄芪补气生血,扶助正气,益气以助血行,取其“正气存内,邪不可干”“气为血帅,气行则血行”之意;水牛角清心解毒,心火得清,则诸火皆平,正所谓“除暴安良,去其邪以存其正”;生地黄滋阴凉血清热,协助水牛角解血分之热毒,二者相伍,热清则血不受其煎灼,血脉通畅;牡丹皮、赤芍清热凉血,祛瘀止痛;川芎活血行气,莪术破血祛瘀,行气止痛,其力峻效宏。诸药相伍共奏益气摄血,凉血散瘀,泻毒存阴,破瘀通脉,达到气机畅,热毒清,瘀血除,新血生之功效。现代药理学研究证实,黄芪可以增强B淋巴细胞,T淋巴细胞的免疫功能,还有良好的增强心肌收缩力的抗炎、抗菌作用[14]。活血化瘀药物不仅具有抗凝,保护多种凝血因子不被激活,减少血小板聚集,改善微循环作用,还具有拮抗炎症细胞因子,调节免疫反应,抑制白细胞、血栓素等有害血管活性介质的作用,从而减轻严重脓毒症的症状,遏制病情进展[15-16]。
综上所述,脓毒症凝血功能障碍在西医常规治疗基础上,加用自拟清源生化汤,能显著改善患者凝血功能,降低病死率,具有较好的疗效。在今后的研究中,仍需继续深入探讨中医药治疗脓毒症的新方法、新途径,以期为脓毒症凝血功能障碍的治疗提供帮助。

