胃癌患者脉管侵犯影响因素分析和预测模型构建
李恺鹏,白 浪,雷 星,白铁成
胃癌是临床常见的消化道恶性肿瘤,更是当前严重威胁人类健康的重大疾病。在全球范围内,胃癌的发病率和病死率分别位居恶性肿瘤的第5位和第3位[1-3]。同时我国是胃癌高发国家,胃癌发病例数和病死例数分别约占全球的42.6%和45.0%[4]。脉管侵犯包括淋巴管侵犯和血管侵犯,被认为是肿瘤细胞扩散的重要途径,其特征是肿瘤细胞侵犯脉管壁和(或)脉管内皮细胞间隙内存在癌栓[5]。脉管侵犯是人类多种癌症的常见病理表现,已证明其与乳腺癌、结直肠癌、非小细胞肺癌和肾透明细胞癌高复发率和不良预后相关[6]。虽然目前已有胃癌患者脉管侵犯影响因素的相关报道,但是很少有学者对其构建预测模型进行研究。本研究通过回顾性分析延安大学附属医院收治并行手术治疗的胃癌患者临床病理资料,探讨胃癌患者脉管侵犯的影响因素,进而构建胃癌患者脉管侵犯的预测模型,以期为今后胃癌患者脉管侵犯的预防、诊断和治疗策略研究提供新的参考依据。
1 对象及方法
1.1研究对象 选取2018年1月—2020年12月在延安大学附属医院行手术治疗的454例胃癌,根据术后病理检查结果分为脉管侵犯阳性组和脉管侵犯阴性组。纳入标准:接受标准胃癌根治术治疗且术后病理检查证实为胃癌者;无术前放化疗史者;临床病理资料完整者。排除标准:既往因胃癌接受过内镜下治疗并追加手术者;术前接受放化疗者;临床病理资料不完整者。
1.2研究指标 回顾性分析纳入患者下列临床病理资料:①一般资料,包括性别、年龄、身高、体质量及体质量指数;②术前血常规指标,包括白细胞、中性粒细胞、淋巴细胞、单核细胞、红细胞、血红蛋白、血小板、中性粒细胞/淋巴细胞比率(NLR)、血小板/淋巴细胞比率(PLR)及淋巴细胞/单核细胞比率(LMR);③术前肿瘤标志物,包括癌胚抗原(CEA)、癌抗原19-9(CA19-9)及癌抗原72-4(CA72-4);④ABO血型;⑤术后病理指标,包括肿瘤位置、肿瘤分化程度、肿瘤组织类型、肿瘤最大直径、肿瘤浸润深度、淋巴结转移数量及有无癌结节。
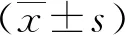
2 结果
2.1胃癌患者脉管侵犯的单因素分析 有无脉管侵犯的胃癌患者在单核细胞、红细胞、血红蛋白、血小板、LMR、CEA、CA19-9、CA72-4、ABO血型、肿瘤分化程度、肿瘤最大直径、肿瘤浸润深度、淋巴结转移数量及有无癌结节方面比较差异有统计学意义(P<0.05,P<0.01)。见表1。
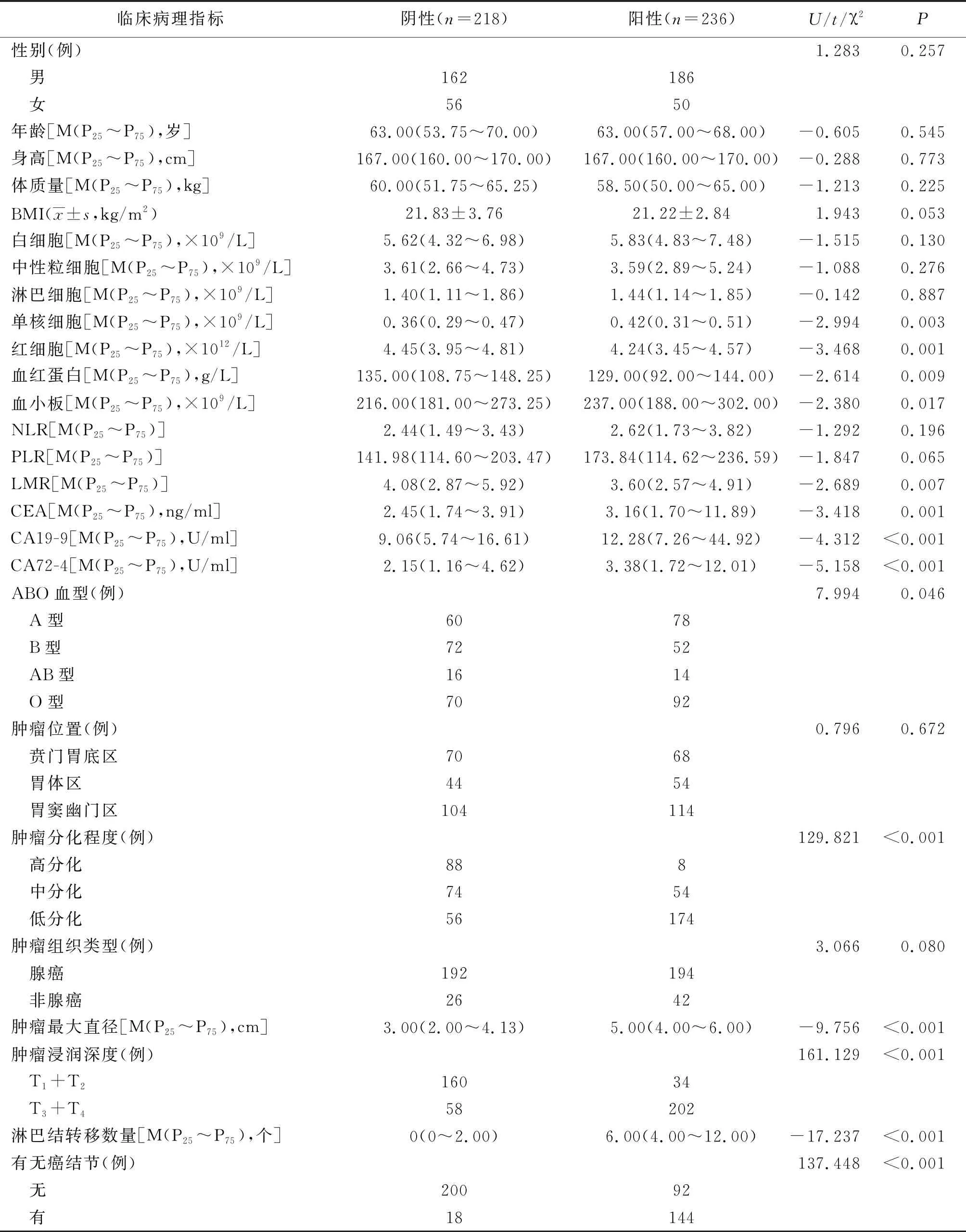
表1 胃癌患者脉管侵犯的单因素分析
2.2胃癌患者脉管侵犯的多因素Logistic回归分析 将单因素分析结果中具有统计学意义的临床病理指标纳入行多因素Logistic回归分析,赋值见表2,结果显示:ABO血型、肿瘤浸润深度及淋巴结转移数量是胃癌患者脉管侵犯的独立危险因素(P<0.05,P<0.01)。见表3。

表2 胃癌患者脉管侵犯影响因素分析赋值表
2.3预测模型构建和诊断价值分析 依据表3构建出胃癌患者脉管侵犯的预测模型为:P=ex/(1+ex),x=-4.686+1.796×ABO血型+1.095×肿瘤浸润深度+0.768×淋巴结转移数量,其中e为自然常数,约为2.71828。将454例胃癌根据预测模型依次计算出其对应的P值,同时应用ROC曲线验证该预测模型的诊断价值。曲线下面积为0.963,渐进95%CI为0.945,0.980,约登指数最大值为0.824,最佳截断值为0.740,大于最佳截断值判断为脉管侵犯阳性,小于最佳截断值判断为脉管侵犯阴性,该截断值对应的敏感度为0.907,特异性为0.917。见图1。

图1 胃癌患者脉管侵犯预测模型的受试者工作特征曲线

表3 胃癌患者脉管侵犯的多因素Logistic回归分析
3 讨论
随着近年来国内外研究的不断深入,越来越多的证据揭示了脉管侵犯可能是衡量肿瘤侵袭性生物学特征的一个指标。具有脉管侵犯特性的胃癌肿瘤细胞具有更高的增殖活性,并且更容易转移至远处器官,同时脉管侵犯可为胃癌患者提供更多的预后信息,无论肿瘤分期或淋巴结转移情况如何,存在脉管侵犯的胃癌患者都应考虑行辅助治疗和更有效的随访方案[7-8]。因此通过构建预测模型评估胃癌患者脉管侵犯的风险,从而提早采取及时有效的干预措施就显得尤为必要。
ABO血型系统抗原结构由位于染色体9q34的ABO基因决定,近年研究发现,修饰的ABO血型抗原在泌尿生殖系、皮肤及胃肠道等上皮细胞中表达,表明ABO血型与癌症风险可能存在密切关系[9-11]。Xu等[10]研究表明,行胃癌根治术的胃癌患者术后总生存期与ABO血型存在重要联系,A血型的胃癌患者术后总生存期显著短于其他血型胃癌患者,AB血型是对胃癌手术患者有利的预后因素,此外多因素分析结果提示ABO血型是影响胃癌手术患者预后的独立危险因素。同时Xiao等[11]研究显示,对于术前血清CEA阳性的胃癌患者,AB血型患者总生存期显著长于非AB血型患者。本研究结果显示,多因素Logistic回归分析结果表明,ABO血型是胃癌患者脉管侵犯的独立危险因素,提示临床医生在面对胃癌患者时,要关注ABO血型对发生脉管侵犯的影响。
Li等[8]研究结果表明,胃癌患者脉管侵犯的发生率随着肿瘤浸润深度的增加而升高。本研究多因素Logistic回归分析结果表明,肿瘤浸润深度是胃癌患者脉管侵犯的独立危险因素。Kang等[12]研究结果提示,淋巴管侵犯和血管侵犯均是胃癌患者淋巴结转移的重要预测因子,当淋巴管侵犯和血管侵犯时,淋巴结转移的风险会显著增加,因此淋巴管侵犯和血管侵犯可能对淋巴结转移具有协同效应。此外,韦之见等[13]研究结果表明,淋巴结转移的早期胃癌患者具有较高的脉管侵犯风险。本研究多因素Logistic回归分析结果表明,淋巴结转移数量是胃癌患者脉管侵犯的独立危险因素,提示对于肿瘤浆膜浸润(T3+T4)和淋巴结转移数量较多的胃癌患者脉管侵犯的可能性较大。此外,Li等[6]建议胃癌传统的TNM分期系统应当纳入脉管侵犯指标,以更准确评估胃癌患者病情,本研究结果支持这一建议。
NLR、PLR及LMR已用于预测胃癌等癌症患者生存复发情况[14-16]。术前NLR不仅被公认为是评估胃癌患者术后远期预后的标志物,而且还可以用于包括围术期并发症在内的近期预后预测及早期复发的监测[14]。胃癌患者外周血中PLR水平升高与肿瘤浆膜浸润(T3+T4)、淋巴结转移相关[15]。低水平的LMR与年龄大于中位数、男性、CEA>5 ng/ml、肿瘤直径>3 cm、进展期TNM分期(Ⅲ期+Ⅳ期)、淋巴结转移及远处转移显著相关[16]。然而也有研究指出,早期胃癌患者术前NLR和PLR与淋巴结转移之间无显著关联,此外术前NLR和PLR均不能预测早期胃癌患者的总生存期[17]。本研究多因素Logistic回归分析结果显示,NLR、PLR及LMR不是胃癌患者脉管侵犯的独立危险因素,提示胃癌患者脉管侵犯可能与NLR、PLR及LMR无关。
CEA、CA19-9和CA72-4等血清肿瘤标志物已被广泛应用于胃癌患者的筛查诊断、预后评估和疗效监测[18-20]。血清CA72-4高水平与患者年龄、幽门螺杆菌感染、胃溃疡、胃息肉及萎缩性胃炎呈正相关,食管胃十二指肠镜联合血清CA72-4检测可以更有效地提高无症状胃癌患者的检出率[18]。早期胃癌患者CA19-9水平升高与女性和淋巴结转移相关,年龄>60岁、淋巴结转移和CEA水平升高是早期胃癌患者预后不良的独立危险因素[19]。CA19-9是影响胃癌患者无复发生存期和总生存期的独立危险因素,在Ⅲ期胃癌手术患者中,术前CA19-9≥46.3 U/ml患者的无复发生存期和总生存期显著短于CA19-9<46.3 U/ml的患者[20]。本研究多因素Logistic回归分析结果表明,CEA、CA19-9和CA72-4不是胃癌患者脉管侵犯的独立危险因素,提示胃癌患者脉管侵犯可能与CEA、CA19-9及CA72-4无关,与杨玉杰等[21]研究结果相同。
综上所述,ABO血型、肿瘤浸润深度及淋巴结转移数量是胃癌患者脉管侵犯的独立危险因素,据此可构建出胃癌患者脉管侵犯的预测模型。本研究构建的预测模型敏感度和特异性均较高,诊断价值良好,可以为胃癌患者个体化治疗方案的制定提供依据。

