18F-FDG/PET-CT在前列腺癌中的应用价值研究*
空军军医大学第一附属医院泌尿外科(陕西 西安 710032)
田 姣 李 转 杨 丹 杜冬艳 侯 敏 赵 钰 李智斌*
前列腺癌属于男性泌尿系统恶性肿瘤,发病率存在较大地区和种族差异。随着对前列腺周围解剖认识的深入和腹腔镜外科技术的发展,腹腔镜下前列腺根治术应用于前列腺癌的治疗,降低了手术创伤,患者疼痛较轻,恢复较快,提高了患者生存率[1]。随着现阶段影像学技术和实验诊断技术的飞速发展,前列腺癌活体诊断能力得到大幅度提高[2]。18氟-标记脱氧葡糖糖正电子发射断层摄影(18F-FDG/PETCT)是基于肿瘤内葡萄糖代谢增高,对肿瘤标准摄取值(SUV)进行半定量进行疾病诊断[3]。本研究回顾性分析本院60例前列腺病变患者影像学资料,阐述18F-FDG/PETCT在前列腺癌中的应用价值,报告如下。
1 资料与方法
1.1 一般资料回顾性分析本院2017年4月至2018年3月前列腺病变60例患者临床资料,年龄45~77岁,平均年龄(66.31±4.88)岁;其中13例患者有尿频、尿痛、血尿等泌尿系统症状,19例患者由于血清前列腺特异性抗原(PSA)升高,10例患者由于骨痛,剩余18例由于其他原因在就诊过程中发现病变。经病理结果证实60例患者中共有前列腺增生良性病变27例,前列腺癌33例,其中前列腺癌分期包括T2期7例、T3期10例、T4期16例。
纳入标准:临床诊断为前列腺病变且经病理检验结果证实;通过18F-FDG/PETCT检测;临床资料完整。
排除标准:合并盆腔放射治疗史;合并影像学检查禁忌患者;既往前列腺切除手术患者;合并其他器官良恶性肿瘤;合并造影剂使用禁忌患者。
1.2 影像学方法
1.2.1 检查仪器 采用美国GE公司的Discovery LS PET/CT扫描仪,由Advanced PET和lightSpeed 4层螺旋CT组成同一机架组成,PET探测晶体为锗酸铋,层厚4.25mm,18环形。
1.2.2 检查方法 所有患者检查当天禁食6h以上,血糖水平控制在8mmoL/L,患者于安静暗光条件下休息,静脉注射18F-FDG0.15mCi/kg,60min后患者取仰卧位,通过GE Discovery LS PET/CT扫描仪进行低剂量螺旋CT和PET显像。扫描范围为颅底到股骨近段,低剂量螺旋扫描,参数设置为140kV,80mA,螺距为6∶1,层厚设置为5mm,间隔4.25mm,矩阵512×512,FOV 50cm。PET发射扫描设置为3min/床位,低剂量CT作衰减校正与迭代重建,每个床位得到35帧横断面图像,层厚设置为5mm,间隔为4.25mm,矩阵为128×128,FOV 50cm,重建图像像素大小为3.91,将图像传送到Xeleris工作站。
1.3 图像处理方法由2位高年资影像学医师独立阅片分析PET结果,浓聚灶勾画出感兴趣区(ROI),若PET未见异常浓聚,病灶位置依照其他影像学资料确定,于相应部位视觉融合法勾划出与大小基本一致的ROI,计算最高标准摄取值(SUV),同层面臀大肌选择1cm左右圆形ROI,测量出最高的SUV(SUVmax),计算前列腺病灶及肌肉组织SUVmax比值(P/M)。
1.4 判断依据(1)前列腺癌诊断依据[4]:前列腺体积增大,形态可呈现规则或不规则,腺体内可见局限性、单发或多发非对称性放射性浓集亦或是弥漫不均匀性异常放射性摄取增高。(2)前列腺增生[5]:前列腺体积增大,形态较为规则,内放射性分布较为均匀,轻度摄取增高或前列腺左右侧对称性结节状、弥漫性轻度摄取增高。(3)转移灶诊断依据[6]:PET-CT显示局限性浓缩灶,SUVmax>2.5则诊断为阳性,异常的放射性浓聚淋巴结均诊断为转移;PET显示骨质异常反射性摄取无论是否存在CT骨质异常,均为骨转移。
1.5 统计学方法采用SPSS 21.0进行数据统计及分析,以病理结果为“金标准”,计算18F-FDG/PET-CT对前列腺病灶良恶性、淋巴结转移诊断效能,P<0.05表示差异有统计学意义。
2 结果
2.1 良恶性病灶鉴别诊断
2.1.118F-FDG/PET-CT对前列腺病灶良恶性诊断18F-FDG/PETCT共检测出阳性34例,经病理证实包括阳性29例,阴性5例;18F-FDG/PET-CT共检测出阴性26例,经病理证实包括阳性4例,阴性22例。见表1。
2.1.218F-FDG/PET-CT对前列腺病灶良恶性诊断效能分析18F-FDG/PET-CT对前列腺病灶良恶性诊断灵敏度为87.88%,特异度为8 1.4 8%,准确度为8 5.0 0%,阳性预测值为85.29%,阴性预测值为84.62%,见表2。

表2 18F-FDG/PET-CT对前列腺病灶良恶性诊断效能分析[%(n)]
2.2 半定量分析
2.2.1 前列腺增生与前列腺癌靶组织及非靶组织SUVmax以及P/M值分析 前列腺增生与前列腺癌患者非靶组织SUVmax比较,差异显著(P>0.05);前列腺癌患者靶组织SUVmax以及P/M高于前列腺增生患者(P<0.05)。见表3,图1~图3。
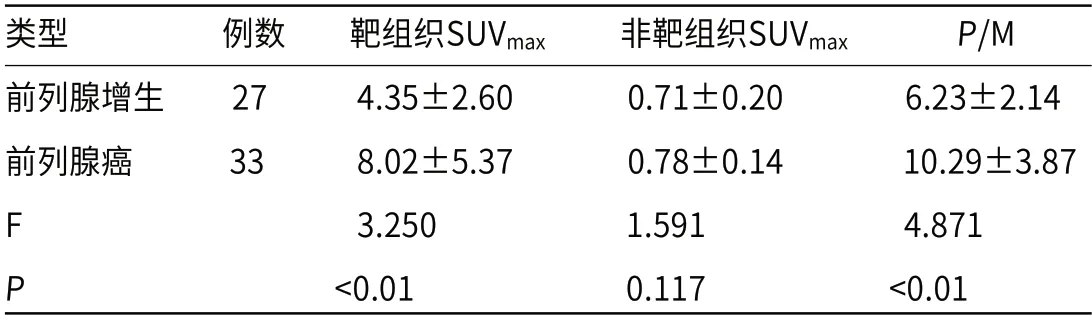
表3 前列腺增生与前列腺半定量分析

图1 内分泌治疗前表现为前列腺右叶结节呈现放射性浓聚,SUVmax=7.9。图2 治疗后病灶代谢降低,SUVmax=1.4。图3 18F-FDG显像,右侧盆壁结节未见明显反射性摄取。
2.2.2 半定量P/M值诊断效能分析 通过ROC分析评价P/M判断前列腺癌效能,结果显示,曲线下AUC=0.852[95%CI(0.756~0.948)],寻找最佳截点P/M值为8.60,此时灵敏度为81.80%,特异度为81.50%,见图4。

图4 P/M值判断前列腺病灶类型ROC 曲线
2.2.3 前列腺癌临床分期半定量分析 前列腺癌不同分期P/M值比较差异无统计学意义(P>0.05),见表4。

表4 前列腺癌不同临床分期P/M比较
2.3 前列腺癌淋巴结转移诊断分析经病理诊断33例乳腺癌患者中共有17例伴淋巴结转移,18F-FDG/PET-CT检测出淋巴结转移15例,准确性为88.23%,见表5。
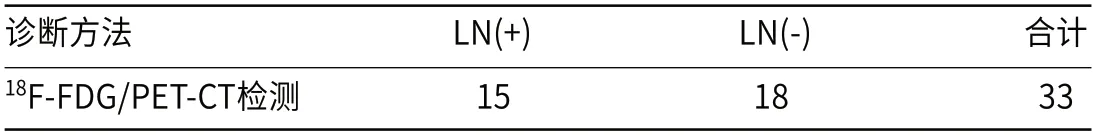
表5 18F-FDG/PET-CT检测诊断淋巴结转移结果(例)
3 讨论
前列腺癌多发于老年男性,发病率随年龄增长呈现增加趋势,美国前列腺癌发病率已超越了肺癌,成为危害男性健康的首位肿瘤类型,中国前列腺癌发病率虽不及美国,但近年来也呈现出升高趋势[7-8]。早期前列腺癌通常无明显症状,发病隐匿,具有较高的侵袭性,往往发现时已经到达中晚期,对疾病早期进行正确的诊断对患者预后具有重要价值[9]。
目前,临床上对于前列腺癌筛查主要通过直肠指检、前列腺特异性抗原以及直肠内超声检查或者其引导下的穿刺活检,然而上述方法均存在一定的不足之处。CT由于软组织分辨率不够,对于局限于包膜内的前列腺癌诊断效能较低;MRI虽软组织分辨能力高,在前列腺外周带内癌灶的显示方面优势明显,在组织侵犯及淋巴结转移情况方面具有重要价值,然而其对于病灶体积较小的早期前列腺癌以及中央区病灶定性判断存在一定的困难[10-11]。PET可随组织分子生物学代谢而变化,PET/CT从分子水平上实现了功能以及精细解剖成像二者的互相融合,一次检查即可得到病变包括代谢、病变位置及形态在内的影像图详细信息,进一步提高诊断准确性[12]。18F-FDG是目前PET肿瘤显像剂中应用最为广泛的,属于天然葡萄糖类似物质,静脉注射后可参与葡萄糖代谢,发射湮没辐射产生的高能光子,恶性肿瘤因组织代谢强,葡萄糖的酵解增加,FDG被肿瘤大量摄取,在磷酸己糖激酶参与下形成FDG-6-磷酸,滞留于肿瘤组织,不参与代谢过程,与周围组织相比,肿瘤病灶葡萄糖利用率高,PET/CT影像表现为明显增高的放射性浓聚,以半定量SUV为界值可实现良恶性病灶比较[13-14]。
本研究中以病理结果为“金标准”,18F-FDG/PET-CT对前列腺病灶良恶性诊断灵敏度为87.88%,特异度为81.48%,准确度为85.00%,阳性预测值为85.29%,阴性预测值为84.62%。本研究中良恶性病变靶组织SUVmax具有明显差异,P/M值在进行良恶性病变鉴别方面具有一定的价值,对其进行ROC分析,ROC曲线下面积为0.852,高于娜仁花等[15]的研究结果(0.665),对于P/M值对良恶性鉴别方面的准确性需要进一步研究。前列腺癌若发生淋巴结转移,生存率将明显降低,淋巴结转移发生与否关系到治疗方案的进一步制定。姜梅等[16]研究结果显示,PET/CT扫描对于淋巴结转移判断准确率达72%~93%,本研究中PET/CT对于局部淋巴结转移检出率达到88.23%,转移部位包括盆腔髂骨血管区和骶骨前方,其次为腹主动脉周围,同时下腔静脉周围、纵膈和膈脚后等可见。PET/CT相对于CT与MRI局限于某一区域,可进行全身扫描,其远处转移灶探测方面优势明显。
本研究样本量较小,且不同分期样本量分布不均,存在数据偏倚,无法进一步比较不同分期半定量指标差异,无法将半定量指标和病理分化程度进行相关性分析,进一步研究半定量指标的价值。
综上所述,18F-FDG/PET-CT判断前列腺病变良恶性效能高,对于转移灶检出率较高,有利于指导临床确定合理的治疗方案。

