超声造影、MSCT对宫颈癌手术前临床分期的诊断价值探讨
1.安岳县人民医院超声科(四川 安岳 642350)
2.安岳县人民医院妇科(四川 安岳 642350)
牟 沁1,* 漆 磊2
宫颈癌是妇科最为常见的恶性肿瘤,患者平均年龄约为53岁,因宫颈癌细胞的异型性及其浸润性的生长方式,宫颈癌病情进展迅速,中晚期多侵犯脉管及神经,直接影响患者预后[1-2]。影像学检查是早期筛查、诊断宫颈癌的主要手段,超声造影、MSCT是常见检查方式,均可对宫颈内各层结构、淋巴结转移及血供情况进行明确分析[3],本文就超声造影、MSCT对宫颈癌手术前临床分期的诊断价值进行了分析,现报道如下。
1 资料与方法
1.1 一般资料回顾分析本院2018年4月至2019年2月收治的75例宫颈癌患者的临床资料。75例患者的年龄27~74岁,平均年龄(54.21±6.78)岁。参照宫颈癌国际妇产科联盟(FIGO)于2009 年制定的分期标准[4]:Ⅰ期21例,Ⅱ期23例,Ⅲ期 22例,Ⅳ期9例。
纳入标准:所有患者都经过病理活检或者手术确诊为宫颈癌;影像学资料和病理资料完整;无碘试剂过敏史。排除标准:检查前已进行手术、药物及化疗者;合并其他恶性肿瘤者。
1.2 检查方法
1.2.1 MSCT检查 检查仪器选用西门子64排多层螺旋CT进行扫描。告知患者检查前12h禁食,适度憋尿以充盈膀胱,检查前排除患者身上所有影响扫描结果的金属异物。扫描参数:管电压120kV,管电流180mA,扫描层厚及层距均为10mm,螺距为1.0,矩阵 256×256。被检查者首先平躺于扫描床上,入床方式为先足后头,平扫完成后注入80mL碘海醇后,扫描范围:自膈顶到耻骨联合下3cm,扫描结束后对患者轴位扫描图像进行冠状位、矢状位图像重建。
1.2.2 超声造影检查 采用GE VoLuSon E8超声检查仪器,患者先进行常规经腹壁、阴道超声检查,一次性避孕套固定于探头上,初步观察患者病灶位置、回声情况、边界等情况,术后切换为CEUS模式,造影剂使用声诺维,实时紧贴宫颈对其进行多切面、多方面扫查,选择病灶血流信号最为丰富或者成像效果最佳的切面,团注的方式经肘静脉注射造影剂,观察患者造影剂灌注情况。超声造影诊断宫颈癌的标准[5]:增强早期,患者的宫颈病变区域增强发生早于子宫体肌层,且表现出均匀或非均匀性高增强情况,而在增强晚期,宫颈病变区域中心呈低增强,造影剂消退时间亦早于子宫体肌层,病变周围区域呈环状稍高增强区,消退时间相对较晚,可与子宫体形成明显分界线。
1.3 观察指标观察MSCT、超声造影检查的影像学表现,由2名高级职称医师使用双盲法阅片并评价、记录。以病理学结果为参考,计算不同检查对宫颈癌分期的诊断确诊率。
1.4 统计学方法本研究数据均采用SPSS 23.0软件进行统计分析,计量资料采用()描述;计数资料通过率或构成比表示,采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 不同检查对宫颈癌分期的诊断准确率比较MSCT检查对宫颈癌分期的诊断准确率为64%,超声造影检查对宫颈癌分期的诊断准确率为70.66%,两者对宫颈癌分期的诊断准确率比较无明显差异(P>0.05);MSCT联合超声造影检查对宫颈癌分期诊断准确率为94.66%,明显高于单一MSCT、超声造影检查,差异有统计学意义(P<0.05),与病理学结果比较无差异(P>0.05),详情见表1。

表1 不同检查对宫颈癌分期的诊断准确率比较[n(%)]
2.2 MSCT检查的影像学表现MSCT平扫多见患者宫颈增大,平均大小为(7.12±1.26)cm,出现1例患者宫颈大小、形态正常,9例(12%)患者宫旁界限清楚;增强扫描时正常子宫颈组织密度高于肿瘤,瘤内的坏死或溃疡常出现在更低密度区,>Ⅱ期者梨状肌浸润或受累,其中单侧受累者7例,双侧受累8例,增强扫描中病灶均出现病灶不均质强化,宫旁正常血管出现明显强化,易与肿瘤浸润相区别。
2.3 超声造影检查影像学表现常规超声可见患者宫颈出现不同程度增大,宫颈前后径的增大,于宫颈管结构发生偏移,分期较高者宫颈管结果完全消失,子宫下段内膜、肌层与宫颈之间的边界模糊不清。超声造影检查其 TIC 曲线表现为“快进快出”,75例宫颈癌患者超声造影参数结果显示,增强开始时间为4~9s,平均增强时间(5.12±1.09)s;峰值时间16~27s,平均峰值时间(20.75±3.05)s;增强强度18~31dB,平均增强强度(23.58±5.12)dB。
2.4 典型病例影像分析病例图像分析见图1~3。
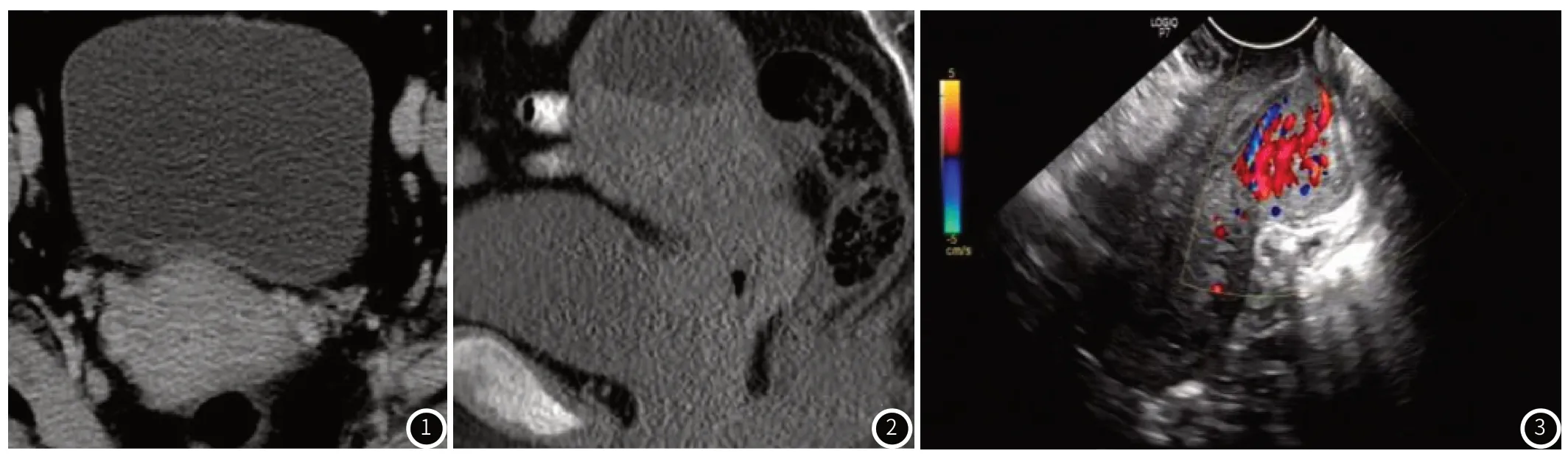
图1 患者,女,病理活检显示宫颈癌I期,CT图像可见宫颈管侵犯肌层。图2 患者,女,病理活检显示宫颈癌Ⅱ期,CT矢状位图像示病灶侵及子宫体下段、阴道穹窿部,伴宫腔积液。图3 患者,女,经阴道超声显示宫颈后唇内血流信号丰富。
3 讨论
既往文献研究表明[6-8],宫颈癌的发病率占妇科肿瘤疾病的6%左右,故对于宫颈癌早期准确诊断有利于患者尽早接受科学治疗,有利于提高患者预后。相对于经腹壁二维超声,经阴道超声是近年来新兴发展腔内超声诊断手段,通过阴道置入超声探头,360度观察腔内情况,在于扫查器官直接接触的基础上提高了小病灶检出几率[9]。事实上在各种妇科疾病诊断中,经腹壁超声存在较多检查前准备,比如需要膀胱充盈,患者等待时间过长,而经阴道超声诊断时无需充盈膀胱,因设备的不断更新,成像质量及清晰度更高,能够获取更多有利于诊断的影像学信息[10]。较多学者文献报道,宫颈癌的扩散主要为淋巴结转移,淋巴结大小、形态是 MSCT诊断宫颈癌临床分期重要依据,从设备成像的角度分析,MSCT诊断宫颈癌对比较具有以下优势[11-12]:一次屏息可扫描整个部位,漏诊率低;扫描速度快,运动伪影发生率低;后期计算机可进行图像重建;立体、直观地观察淋巴结形态、病灶与周围器官的毗邻关系。
本研究采用阴道超声及MSCT对宫颈癌进行了诊断对比,MSCT检查对宫颈癌分期的诊断准确率为64%,超声造影检查对宫颈癌分期的诊断准确率为70.66%,两者对宫颈癌分期的诊断准确率并无明显差异(P>0.05),说明两者均可有效检出并诊断宫颈癌,在鉴别其术前分期中有一定评估价值。在影像学表现中,MSCT平扫多见患者宫颈增大,当增大的宫颈>3.5cm时,可提示宫颈癌的诊断,该影像学表现受患者年龄、经产数等因素的影响,仅能参考,此外也存在因分期较低出现宫颈大小、形态无异常者,需要依靠增强扫描。于增强扫描时正常子宫颈组织密度高于肿瘤,分期较高者会伴有梨状肌浸润或受累,故建议在判断肿瘤浸润深度时以轴位观察最佳,必要时同时结合矢状位与冠状位图像[13]。
75例宫颈癌患者超声造影参数结果显示,平均增强时间(5.12±1.09)s,峰值时间(20.75±3.05)s,增强强度(23.58±5.12)dB,TIC曲线也表现为“快进快出”,反映病变部位的微环状况,肿瘤细胞的增殖生长需要大量的能量供应,促使新生血管的形成,但肿瘤血管形态杂乱,通过经阴道超声观察肿瘤组织微循环状况,可以明确病灶侵袭的范围[14]。虽经阴道超声及MSCT均可显示宫颈癌图像表现,但仍然存在局限性,比如经阴道超声对小病灶、深层浸润检出率较低,MSCT对低分期鉴别能力较差。本研究中发现MSCT联合超声造影检查对宫颈癌分期诊断准确率为94.66%,明显高于单一MSCT、超声造影检查(P<0.05),与病理学结果比较无差异(P>0.05),提示经阴道超声结合MSCT影像学资料,可相互弥补不足,提高对宫颈癌的术前分期诊断率。
综上所述,超声造影、MSCT均可显示宫颈癌典型影像表现,联合诊断临床分期准确率优于单一检查。

