液基薄层细胞学检查(TCT)与宫颈病变病理诊断结果分析
邹慧珍,陈晓芝
(普宁市人民医院,广东 普宁 515300)
0 引言
宫颈癌是目前对女性造成严重威胁的恶性肿瘤之一,不仅发病率逐年有所提高,而且发病年龄也愈渐有年轻化的态势,人类乳头状瘤病毒(HPV)感染、不健康性行为以及宫颈病变均是诱发宫颈癌的危险因素。随着病情的持续进展至,疾病的危害程度和治疗难度均会显著增加。为了有效防治宫颈癌,应该重视女性生殖保健,加强对疾病的筛查,尽可能在癌前病变或宫颈癌早期检出疾病,及时进行治疗。宫颈癌的发生是一个循序渐进的过程,早期时表现为宫颈上皮非典型增生,到后来慢慢发展至原位癌,最终形成浸润并转移而威胁到性命[1]。由此可见,若能早期警惕宫颈癌的发生、及时诊断和治疗,对提高女性生存质量至关重要。在诊断方法上,宫颈巴氏涂片法、巴氏分级法随着逐渐显露的检出率低、假阳性率高等缺点而被取代。目前。TCT检查较为普及,是适用于宫颈病变初步筛查的主要手段,检测结果对于宫颈癌前病变、宫颈癌早期诊断具有重要的参考价值,对于宫颈癌的防治有着积极的影响。本研究选取2020年6月至2021年6月在院进行宫颈病变有关检查者作为研究对象,主要对TCT检查在宫颈病变病理诊断中的应用及结果差异展开分析,现报告如下。
1 资料与方法
1.1 一般资料。研究对象为2020年6月至2021年6月在院进行宫颈病变有关检查者,总计200例,年龄20~68岁,平均(44.5±23.5)岁;孕次0~4次,平均(2.14±0.59)次;产次0~3次,平均(1.56±0.31)次。对象纳入符合条件:①已有性生活史,就诊时主诉有不同程度的外阴瘙痒、白带增多、分泌物异常等表现;②均接受TCT检查。排除条件:①正处于月经期内的女性;②妊娠期女性;③伴急性炎症疾病发作者;④曾有子宫切除手术史;⑤近3个月有性激素药物服用史。
1.2 方法。在选择月经结束后3~7 d进行检查,检查前需要做好充分的准备工作。由医护人员向受检者说明TCT检查、阴道镜下取样活检的注意事项。叮嘱受检者在检查前48 h禁止性生活、冲洗阴道。
1.2.1 TCT检查:实施TCT检查,在宫颈的鳞柱交界区及宫颈管采样。使用宫颈专用细胞刷,伸进被检者宫颈管中,紧贴宫颈壁以顺时针方向转5圈,搜集脱落细胞,下拉取出,及时放到专用细胞存储液中,由病理科医师制片、读片,结合TBS分级报告标准作出诊断[2]。报告结果:①非典型性鳞状细胞:a意义不明的(ASCUS),b不能除外高级别鳞状上皮内病变(ASC-H);②低级别鳞状上皮内病变(LGSIL);③高级别鳞状上皮内病变(HGSIL);④鳞状细胞癌(SCC);⑤腺癌(AIS)。研究将检查结果在ASC-US/ASC-H以上检出者定义为宫颈异常,即提示可能存在宫颈病变。
1.2.2 阴道镜下取样活检:对TCT检查异常者行阴道镜下取样活检,从可疑部位取组织送至病理科活检。以阴道专用窥器促进宫颈暴露,执棉签擦颈宫颈表 面,对交界上皮与血管进行观察,并用5%冰醋酸涂抹宫颈,等待1 min,对宫颈鳞-柱上皮和转化区形态、颜色与血管变化进行观察。对提示为异常阴道镜的图像,涂抹复方碘液做染色试验。阴道镜结果不满意者再次取样行病理检查,得到最终诊断,病变分级包括:CIN Ⅰ、CIN Ⅱ、CIN Ⅲ、SCC、AIS。
1.3 结果分析。经过TCT检查后,根据TBS诊断标准,提示未见上皮内病变和恶性细胞,为阴性。TBS分级≥ASC-US,为阳性。将阴道镜取样活检结果作为金标准,对TCT检查方法的检出率与病理活检一致性进行统计;并计算液基薄层细胞学检查敏感度、特异度,对于TCT检查方法的诊断效能进行评价。
1.4 数据统计。对表达为例数、百分比形式的计数数据采用χ2检验,结果P<0.05作为有统计学意义的判定,于SPSS 25.0软件完成数据的统计分析。
2 结果
2.1 TCT检查与病理活检结果比较。在200例受检者中,结合TCT检查与病理活检结果进行分析,其中,阴道镜下病理活检检出阳性12例,检出率为6.0%;液基薄层细胞学检出阳性13例,与病理活检符合率为92.3%。见于表1。
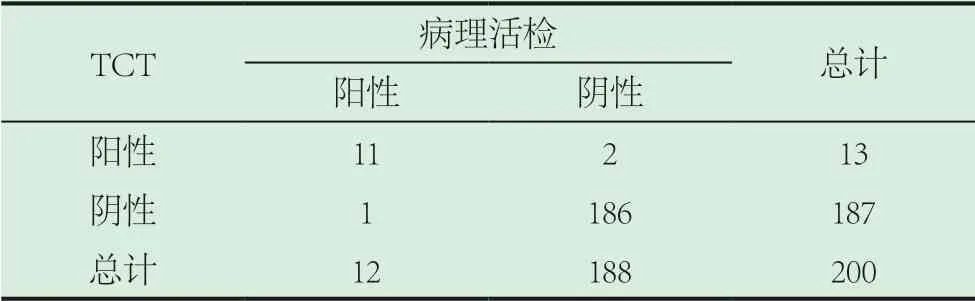
表1 TCT检查与病理活检结果比较
2.2 TCT诊断效能。根据TCT检查在宫颈病变临床诊断中的敏感度和特异度,评价其诊断效能。TCT检查的敏感度=[真阳数/(真阳数+假阴数)×100%]=[11/(11+1)×100%]=91.7%,TCT检查的特异度[真阴数/(真阴数+假阳数)×100%]=[186/(186+2)×100%]=98.9%。
2.3 TCT检查与阴道镜活检诊断分级。TCT检查结果:13例阳性病变中,ASC-US/ASC-H5例、LSIL5例、HSIL2例、SCC1例;13例阳性病变者阴道镜下活检结果,良性细胞改变4例、CIN Ⅰ级4例、CIN Ⅱ级3例、CIN Ⅲ1例、SCC1例。TCT检查LSIL以上阳性率为61.5%(8/13)与阴道镜下活检LGSIL以上阳性率69.2%(9/13)差异比较并无差异,不具有统计学意义(χ2=0.170,P=0.680>0.05)。见于表2。
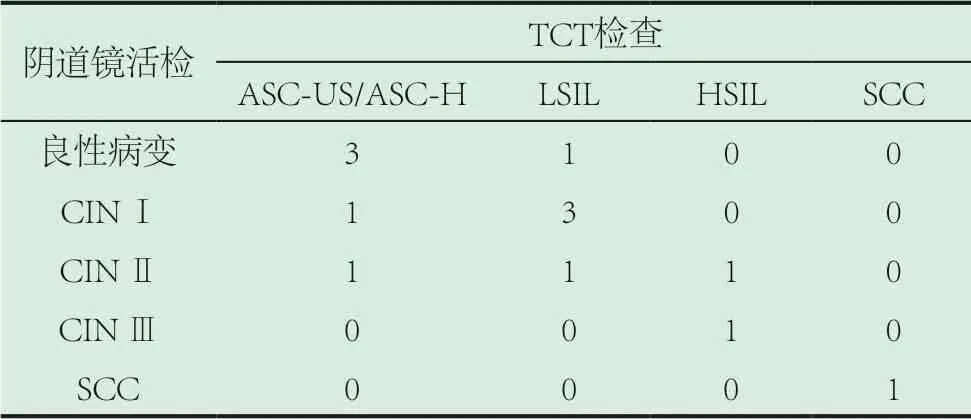
表2 TCT检查与阴道镜活检诊断分级
3 讨论
目前临床普遍认为,宫颈癌前病变发展到宫颈癌需要经历增生、上皮内瘤变、原位癌及早期浸润癌等阶段,而正是由于这一病变进展过程时间较长的特点,使宫颈癌前病变通过及时有效的干预加以逆转成为可能[3]。想要及早逆转癌变,有赖于及早、准确的诊断和治疗,因此,采用适合宫颈癌前病变的筛查手段尤为重要。通常在宫颈癌前病变以及宫颈癌早期,都没有特征性体征表现,容易受到忽视,或是与相似症状的疾病相互混淆,导致误诊、误治情况的发生。电子阴道镜检查、组织病理学检测方法的应用,能够早期发现宫颈病变,并予以确诊。而在实施电子阴道镜检查、组织病理学检测之前,需要确认宫颈细胞是否存在异常。宫颈细胞的异常表现,能够对宫颈病变发生的做出初步的判断。因此,在宫颈病变的诊断过程中,可以分为3个阶段,第1阶段以细胞学检测为主。检测结果提示宫颈细胞异常时,进行第2阶段的电子阴道镜检查。阴道镜检查提示异常时,再进行第3阶段的组织病理学检查。在第1阶段的诊断工作中,主要采用宫颈脱落细胞学检查方法。传统使用的宫颈涂片检查的假阳性率较高,目前逐渐TCT检查所替代,TCT检查成为广泛应用的诊断手段。
TCT检查是经典的宫颈癌筛查手段,其应用机制在于使用TCT检查系统,对宫颈脱落细胞做细胞学分类检测,通过获取到的高质量细胞结构图像,发现其中表达异常的宫颈细胞,予以描述性诊断,对于宫颈异常细胞出现的原因进行分析和判断,能够为阴道镜检查、组织病理学检测提供重要的参考[4-5]。TCT检查的过程中,操作较为简单,无需长时间制片,能够获得高质量的细胞涂片。在细胞涂片中,细胞舒展薄层、均匀平铺,鳞状细胞保存完好。观察细胞涂片的染色效果,其染色分明,细胞形态清晰,提高了检查结果的准确性,高级别病变的检出率更高,并在一定程度上减少诊断的误差,降低误诊、漏诊的风险。
由本研究报道结果可见,TCT对宫颈癌前病变的阳性检出率与阴道镜下病理活检符合率达到92.3%,其诊断价值值得肯定。另外,TCT诊断效能分析,其敏感度、特异度均较高,分别是91.7%、98.9%,因此可见其诊断效能较优。,充分反映出TCT检查在宫颈癌前病变临床诊断中的应用价值。
CIN Ⅰ、CIN Ⅱ、CIN Ⅲ是宫颈癌前病变的三个主要等级,随着病情进展、宫颈癌前病变等级提高、病情愈渐严重;其中CIN Ⅰ属于LSIL范畴,CIN Ⅱ、CIN Ⅲ属于HSIL范畴,两者也被统叫做SIL。不同疾病分级其治疗方法也有所差异,而明确病变分级也是筛查宫颈癌前病变的重要内容。上文研究报道结果见,TCT检查LSIL以上阳性率61.5%与阴道镜下活检LSIL以上阳性率69.2%差异比较并无差异,并且随着分级的升高,TCT检查与活检病理诊断结果的符合率也越高。宫颈TCT检查方法与之前采用的巴士涂片检查方法相较,其阳性诊断率更见提高,取材时通过无菌棉球的采用擦去分泌物,可有效减少宫颈上皮细胞获取样本中分泌物数量,规避细胞过度重叠的问题,继而进一步保证检查结果的准确性[6]。但是也要正视TCT检查的缺点,如确定结果时间较长,需要3~5 d;对制片要求比较高,所以不适合用于快速普查等[7]。
在宫颈病变的诊断过程中,TCT检查结果主要起到提示性和建议性的作用。仅根据TCT的阳性或阴性结果做出判断,难以保障诊断结果的准确性,无法对于疾病的发生进行认定。受到误差的影响,容易产生错误的结果,会对疾病的诊疗形成误导。在TCT检查中,病情的发展、妇科采样质量,均会对检查结果产生影响[8]。因此,在完成TCT检查后,检查结果提示宫颈细胞异常的患者,应进一步接受阴道镜检查和组织病理学检测。结合TCT检查结果,为后续的诊疗工作提供可靠的医疗建议。TCT检查结果提示ASC-US,细胞存在异形但改变轻微,表现为鳞状分化、核浆比增高,可能存在证据不足的HPV感染。TCT检查结果提示ASC-H,存在癌前病变的可能性,但是无法对细胞异常做出确切的判断[9]。TCT检查结果提示LSIL,反映出轻度的非典型增生,与HPV感染、轻度癌前病变有关。TCT检查结果提示HSIL,与中度、重度肺典型增生以及原位癌有关。TCT检查结果提示AGC,说明宫颈管细胞发生变化,癌前病变的风险较高。
在TCT检查报告为ASC-US的患者中,进行HPV检测,阴性者在4~6个月复查,阳性者接受阴道镜检查和组织病理学检测。在TCT检查报告为ASC-H的患者中,建议其接受阴道镜检查,无病变者需要定期接受复查。在TCT检查报告为LSIL的患者中,进行阴道镜下活检,未证实为CIN,随访6~12个月,复查TCT。证实为CIN,确认宫颈组织学异常,采取针对性的处理措施。在TCT检查报告为HSIL的患者中,进行阴道镜下活检,针对宫颈组织学异常进行处理。在TCT检查报告为AGC的患者中,行阴道镜检查,同时取出宫颈管组织进行诊断。经过TCT检查后,对于疑似为宫颈病变的受检者进行阴道镜检查,有针对性的检查。阴道镜下清晰的观察宫颈病变情况,判断病变的类型和严重程度。通过组织病理学检验,对于疾病的发生进行确诊[10]。在宫颈癌前病变或宫颈癌早期检出疾病,便于及早进行治疗,实施化疗、手术等治疗措施,及时控制病情的进展,可以有效提高疾病的治疗效果,增加治愈疾病的成功率,充分保障患者的健康。
综上所述,TCT检查在宫颈癌前病变检测中应用价值较高,可以通过参考检查结果为临床治疗方案的制定提供依据,且与宫颈病变病理诊断结果符合率较高,有利于提高宫颈癌前病变检出率。

