鼻内镜微创手术对鼻窦炎鼻息肉患者嗅觉功能及生命质量的影响
熊光星
江西鄱阳湖医院 (江西上饶 333100)
鼻窦炎鼻息肉是临床常见的鼻腔疾病,属于慢性化脓性炎症,会导致患者鼻窦和鼻腔出现生理功能障碍,患者常伴有头痛、鼻塞、流涕、嗅觉减退和鼻道气流不通等临床症状。鼻窦炎鼻息肉病情易反复发作,病程较长,虽不足以威胁患者的生命安全,但可严重影响其生命质量[1-2]。传统鼻息肉摘除术是治疗鼻窦炎鼻息肉患者的常用术式,但由于鼻腔内部的解剖结构较为复杂,对手术效果存在一定影响[3]。近年来,鼻内镜微创手术因具有术野清晰、病灶切除彻底、创伤小等优势,被逐渐应用于鼻窦炎鼻息肉患者的治疗中[4]。本研究旨在探究鼻内镜微创手术对鼻窦炎鼻息肉患者嗅觉功能及生命质量的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年10月至2019年10月我院收治的62例鼻窦炎鼻息肉患者作为研究对象,随机分为对照组与试验组,每组31例。试验组男17例,女14例;年龄19~58岁,平均(38.50±1.42)岁;病程0.5~6.0年,平均(3.25±0.36)年;鼻窦炎Ⅰ型20例,Ⅱ型7例,Ⅲ型4例。对照组男18例,女13例;年龄19~59岁,平均 (38.59±1.45)岁;病程0.5~7.0年,平均(3.52±0.40)年;鼻窦炎Ⅰ型21例,Ⅱ型7例,Ⅲ型3例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。纳入标准:经鼻窦CT扫描确诊为鼻窦炎鼻息肉,符合手术指征;伴有头痛、头晕、鼻塞和流脓涕等临床症状,且症状持续3个月以上;所有患者及家属知情、同意参与本研究。排除标准:既往有鼻内镜手术史;先天性无嗅觉;过敏性嗅觉丧失;合并心脏病、肾病、高血压或糖尿病等慢性疾病。
1.2 方法
两组在术前均行常规检查,术前7 d喷鼻,术前3 d服用抗生素以预防感染。
对照组行传统鼻息肉摘除术:鼻腔局部浸润麻醉后,用圈套器从下端和后端套住鼻息肉,再缓慢向鼻息肉的根蒂部移动,完整摘除息肉;对于有多个息肉的患者,采用圈套器由前向后将鼻息肉逐一清除;术毕清理患者呼吸道中的分泌物,将膨胀海绵填塞于鼻腔内进行止血,同时行抗生素治疗3 d。
试验组采用鼻内镜微创手术治疗:患者取仰卧位,采用静脉复合全身麻醉,置入鼻内镜,充分暴露鼻甲、中鼻道、鼻丘气房等解剖结构后,切割鼻息肉组织,切掉钩突的中末端,暴露筛泡,从前往后地处理筛窦,清理并切除窦口病变组织,使鼻窦开口自然地张开扩大;若患者存在解剖变异,手术时需先进行矫正,再行鼻窦手术;术毕清理患者呼吸道中的分泌物,再将膨胀海绵填塞于鼻腔内进行止血,抗生素治疗3 d。
两组均在术后1~2 d将鼻腔填塞物取出,局部使用蛙鱼降钙素喷鼻剂 [银谷制药有限责任公司,国药准字H20030905,规格2 ml∶0.25 mg(12.5 ug×20喷)],患侧鼻孔1次/喷,2次/d。所有患者均门诊随访6个月以上。
1.3 评价指标
(1)比较两组的手术治疗效果:显效为临床症状基本消失,鼻腔通畅,鼻窦口开放,无脓性分泌物;有效为临床症状有所改善,有少量脓性分泌物;无效为临床症状无明显变化,鼻窦口未开放,脓性分泌物较多;治疗总有效率=(显效例数+有效例数)/总例数×100%。(2)比较两组治疗前、后的嗅觉功能和通气功能:采用T&T标准嗅觉测试评价患者嗅觉功能,T&T标准嗅觉测试评分为0~8分,0分为正常嗅觉的阈值浓度,分数越高表示嗅觉功能越差;通气功能采用前鼻测压器测定,气道阻力越大则阻塞越严重。(3)比较两组治疗前、后的生命质量:采用SF-36简明健康状况量表(36-item short-form health survey,SF-36)从认知职能、心理健康、社会职能、角色职能、情绪职能及生理职能6个方面进行评价,总分100分,分数越高表示患者的生命质量越高。
1.4 统计学处理
2 结果
2.1 两组手术治疗效果比较
试验组手术治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表1。
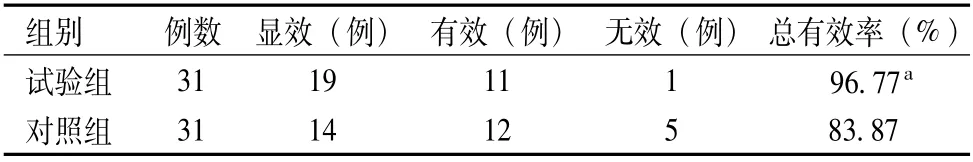
表1 两组手术治疗效果比较
2.2 两组治疗前、后嗅觉功能和通气功能比较
治疗前,两组嗅觉功能和通气功能比较,差异无统计学意义(P>0.05);治疗后,试验组嗅觉功能和通气功能均优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组治疗前、后嗅觉功能和通气功能比较(±s)
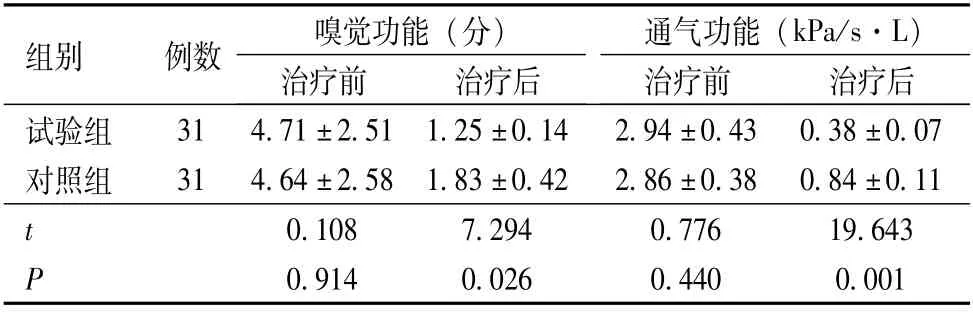
表2 两组治疗前、后嗅觉功能和通气功能比较(±s)
组别例数嗅觉功能(分)通气功能(kPa/s·L)治疗前治疗后试验组治疗前治疗后31 4.71±2.51 1.25±0.14 2.94±0.43 0.38±0.07对照组31 4.64±2.58 1.83±0.42 2.86±0.38 0.84±0.11 t 0.108 7.294 0.776 19.643 P 0.914 0.026 0.440 0.001
2.3 两组治疗前、后SF-36评分比较
治疗前,两组心理健康、认知职能、社会职能、情绪职能、角色职能及生理职能评分比较,差异无统计学意义(P>0.05);治疗后,试验组心理健康、认知职能、社会职能、情绪职能、角色职能及生理职能评分均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组治疗前后SF-36评分比较(分,±s)

表3 两组治疗前后SF-36评分比较(分,±s)
注:SF-36为SF-36简明健康状况量表
组别例数心理健康认知职能治疗前治疗后试验组31 65.34±3.34 92.42±2.24 64.24±3.37 90.13±3治疗前治疗后.78对照组31 65.50±3.26 85.21±3.37 64.32±3.42 84.38±5.43 t 0.190 9.920 0.092 4.838 P 0.849 0.000 0.926 0.000组别例数社会职能情绪职能治疗前治疗后试验组31 66.32±4.42 89.34±2.63 65.24±3.48 88.50±4治疗前治疗后.02对照组31 66.24±4.51 82.27±3.54 65.38±3.30 81.78±4.24 t 0.070 8.926 0.162 6.403 P 0.944 0.000 0.871 0.000组别例数角色职能生理职能治疗前治疗后试验组31 68.73±3.20 92.34±3.67 67.24±3.17 91.24±3治疗前治疗后.72对照组31 68.82±3.12 85.27±4.72 67.11±3.23 84.27±4.23 t 0.112 6.583 0.159 6.889 P 0.911 0.000 0.873 0.000
3 讨论
鼻窦炎鼻息肉是常见的耳鼻咽喉科疾病,主要与鼻黏膜肿胀和炎性渗出造成鼻窦缺氧,继而引发感染有关。长期炎性反应会引发鼻腔黏膜萎缩、鼻窦骨质增生和通气功能障碍等不良事件,继而诱发慢性支气管炎、哮喘等气道并发症[5]。此外,机体长期通气不佳会处于慢性缺氧状态,这可加重心脏负担,影响患者的生命质量。
本研究结果显示,试验组手术治疗总有效率高于对照组,治疗后的嗅觉功能和通气功能均优于对照组,认知职能、心理健康、社会职能、角色职能、情绪职能及生理职能评分均高于对照组(P<0.05)。传统鼻息肉摘除术利用长鼻镜进行操作,术野不够清晰,这会影响鼻腔内病灶的清除,若有鼻息肉组织残留,将成为术后复发的隐患;传统手术对患者的创伤较大,会增加对鼻窦功能的损伤,从而影响患者术后嗅觉功能和通气功能[6]。近年来,随着医学技术的快速发展,鼻内镜微创手术逐渐成为治疗鼻窦炎鼻息肉患者的优选方法。鼻内镜微创手术操作精细,可在有效清除病灶的同时,保留无病变黏膜[7];同时,鼻内镜微创手术不仅能彻底清除鼻息肉病灶,提高临床疗效,降低术后复发风险,还能减少对鼻窦和鼻腔内解剖结构的损伤,最大限度的保留患者鼻腔结构及功能的完整,有利于术后嗅觉功能的快速恢复[8]。相关研究亦发现,鼻内镜微创手术具有创伤小、恢复快等优点,可在短时间内降低鼻腔气道阻力,有利于窦口鼻道复合体通气、引流通畅,促进鼻腔鼻窦黏膜纤毛功能的恢复,从而可有效降低患者对生活的厌倦、不适等心理负担,满足其主观感受,更好的改善其生命质量[9-10]。
综上所述,鼻内镜微创手术治疗鼻窦炎鼻息肉患者的效果显著,可改善嗅觉功能、通气功能及生命质量。

