MR 高分辨血管壁成像技术在预测缺血性脑卒中中的应用价值
李 丹,王建明,仪新峰,李羡予,陈海东,刘玉涛
(暨南大学附属珠海医院/珠海市人民医院①放射科,②神经外科,广东 珠海 519000)
缺血性脑卒中(ischemic stroke,IS)的发生与颅内动脉粥样硬化密切相关,常因易损斑块破裂,诱发局部凝血反应堵塞血管而引起[1-2]。斑块内出血、大的坏死脂质核、薄纤维帽等不稳定因素会增加斑块破裂的风险[3-4],判断斑块性质是临床治疗和优化管理的关键。MR 高分辨血管壁成像(high resolution vessel wall imaging,HRVWI)是目前评估管壁结构和斑块特征的一种最有效的无创性方法。多项研究表明,颅内动脉斑块强化可能与IS 的发生相关[5-6],尽管T2WI 序列对识别斑块成分具有一定价值[7-8],但其信号特征与急性脑梗死发生的相关性仍需深入研究。本研究旨在通过HRVWI 技术分析颅内动脉粥样硬化斑块T2WI 序列和增强扫描信号特征,探讨其与急性脑梗死发生之间的关系。
1 资料与方法
1.1 一般资料 回顾性分析2018 年1 月至2020 年12 月我院诊治的IS 患者42 例,男29 例,女13 例;年龄26~76 岁,平均(51.7±14.5)岁;伴高血压24 例,糖尿病11 例,高脂血症22 例。
纳入标准:①发病后1 周内完成HRVWI 检查;②至少存在1 个以上动脉粥样硬化的高危因素,如高血压、糖尿病、高脂血症、吸烟等。排除标准:①患有非动脉粥样硬化性疾病、烟雾病、动脉炎、动脉夹层等;②存在房颤、深静脉血栓等心源性栓塞者;③MRI 图像质量差或扫描序列不完整者。
根据DWI 上是否有高信号分为急性脑梗死组(20 例)和非急性脑梗死组(22 例)。收集2 组的一般临床资料:吸烟史(过去6 个月以上连续每天至少吸烟1 支,且发病前未戒烟)、饮酒史(连续1 年以上每个月至少饮酒2 次),以及是否患有高血压、糖尿病、高脂血症(本次入院前已确诊)等。
1.2 仪器与方法 采用GE 750W 3.0 T 超导型MRI扫描仪,24 通道头颈联合线圈。所有患者均完成常规颅脑MRI 平扫(T1WI、T2WI及DWI)、MRA 及HRVWI。HRVWI 扫描序列与参数:①T1-CUBE fs 序列,TR 600 ms,TE 17 ms,视野200 mm×200 mm,层厚0.6 mm,无间隔,激励次数2,带宽62.5 Hz/PX;②T2WI序列,TR 2 795 ms,TE 123 ms,视野180 mm×180 mm,层厚2 mm,无间隔,激励次数4,带宽25 Hz/PX;③增强扫描对比剂选用Gd-DTPA,剂量0.1 mmol/kg 体质量,延迟4~5 min 行相同参数的3D T1-CUBE 增强扫描。
1.3 图像分析 由2 名放射科高年资医师采用盲法对斑块信号特征行独立阅片分析,并对颈内动脉、大脑中动脉M1 段及椎基底动脉进行评判,意见有分歧时经协商达成一致。在MRA 图像上先确定动脉狭窄部位,再结合多体位HRVWI 检查确定斑块位置。平扫斑块信号以同层面胸锁乳突肌或脑灰质为参考标准,T2WI 序列上斑块信号分2 个等级:高信号和等低信号。增强扫描强化程度以正常血管壁及垂体柄信号为参照分3 个等级:①无强化,即强化程度低于或等于正常血管壁;②轻度强化,即强化程度低于垂体柄并高于无强化组;③明显强化,即强化程度大于或等于垂体柄[9-10]。
1.4 统计学方法 采用SPSS 23.0 软件进行统计学分析。计量资料以表示,行独立样本t 检验,2 组间强化程度比较行两独立样本非参数检验;计数资料以例(%)表示,采用χ2检验。急性脑梗死的独立危险因素分析采用二元Logistic 回归分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组临床基线资料比较(表1)42 例中,脑动脉粥样硬化最常见的危险因素是高血压,其次高脂血症和糖尿病。2 组基本临床特征比较差异均无统计学意义(均P>0.05)。

表1 2 组临床基线资料比较
2.2 斑块特征 42 例共检出65 枚斑块。急性脑梗死组20 例,共33 枚斑块(前循环21 枚,后循环12 枚),梗死灶位于放射冠或基底节区9 例(图1),颞叶或颞顶叶3 例,脑干4 例,小脑半球4 例。非急性脑梗死组22 例(图2),共32 枚斑块(前循环27枚,后循环5 枚)。2 组斑块位置差异无统计学意义(χ2=3.618,P=0.057)。急性脑梗死组的斑块T2WI信号和强化程度均显著高于非急性期脑梗死组,差异均有统计学意义(均P<0.05);且急性脑梗死组的颅内动脉粥样硬化斑块多呈明显强化,而非急性脑梗死组多无明显强化(表2)。二元Logistic 回归分析显示,斑块T2WI 高信号、明显强化是急性期脑梗死的独立危险因素(OR=16.41,P=0.004;OR=30.67,P=0.003)。

图1 男,34 岁,因“右侧肢体无力”入院 图1a DWI 序列显示左侧放射冠区斑片状高信号(白箭)图1b MRA 示左侧大脑中动脉M1 段局限性狭窄(白箭)图1c MR 高分辨血管壁成像,选取管腔狭窄层面横轴位可见偏心性增厚斑块内部T2WI 高信号(白箭)图1d T1WI 序列上斑块呈等信号(白箭)图1e 高分辨血管壁成像增强扫描斑块明显强化(白箭),对应供血区域腔隙性脑梗死呈斑点状明显强化(黑三角)图2 男,54 岁,因“头晕、恶性呕吐,肢体无力”入院 图2a DWI 序列未见高信号 图2b MRA 示右侧大脑中动脉M1 段局限性狭窄(白箭)图2c 高分辨血管壁成像显示偏心性增厚斑块内部T2WI 呈低信号(白箭)图2d T1WI 序列上斑块呈等信号(白箭)图2e 高分辨血管壁成像增强扫描显示斑块无强化(白箭)
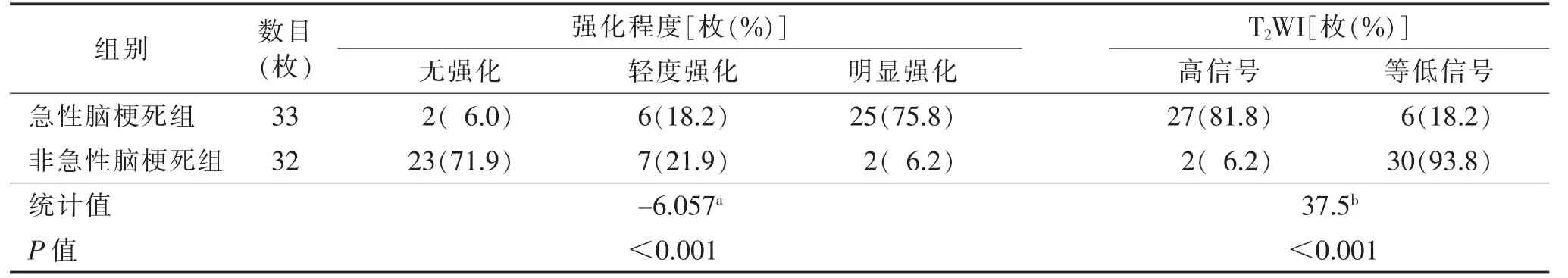
表2 2 组斑块强化程度及T2WI 信号特征比较
3 讨论
IS 发病率高、易致残或致死,且发病有逐渐年轻化的趋势,是我国致残和死亡的主要原因[11]。据统计,我国IS 患者中颅内动脉粥样硬化性疾病的发生率约46.6%[12],及早识别斑块的特征、定性高危斑块对临床诊治具有重要意义。近年来,HRVWI 技术在定性和定量评估斑块成分方面显示出巨大潜力。但斑块成分复杂多样,易损斑块的病理组织学类型较多[13],加之不同序列的斑块信号各异,因此,准确识别颅内斑块的易损性、并有效预测急性脑梗死的发生仍存在挑战。
本研究显示,急性脑梗死组T2WI 序列高信号斑块所占比例(81.8%)明显高于非急性期脑梗死组(6.2%),且斑块T2WI 高信号是急性脑梗死的独立危险因素(OR=16.41,P=0.004),表明评估斑块的T2WI信号特征可较好地预测急性脑梗死的发生,斑块T2WI 呈高信号时易发生急性脑梗死。研究显示,脑动脉粥样硬化斑块的T2WI 信号特征与斑块成分有关,T2WI 呈高或混杂信号更多见于急性脑梗死患者[14-15]。较为新鲜或近期内发生的斑块内出血T2WI常呈高信号,推测与斑块内新生血管或管壁外膜滋养血管破裂、局部出血或诱发血栓形成时,在一定时间窗范围内呈现出细胞外高铁血红蛋白状态有关[15-16];同时,破裂的斑块中具有更丰富的巨噬细胞来扩展坏死核心;上述因素均会增加斑块的不稳定性或加速易损斑块的进展,导致IS 发生的风险升高。另外,已有病理证实位于斑块脂质核表面、邻近管腔的带状纤维帽在T2WI 上亦呈高信号[17],薄纤维帽或破裂的纤维帽是易损斑块的一种特征,其状态对维持斑块的稳定性具有重要作用,但对以钙化为主型易损斑块、陈旧性血栓性斑块等,T2WI 则以低信号为主,这可能会出现假阴性结果,因此,此类患者还需紧密结合其他序列进行观察。
IS 斑块强化特征是动脉粥样硬化性病变发生发展的重要反映。本研究中非急性脑梗死患者斑块多无明显强化,而急性脑梗死患者以明显强化为主,后者的斑块强化程度明显高于前者,提示动脉粥样硬化斑块的强化程度与斑块稳定性呈负向关联性可能。本研究结果显示,斑块明显强化是急性期脑梗死的独立危险因素(OR=30.67,P=0.003);可能的原因有:①急性脑梗死患者的斑块内新生血管增加;②局部炎症反应较明显;③内皮细胞的通透性增加,使对比剂外渗聚集增加[18-19]。本研究与Lu 等[20]研究结果相似,均认为强化程度与卒中事件具有相关性。因此,高分辨血管壁增强扫描的明显强化是不稳定斑块的影像学特征之一。
本研究的局限性:样本量较小,有待增加;由于脑动脉管壁病变较小,对强化程度的评估未进行定量分析;未对斑块负荷等指标进行评估,需在今后深入研究。
综上所述,MR HRVWI T2WI 序列联合增强扫描可很好地显示颅内动脉粥样硬化斑块的信号特征,是有效预测急性脑梗死发生的重要影像学指标。

