生化检测指标对糖尿病肾病早期诊断的临床价值分析
黄玉林 利惠婵 李伟清
糖尿病肾病属于糖尿病多发性并发症,为糖尿病患者全身微血管病变表现,随着病情进展,患者出现肾动脉硬化、尿毒症等病症的风险以及死亡风险均显著升高,代谢紊乱、肾脏血流动力学改变等均属于重要危险因素,发病早期患者临床表现不明显,但是存在肌酐清除力下降及蛋白尿等表现。当前,临床尚未完全阐明该病发病机制,可能与早期肾小球肥大等存在一定的关联,随着病情进展,患者肾小球脊膜与系膜基质出现增宽及增厚现象,肾小球滤过率呈现出先升高后下降的趋势,肾脏水肿、微量蛋白尿水平升高,肾功能严重受损,进展为终末期肾功能衰竭的风险升高,对患者生命健康可造成极大的威胁。此外,发病早期患者临床症状不明显,临床诊断率较低,随着病情进展无法逆转病情。肾活检为糖尿病肾病诊断的重要有效方法,但是因手段具有创伤大等特点患者接受度较低。因此,寻求有效且安全的检测方法与检测指标,提高糖尿病肾病早期诊断率,对促进患者病情好转及预后改善有重要价值。采用生化检测可发现早期病变并掌握患者病变程度,从而为进一步制定治疗方案提供参考,能够延缓病情进展或者逆转病情,有助于改善患者病情及体质状况,提升其生活品质[1]。本次研究糖尿病肾病患者71 例及健康人83 例为研究对象,自2018 年4 月~2019 年10 月接受检查,分析生化指标检测在糖尿病肾病诊断中的应用价值,现分析如下。
1 资料与方法
1.1一般资料 以2018 年4 月~2019 年10 月接受检查的71 例糖尿病肾病患者作为研究组,选取同期在本院进行体检的健康人83 例并作为对照组。研究组,男39 例、女32 例;年龄26~79 岁,平均年龄(48.78±5.63)岁。对照组,男47 例、女36 例;年龄25~81 岁,平均年龄(49.14±5.47)岁。两组研究对象的一般资料比较,差异无统计学意义(P>0.05),具有可比性。研究组纳入标准:结合患者病史、尿糖定性检查、尿蛋白排泄率及患者临床症状等确诊;所选患者空腹血糖值≥7 mmol/L 或餐后2 h 血糖值≥11.1 mmol/L;患者了解本次研究目的且自愿加入此次研究;医院伦理委员会批准通过本次研究。排除标准:合并急性感染者;近期大量应用糖皮质激素等治疗的患者;合并甲状腺、泌尿系功能异常者;合并严重肝脏或者心脏等重要脏器功能障碍者;原发性肾脏疾病者;合并其他恶性消耗性病变者;有人格障碍史者[2]。
1.2方法 告知研究对象检查前日晚上21 点起禁食,次日清晨抽取5 ml 静脉血并将血液标本放置于真空采血管中并于静置30 min 后离心(持续离心5 min、离心速度为3000 r/min),分离血浆后应用全自动生化分析仪(日立7600-020)进行检测,指导研究对象应用一次性尿杯收集中段晨尿并检测微量蛋白、尿蛋白等相关指标。应用化学发光法检测α1-MG 及β2-MG,应用免疫比浊法检测MAIb、RBP、CysC、CRP、UALB/UC,应用高效液相色谱法进行HbA1c 检测,应用酶联免疫法进行Hcy 测定。
1.3观察指标及判定标准 ①比较两组研究对象的生化检测结果。②比较糖尿病肾病患者生化指标单项检测及联合检测阳性检出率,参考如下标准判断各项指标阳性情况,α1-MG:>30 mg/L;β2-MG:>2.6 mg/L;MAIb:>22.5 mg/L;RBP:>7 mg/L;CysC:>1.02 mg/L;CRP:>3.09 mg/L;UALB/UC:>26.2 mg/g;HbA1c:>6.5%;Hcy:>15 mg/L。
1.4统计学方法 采用SPSS23.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1两组生化指标检测结果对比 研究组α1-MG、MAIb、β2-MG、RBP、CysC、CRP、UALB/UC、Hcy水平均高于对照组,HbA1c 水平低于对照组,差异均有统计学意义(P<0.05)。见表1。
表1 两组生化指标检测结果对比()

表1 两组生化指标检测结果对比()
注:与对照组对比,aP<0.05
2.2糖尿病肾病患者生化指标单项检测及联合检测阳性检出率对比 各项生化指标联合检测阳性检出率100.00%高于α1-MG、MAIb、β2-MG、RBP、CysC、CRP、UALB/UC、HbA1c、Hcy单项检测的60.56%、66.20%、61.97%、66.20%、69.01%、69.01%、83.10%、61.97%、63.38%,差异有统计学意义(P<0.05)。UALB/UC 阳性检出率高于α1-MG、MAIb、β2-MG、RBP、CysC、CRP、HbA1c、Hcy 检测,差异有统计学意义(P<0.05)。见表2。
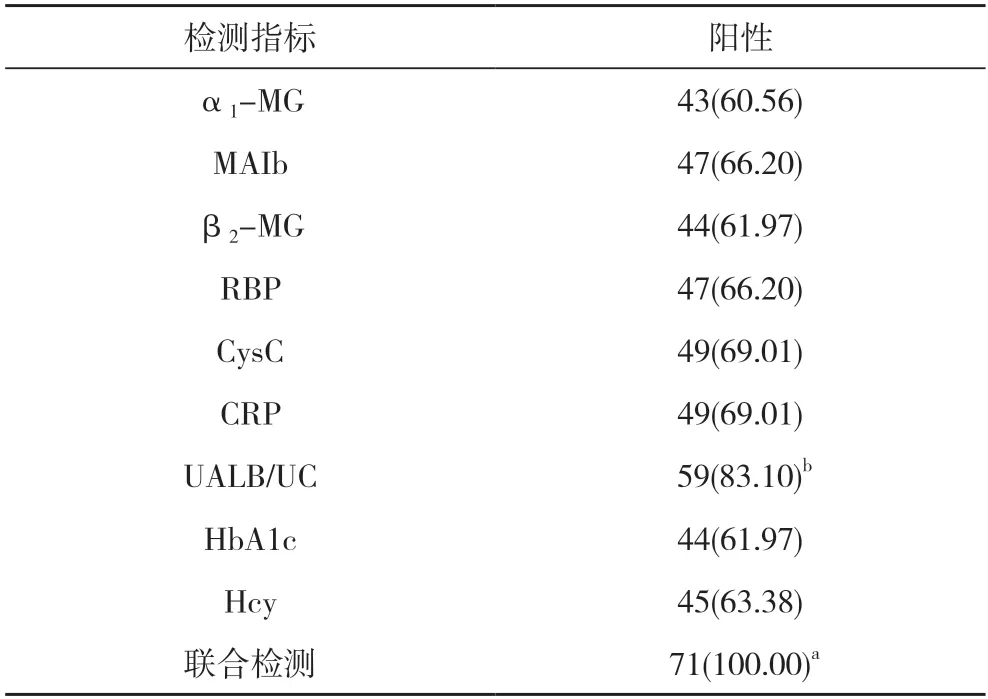
表2 71 例糖尿病肾病患者生化指标单项检测及联合检测阳性检出率对比[n(%)]
3 讨论
作为糖尿病常见并发症,糖尿病肾病属于糖尿病晚期症状,属于慢性肾脏衰竭的重要独立危险因素,治愈难度显著增加,因此,加强糖尿病肾病早期诊断并及早制定针对性治疗方案对于改善患者预后至关重要。
糖尿病肾病主要病理特征表现为大量嗜酸性K-W结节存在于肾小球周边,以蛋白尿、高血压、贫血及肾功能不全等为主要临床表现,具有病程长、控制难度大及预后不佳等特点,于发病初期为患者提供积极有效的针对性治疗可加快其临床症状缓解,防止病情加重,加大其死亡风险[3]。但是由于糖尿病肾病患者早期临床表现不明显,因此容易错过最佳治疗时间并诱发尿毒症等严重并发症,患者病情严重程度明显加重且控制难度显著增加,使得患者面临生命危险[4]。
有研究[5]表明,糖尿病肾病患者早期血清及蛋白尿等相关指标存在明显异常,对比各项生化指标检测值及正常值即可对患者病变程度进行准确判断。2 型糖尿病患者初期糖尿病肾病筛查结果表明微量清蛋白尿检出率为7%,1 型糖尿病患者若存在严重代谢紊乱或者体型肥胖应于病情确诊后1 年进行微量清蛋白尿检测[6]。既往临床主要以尿素氮(BUN)及肌酐(Cr)等作为糖尿病肾病重要检测指标,但是患者发病初期检测结果可能为阴性,因此容易出现误诊或者漏诊现象,不利于准确判断病情[7]。
此次研究中,研究组α1-MG、MAIb、β2-MG、RBP、CysC、CRP、UALB/UC、Hcy 水平均高于对照组,HbA1c水平低于对照组,差异均有统计学意义(P<0.05)。各项生化指标联合检测阳性检出率明显高于α1-MG、MAIb、β2-MG、RBP、CysC、CRP、UALB/UC、HbA1c、Hcy 单项检测,差异有统计学意义(P<0.05)。UALB/UC 阳性检出率高于α1-MG、MAIb、β2-MG、RBP、CysC、CRP、HbA1c、Hcy 检测,差异有统计学意义(P<0.05)。成君俐等[8]研究中,RBP、β2-MG、UALB/UC、CysC 及CRP 联合检测阳性检出率为94%,阳性检出率均明显高于各指标单项检测,与本文研究结果一致。糖尿病肾病与血清中CysC 浓度存在显著的相关性,CysC 属于碱性蛋白质,由体内核细胞生成,可反映机体肾小球滤过功能,具有相对分子量小等特点能够轻易通过肾小球,近曲小管上皮细胞可有效降解和重吸收CysC,受肥胖及炎症因子等因素影响较小,有助于临床掌握肾脏病变情况。UALB/UC 可反映肌酐清除能力,肾小球滤过能力下降时肌酐含量显著增加[9]。CRP 为炎性反应的特异性标志,一旦机体受损其体内CRP 水平随之升高。RBP 在体液中分布广泛,属于转运蛋白,具有传送维生素的功能,水平升高表明患者肾功能受损,可反映肾小管病变程度。蛋白尿为糖尿病肾病患者早期重要表现,因此,检测α1-MG、MAIb、β2-MG 等各项生化指标有助于临床了解肾功能病变严重程度[10]。α1-MG 为肾小管性蛋白尿标志,在近端肾小管损伤等病情判断中有着广泛的应用,随着损伤肾小管上皮细胞恢复,肾小管性蛋白尿排泄率随之降低,该指标为临床判断近端肾小管损害的早期重要诊断指标。MAIb 在正常人尿液中含量极低,在早期肾损害中的诊断敏感性较高,发病早期即可检出肾脏病变。β2-MG 属于单链多肽低分子蛋白,其水平升高表明肾小球滤过率降低,表明肾小管功能受损,为临床评价肾小管功能受损的重要指标,同时还能够反映肾小管功能受损的严重程度。作为综合性蛋白,HbA1c 为临床评价血糖控制效果的重要指标,能够准确预测微小血管病变情况,而且受机体内血红蛋白干扰较小[11]。Hcy 为蛋氨酸及半胱氨酸中间代谢产物,一旦肾小球滤过功能降低或者代谢功能受损时,Hcy 水平随之升高并损伤血管内皮细胞,患者进而表现出血栓以及血管平滑肌增殖等现象[12]。
综上所述,生化检测指标在糖尿病肾病早期诊断中有着较高的应用价值,但是检测单项生化指标容易受到各种干扰素的影响出现误差,难以保证检测结果,因此采用联合检测具有很大的必要性。联合检测能够进一步提高病情检出率,临床应用价值高于单项检测,可为临床准确检出患者病情、判断病情严重程度并进行预后评估提供重要参考。

