早期血浆置换与胰岛素强化治疗在高脂血症性急性胰腺炎中的临床效果
苏雪梅 钟平玉
福建医科大学附属龙岩第一医院消化内科,福建龙岩 364000
急性胰腺炎是一种临床常见的消化系统疾病,发病率与病死率均较高。研究显示,该疾病的病死率达到5%~10%,严重威胁患者的生命安全[1]。这些年来,随着人们生活质量的改善和饮食习惯与结构的改变,当前患有高脂血症性急性胰腺炎疾病的患者总数不断增加,仅次于胆源性、酒精性急性胰腺炎的发作,在诸多病因占比中达到17.7%。高脂血症性急性胰腺炎患者临床表现为血清三酰甘油(serum triglyceride,TG)升高,炎性反应严重[2]。当前临床上提倡应用血液净化的方式为患者提供治疗,其中大量实践证实血浆置换的方法能够在短时间内帮助患者降低TG水平,改善各项炎性指标,应用效果较好,因此也得到广泛的推广和应用。但由于该治疗手段本身有一定限制,如存在过敏、凝血功能异常和循环不稳定的患者容易引发其他并发症,且治疗费用较高,所以还需要胰岛素的治疗[3]。为了探讨有效的应用方案,本研究选择80例在我院接受治疗的高脂血症性急性胰腺炎患者,比较分析不同治疗方案的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年6月进入福建医科大学附属龙岩第一医院消化内科接受治疗的高脂血症性急性胰腺炎患者80例纳入本研究,随机分为观察组与对照组,每组各40例。观察组中男29例,女11例,年龄21~45岁,平均(32.2±3.7)岁,体重指数(body mass index,BMI)(27.96±2.52)kg/m2,平均发病时间(12.92±3.69)h。对照组中,男28例,女12例,年龄20~43岁,平均(31.9±3.6)岁,BMI(28.16±2.42)kg/m2,平均发病时间(13.13±3.71)h。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经过医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①患者入院后经腹部CT检查明确为急性胰腺炎疾病[4];②患者的血清TG值均>11.3 mmol/L,或低于该值但血清为乳糜状;③患者年龄在18~45岁;④患者均无暴饮暴食而引发疾病的诱因;⑤患者知晓研究目的与流程,自愿签署同意书。
排除标准:①长期应用激素治疗的患者;②观察过程中有手术史或应用其他血液净化方式治疗的患者;③存在胰岛素过敏史的患者;④有胰岛素治疗经禁忌证的患者;⑤致病因素包括药物性、酒精性、胆源性的胰腺炎患者;⑥存在慢性肝肾功能不全问题的患者;⑦患者入院时已有腹腔筋膜室综合征、肝肾衰竭、中毒性休克症状;⑧临床资料不完整,配合度低,不签署同意书的患者。
1.3 方法
我院为所有患者提供常规治疗,内容有禁食禁饮,胃肠减压,应用芒硝敷脐,抑酸抑酶并减轻内脏水肿症状,采用10 g生大黄联合20 ml温开水口服,以促进胃肠蠕动,在患者入院24 h内为其提供补液扩容处理,帮助其改善微循环和纠正电解质紊乱、酸碱失衡的症状。为两组患者提供早期血浆置换治疗,即入院24 h内行一次血浆置换治疗,重症患者则进行两次,在患者右颈内静脉留置导管,创建血管通路,采用贝朗DTACPAPACUTE血滤机以及Haemoselet L0.5血浆分离器作等量的血浆置换处理,同时应用葡萄糖酸钙(济南利民制药有限责任公司,国药准字H37021227,规格:10 ml∶1 g)与地塞米松(成都天台山制药有限公司,国药准字H51020513,规格:0.5 ml∶2.5 mg)预防过敏,进行置换时应用肝素钠(江苏万邦生化医药股份有限公司,国药准字H32020612,规格:2 ml∶12500单位)作抗凝处理。置换时的血流量控制为130 ml/min,置换时间控制为2~3 h,置换流速控制为1000 ml/h,置换液应用2000~3000 ml新鲜冰冻血浆。在此基础上,医疗人员为对照组患者每4 h进行末梢血糖的监测,当血糖值超过12 mmol/L则采用胰岛素[诺和诺德(中国)制药有限公,国药准字J20150072,规格:3 ml∶300 IU]进行皮下注射治疗,用量依据即时末梢血糖值而定,确保患者血糖指标控制在10~11 mmol/L范围内。观察组患者每隔2 h进行一次末梢血糖的监测,确保血糖水平保持在4.4~6.1 mmol/L,必要情况下通过微量推注泵输入40 IU胰岛素[诺和诺德(中国)制药有限公司,国药准字J20150072,规格:3 ml∶300 IU]和39 ml 0.9%氯化钠注射液(福建南少林药业有限公司,国药准字 H20046408,规格:100 ml∶ 0.9 g),进行胰岛素强化治疗,同样结合患者的实际情况调整胰岛素的用量。
1.4 观察指标
①记录两组患者血糖恢复时间、腹痛缓解时间以及ICU病房住院时间。②检测两组患者治疗前、治疗后3 d及5 d的白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(TNF-α)炎性指标改善情况。③检测记录两组患者治疗前、治疗后3 d及5 d血清C反应蛋白(C reactive protein,CRP)、血清淀粉酶(AMY)、TG指标改善情况。④两组患者均于治疗前和治疗后5 d行胰腺加强CT扫描,采用Balthazar分级法[5]评估患者胰腺情况,0分表示患者胰腺正常为A级;2分表示患者胰腺既有B级病变,又存在胰周炎改变为C级;3分表示患者存在胰腺病变,且有单发积液区为D级;4分表示患者胰周或胰腺有两个或以上积气积液区为E级。治疗前和治疗后5d采用APCHE Ⅱ评分[6]评估患者的病情,结合患者慢性健康状况、年龄评分以及急性生理学评分三部分内容,计算三者之和,最高分为71分,分数越高表示患者病情越严重。
1.5 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料用()表示,组间比较采用t检验;计数资料用[n(%)]表示,组间比较采用χ2检验,多组计量资料的比较应用F检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者恢复时间指标比较
观察组各项恢复时间(血糖恢复时间、腹痛缓解时间、ICU住院时间)指标均短于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者恢复时间指标比较()

表1 两组患者恢复时间指标比较()
组别 n 血糖恢复时间(h)腹痛缓解时间(d)ICU住院时间(d)观察组 40 45.92±9.63 3.24±1.28 9.15±2.72对照组 40 87.57±23.64 5.87±1.46 13.46±4.13 t值 10.320 8.567 5.512 P值 0.000 0.000 0.000
2.2 两组患者治疗前后炎性指标改善情况比较
两组患者在治疗前IL-6、TNF-α比较,差异无统计学意义(P>0.05);两组患者治疗后3 d及治疗后5 d IL-6、TNF-α低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后炎性指标改善情况比较()
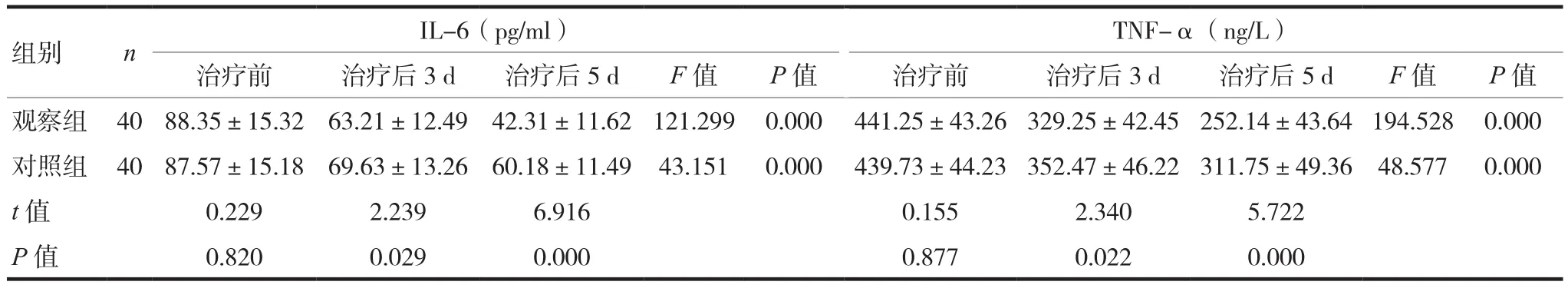
表2 两组患者治疗前后炎性指标改善情况比较()
组别 n IL-6(pg/ml)TNF-α(ng/L)治疗前 治疗后3 d 治疗后5 d F值 P值 治疗前 治疗后3 d 治疗后5 d F值 P值观察组 40 88.35±15.32 63.21±12.49 42.31±11.62 121.299 0.000 441.25±43.26 329.25±42.45 252.14±43.64194.528 0.000对照组 40 87.57±15.18 69.63±13.26 60.18±11.49 43.151 0.000 439.73±44.23 352.47±46.22 311.75±49.36 48.577 0.000 t值 0.229 2.239 6.916 0.155 2.340 5.722 P值 0.820 0.029 0.000 0.877 0.022 0.000
2.3 两组患者治疗前后CRP、AMY、TG指标改善情况比较
两组患者治疗前CRP、AMY、TG比较,差异无统计学意义(P>0.05);两组患者治疗后3 d及治疗后5 d CRP、AMY、TG低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后CRP、AMY、TG指标改善情况比较()

表3 两组患者治疗前后CRP、AMY、TG指标改善情况比较()
组别 n CRP(mg/L)AMY(U/L)治疗前 治疗后3 d 治疗后5 d F值 P值 治疗前 治疗后3 d 治疗后5 d F值 P值观察组 4034.98±11.92 16.24±6.76 7.24±2.53 123.768 0.000 972.32±234.32463.23±152.42 151.34±57.25 253.086 0.000对照组 4035.16±12.02 26.35±9.25 19.43±8.24 25.034 0.000 974.43±274.34578.43±142.64 364.26±84.59 111.905 0.000 t值 0.067 5.581 8.944 0.037 3.490 13.184 P值 0.947 0.000 0.000 0.971 0.001 0.000组别 n TG(mmol/L)治疗前 治疗后3 d 治疗后5 d F值 P值观察组 40 24.57±6.85 10.51±4.58 4.13±1.29 188.658 0.000对照组 40 23.56±6.63 15.36±5.31 8.86±2.58 82.625 0.000 t值 0.670 4.374 10.371 P值 0.505 0.000 0.000
2.4 两组患者治疗前后APACHE Ⅱ评分、Balthazar评分比较
两组患者治疗前APACHE Ⅱ评分、Balthazar评分比较,差异无统计学意义(P>0.05),治疗后5 d两组患者APACHE Ⅱ评分、Balthazar评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P< 0.05),见表 4。
表4 两组患者治疗前后APACHEⅡ评分、Balthazar评分比较(,分)

表4 两组患者治疗前后APACHEⅡ评分、Balthazar评分比较(,分)
组别 n APACHE Ⅱ评分Balthazar评分治疗前 治疗后5 d t值 P值 治疗前 治疗后5 d t值 P值观察组 40 14.27±3.46 4.31±1.08 17.379 0.000 3.28±0.61 2.21±0.45 8.928 0.000对照组 40 13.95±3.51 7.33±1.52 10.946 0.000 3.32±0.59 2.85±0.62 3.473 0.001 t值 0.411 10.244 0.298 5.284 P值 0.683 0.000 0.766 0.000
3 讨论
高脂血症性急性胰腺炎疾病在临床上较为常见,但至今为止,该疾病的发病机制尚未完全明确,有研究[7]显示该疾病的诱发可能与游离脂肪酸损伤机制、炎性介质、胰蛋白酶原激活机制、微循环障碍机制以及细胞内蛋白激酶C活化有关。由上述影响因素可知,该疾病的诱发及部位损伤和患者TG代谢产物及炎症介质有紧密联系,在其相互作用下而损伤患者机体功能,因此临床治疗高脂血症性急性胰腺炎患者,要以降低患者TG指标和其他代谢产物为重点,帮助患者控制体内的炎症反应[8-9]。
患者在发病后,其体内会出现以下的症状:①胰岛细胞损伤,分泌不足,血糖偏高;②脂代谢异常引发血糖异常;③胰高血糖素、糖皮质激素引发血糖升高[10-11]。因此胰腺炎疾病会导致患者诱发高血糖后果,进而导致胰腺炎疾病继续恶化,形成恶性循环。而临床研究显示,高脂血症性急性胰腺炎患者持续空腹血糖超过10 mmol/l,则会导致胰腺坏死,预后不佳。要降低患者TG指标及其代谢产物,缓解炎性症状,应用血浆置换非常重要,这是血液净化的一种方法,应用后能够筛离患者血液中很多非细胞组织成分,从而达到快速清除患者血浆TG及其代谢产物,帮助患者降低胰酶水平的目的,还能降低TNF-α和IL-6等炎性指标的浓度,最大程度保护患者的胰腺,降低其损伤,达到改善其他脏器功能的效果[12-13]。另外,考虑到患者治疗过程中可能会出现的并发症和适应证等情况,需要长期应用该方案也存在诸多限制,所以还必须结合其他治疗方式以改善血脂水平,减轻炎性反应。为此,还要为患者应用胰岛素强化治疗,利用人体中唯一的降糖激素帮助患者控制血糖,激活脂蛋白脂肪酶的合成,从而确保血糖指标得到有效控制。另外,胰岛素还具有一定的抗炎效果,可帮助患者抑制炎性因子产生和释放,强化其合成,促使原生型一氧化氮合酶的表达,也对诱导型一氧化氮合酶表达有抑制作用,最后还能抑制氧化应激与活性氧生成[14-15]。本研究采用早期血浆置换和胰岛素强化治疗的观察组患者,最终相关血糖、炎性指标的改善、恢复时间指标以及APACHE Ⅱ评分、Balthazar评分的改善效果均好于单用早期血浆置换治疗的对照组患者,差异有统计学意义。蔡毅等[16]的研究中,采用早期血浆置换联合强化胰岛素用于高脂血症性急性重症胰腺炎患者中,不仅改善了患者的血清指标,减少了并发症,降低了炎性反应,且促进了患者的恢复。与本研究结果基本一致,但是本研究收集病例数较少,可能存在地域性及个体性差异,后期需进行更广泛更深入的探究,以便取更为确切的结果。
综上所述,针对高脂血症性急性胰腺炎患者提倡联合应用早期血浆置换和胰岛素强化治疗,有助于快速缓解患者症状,减轻患者炎性反应,改善患者血清指标,安全性高,应用价值高。

