腹腔镜逆行次全胆囊切除术治疗急性结石性胆囊炎患者的效果分析
冯守宁,李帅平
(郑州人民医院急诊科,河南 郑州 450000)
急性胆囊炎为临床常见疾病,其发病率在外科急腹症中居第2位,数据显示,95%的患者伴有胆囊结石,临床称之为结石性胆囊炎[1]。急性结石性胆囊炎(ALC)具有病情危急、临床症状明显、病情反复等特点,主要采取手术治疗。腹腔镜胆囊切除术具有创伤小、术后恢复快等优势,能有效减少机体创伤、术后疼痛,可在一定程度上改善ALC患者预后[2]。但临床目前对其术中是否实施全胆囊切除尚存疑虑。近年虽有研究对比分析逆行次全胆囊切除术、逆行胆囊切除术治疗ALC的效果,但多集中于围术期手术类指标、并发症等方面,对肝功能、胃肠功能的影响分析较少。基于此,本研究旨在从胃肠激素水平、肝功能、并发症等多方面分析腹腔镜逆行次全胆囊切除术治疗的效果。现报告如下。
1 资料与方法
1.1 一般资料
选取本院2018年2月至2020年6月收治的97例ALC患者,根据治疗方法的不同分为两组,对照组46例,观察组51例。两组患者一般资料比较差异无统计学意义(P>0.05)。详见表1。
表1 两组患者一般资料比较
1.2 入选标准
纳入标准:①经B超检查及临床表现确诊。②Murphy征阳性。③发病时间<72 h。④无上消化道出血。⑤临床资料完整。⑥无肝内外胆管结石。⑦未合并胆管炎、胰腺炎、肝硬化。⑧签署手术同意书。
排除标准:①胆囊恶性病变。②腹腔感染。③血液系统疾病。④门静脉高压。⑤胆囊恶性肿瘤。⑥伴有心功能不全,肝、肾功能严重障碍。
1.3 方法
两组术前均完善各项检查,气管插管后全麻,均于头高脚低仰卧位下行手术操作。
1.3.1 对照组 接受腹腔镜逆行胆囊切除术治疗。消毒铺巾,四孔法建立人工CO2气腹;经Trocar腹腔镜置入,仔细探查腹腔内情况,包括胆囊、肝脏及其周围粘连情况,确认病变胆囊管及胆囊动脉,对于胆囊张力较大者进行穿刺减压;于胆囊底部行胆囊浆膜下间隙分离,采用电钩紧贴胆囊实施剥离至胆囊三角区,对胆囊动脉实施离断操作,结扎;游离胆囊颈部与胆囊管交界处,充分暴露胆囊管;采用圈套器套扎或钳夹夹闭后切断胆囊管,取出胆囊,置入引流管。
1.3.2 观察组 接受腹腔镜逆行次全胆囊切除术治疗。气腹建立、腹腔镜置入等操作同对照组;于腹腔镜下仔细观察腹腔情况,查探、分析胆囊周围结构;游离胆囊、结肠、十二指肠、大网膜、胃等组织表面粘连组织,钝性分离胆囊三角部位,以完全暴露胆囊、胆总管交界处;切除胆囊前壁及底部,环形游离胆囊壶腹部至胆囊床;胆囊周边动脉游离完成后给予结扎或电凝;游离壶腹部胆囊管,借助圈套器套扎或钳夹夹闭胆囊管,切断;对于胆囊三角部位粘连较重者,可借助分离钳,自胆总管右侧缘开始,沿胆囊管方向挤压,至胆汁流出胆总管,在证实无胆囊管结石残留后,使用可吸收缝合线缝闭残端,以减少胆总管损伤,取出胆囊,置入引流管。
1.3.3 检测方法 采集患者10 ml静脉血,以3 500 r/min的速度离心,离心半径为8 cm,时间为10 min,取血清,低温保存。使用酶联免疫吸附法测定血清血管活性肠肽(VIP)、胃泌素(GAS);使用日本西思米康有限公司全自动血细胞分析仪测定血清天门冬氨酸转移酶(AST)、丙氨酸氨基转移酶(ALT)、总胆红素(TBIL)。
1.4 观察指标
①比较两组围术期指标水平,包括手术时间、术中出血量、术后第1天体温、术后住院时间、腹腔引流量。②比较两组术前、术后3 d胃肠激素水平,包括血清VIP、GAS。③比较两组术前、术后3 d肝功能,包括血清AST、ALT、TBIL。④比较两组并发症。
1.5 统计学方法
2 结果
2.1 两组围术期指标比较
观察组手术时间、术后住院时间短于对照组,术中出血量少于对照组(P<0.05),而两组术后第1天体温、腹腔引流量比较无显著差异(P>0.05)。详见表2。

表2 两组围术期指标比较
2.2 两组胃肠激素水平比较
术后3 d,两组血清VIP、GAS水平均有所降低,但观察组低于对照组(P<0.05)。详见表3。

表3 两组胃肠激素水平比较
2.3 两组肝功能水平比较
术后3 d,两组血清AST、ALT、TBIL水平均有所升高,但是观察组低于对照组(P<0.05)。详见表4。

表4 两组肝功能水平比较
2.4 两组并发症发生率比较
两组并发症发生率比较,观察组低于对照组,两组比较差异有统计学意义(P<0.05)。详见表5。
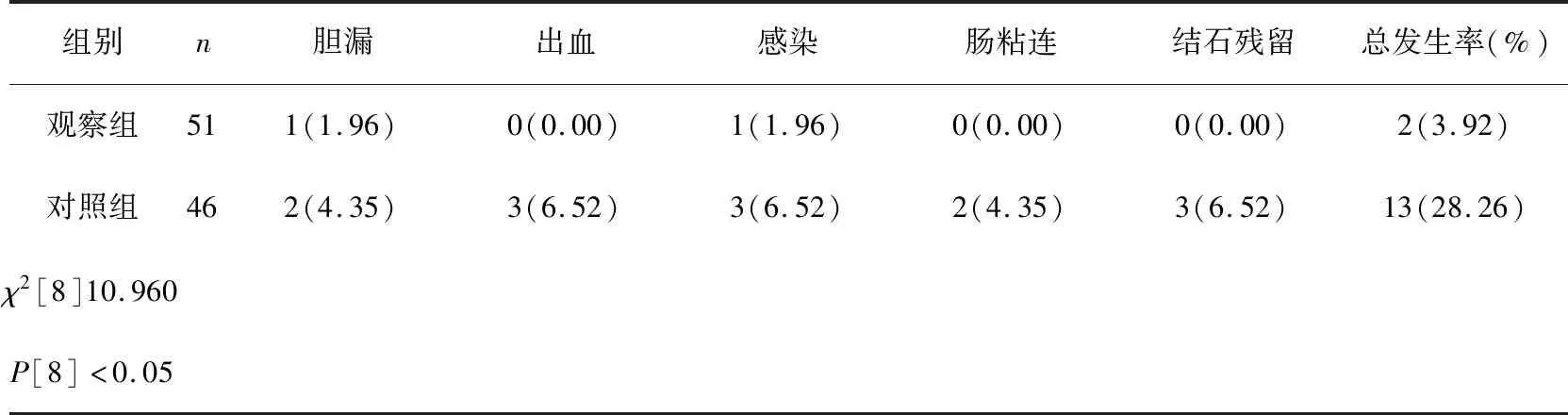
表5 两组并发症发生率比较(n,%)
3 讨论
ALC是由结石长期累积,阻塞胆囊管,导致胆汁滞留在胆囊管内,引起细菌滋生,最终引起急性炎症的疾病。近年随着我国居民饮食结构、饮食习惯发生改变,其发病率逐年升高。目前临床治疗该类疾病的手段较多,如药物保守治疗、手术外科治疗等,其中传统开腹手术虽然效果确切,但其创伤较大,易影响患者免疫、胃肠功能,不利于术后恢复。随着医学技术、微创器械进步,腹腔镜手术逐渐得到临床认可[3]。
腹腔镜逆行胆囊切除术为既往常用手段,从胆囊底部进入,利用自然移行关系逐渐推至胆囊颈部,可有效分离胆总管、胆囊动脉,减少因胆囊三角关系不清时盲目操作引起的胆总管损伤,减少大出血,但其无法降低渗血发生风险。研究指出,腹腔镜逆行次全胆囊切除术治疗急性结石性胆囊炎,能缩短手术时间,减少术中出血量,降低并发症发生率。本研究结果显示,观察组手术时间、术后住院时间较对照组短,术中出血量较对照组少,并发症发生率较对照组低(P<0.05),而两组术后第1天体温、腹腔引流量对比无显著差异(P>0.05)。与对照组术式比较,观察组术式具有以下优势:①未对胆囊管行完整游离,无需逐步分离粘连组织,能有效避免解剖过度、血管损伤,从而能缩短手术时间,减少术中出血量。②对胆囊三角区处理方式较为灵活,可根据患者实际情况,在近壶腹部处行胆囊管结扎切断,或于黏膜表面缝合胆囊内口,能避免过度牵拉胆囊管等,减少胆囊管损伤。③操作较为简单,无需分离胆囊壁,可降低渗血发生风险,从而规避并发症。④先切开取石,在胆囊切除过程中能避免结石滑向胆总管引起的并发症[5-7]。因此,腹腔镜逆行次全胆囊切除术治疗ALC,能优化患者围术期指标,且并发症少。
本研究对胃肠激素水平、肝功能水平进行分析,结果显示,术后3 d,观察组血清VIP、GAS水平低于对照组,血清AST、ALT、TBIL水平较对照组低(P<0.05)。胆囊切除为治疗ALC的主要手段之一,但手术操作易引起应激反应,对机体胃肠功能、脏器功能造成影响[8-9]。其中,VIP可参与肠抑制性肌肉运动神经元传递,也是参与神经元分泌调节的兴奋性神经递质,为扩张、疼痛响应诱导胃肠反射性松弛的主要调控因子;GAS主要通过血液循环,经内分泌作用于胃肠平滑肌相应受体而发挥调节维持功能的作用;ALT、AST主要存在于肝脏细胞中,在肝脏细胞受损时被释放入血液中,可引起AST表达水平升高;TBIL主要经肝脏代谢,在肝脏受损时,可滞留血液,呈高表达水平。检测以上因子类指标,可有效监测手术对机体胃肠功能、肝功能的影响。可见,腹腔镜逆行次全胆囊切除术治疗ALC,能减少对机体胃肠功能、肝功能的影响。其原因主要与腹腔镜逆行次全胆囊切除术属于微创术式,对机体应激刺激较小有关。此外,行腹腔镜逆行次全胆囊切除术过程中还需注意:①在胆囊前壁切除过程中,术者需提起壶腹部残余部分,电灼破坏胆囊后壁黏膜层。②对于胆囊颈部嵌顿结石者,术中需先行解剖取石后再处理胆囊管,以避免结石滑向胆总管,引起相关并发症。
综上所述,腹腔镜逆行次全胆囊切除术治疗ALC,能优化患者围术期指标水平,减少对胃肠功能、肝功能的影响,且并发症少。

