T2WI 灰度直方图定量分析在原发性中枢神经系统淋巴瘤和脑胶质瘤鉴别诊断中的价值
杨婷婷,占 鸣,谢春梅,高 明
(浙江萧山医院放射科,浙江 杭州 311202)
原发性中枢神经系统淋巴瘤(primary central nervous system lymphoma,PCNSL)是一种罕见的肿瘤,占所有原发性脑肿瘤3%~4%,占结外非霍奇金淋巴瘤的4%~6%[1]。脑胶质瘤起源于神经胶质细胞,是颅内最常见的原发性肿瘤,约占所有中枢神经系统肿瘤的27%、恶性肿瘤的80%[2]。PCNSL 和胶质瘤的常规MRI 表现部分会有重叠,鉴别比较困难。本研究回顾性分析经病理证实的14 例PCNSL 与17例HGG 患者的临床资料,以磁共振T2WI 序列图像为ROI,提取灰度值,对其进行量化分析,探讨MRI灰度直方图对PCNSL、胶质瘤的鉴别诊断价值。
1 资料与方法
1.1 一般资料 回顾性分析本院2016 年1 月~2020年2 月PCNSL 和脑胶质瘤患者的MRI 资料。PCNSL 其中14 例,男9 例,女5 例,年龄36~83 岁,平均67.1 岁。脑胶质瘤17 例,其中男11 例,女6 例,年龄28~73 岁,平均51.3 岁。纳入标准:①手术病理证为PCNSL 或胶质瘤的患者;②术前未接受过放疗、化疗或免疫治疗;③有完整的术前MRI 影像资料;④MRI 图像质量良好,无影响图像分析的伪影。
1.2 仪器与方法 磁共振设备为GE 公司Signa 1.5 T HDxt 超导型磁共振扫描仪。8 通道控阵头部线圈。扫描序列及参数包括横断位T1WI FLAIR(TR/TE=1750 ms/24 ms,层厚/层间距=6.0 mm/1 mm,矩阵=320×192,FOV=24×24)、横断位T2WI FSE(TR/TE=3550 ms/102 ms,层厚/层间距=6.0 mm/1 mm,矩阵=320×192,FOV=24×24)、横断位T2WI FLAIR(TR/TE=8500 ms/115 ms,层厚/层间距=6.0 mm/1 mm,矩阵=256×192,FOV=24×24)。
1.3 图像分析 进入医院PACS 系统,调出患者MRI图像,调整窗宽、窗位,使每位患者相同序列MRI 图像的窗宽、窗位保持一致,选择bmp 格式导出图像。找到T2WI 序列中肿瘤面积最大的层面,用MaZda软件手动勾画肿瘤边缘获得感兴趣区(regions of interest,ROI),计算出灰度直方图参数,包括均值(Mean)、变异度(Variance)、偏度(Skewness)、峰度值(Kurtosis)、第1 百 分 位 数(Perc.01%)、第10 百分位数(Perc.10%)、第50 百分位数(Perc.50%)、第90百分位数(Perc.90%)和第99 百分位数(Perc.99%)。
1.4 统计学分析 统计分析采用SPSS 23.0 统计软件。数据进行正态性和方差齐性检验,符合正态分布采用独立样本t检验,不符合正态分布采用秩和检验,以P<0.05 为差异有统计学意义。对差异有统计学意义的参数,建立受试者工作特征曲线(ROC)并获得曲线下面积(AUC),确定最佳临界值,计算灵敏度和特异度。
2 结果
2.1 两组T2WI 灰度直方图参数比较 两组的T2WI变异度、偏度、Perc.90%、Perc.99%比较,差异有统计学意义(P<0.05),参数分布见表1、表2。PCNSL 的ROC 绘制及直方图见图1,胶质瘤的ROC 绘制及直方图见图2。

图1 PCNSL 患者T2WI 横断位标记图像和直方图分析结果
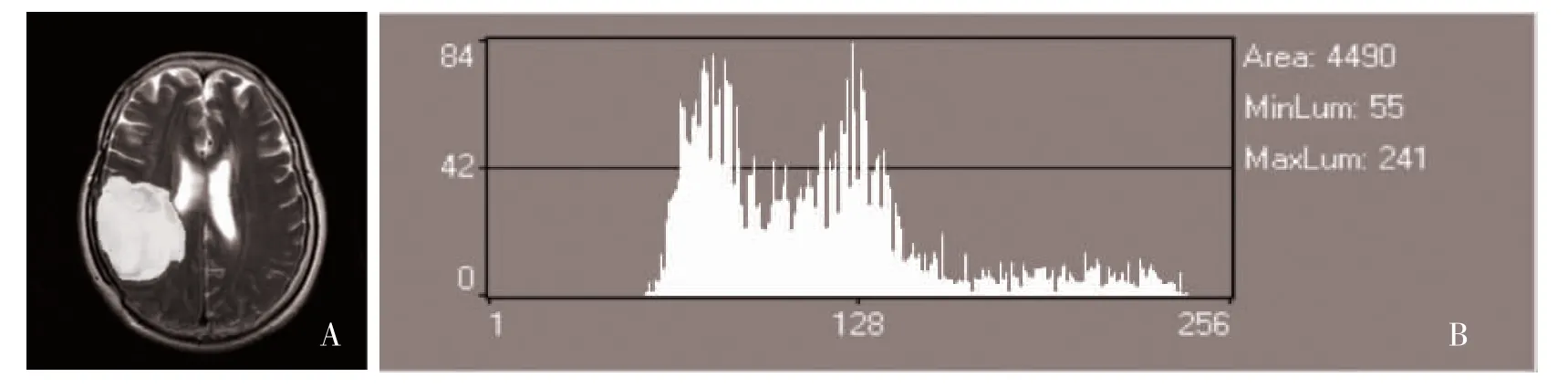
图2 胶质瘤患者T2WI 横断位标记图像和直方图分析结果
表1 PCNSL 和胶质瘤灰度直方图均值、变异度、偏度、峰度参数值比较()
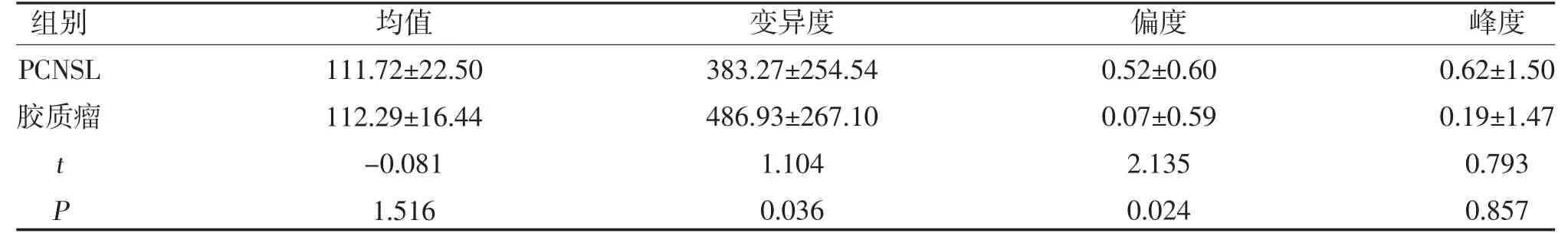
表1 PCNSL 和胶质瘤灰度直方图均值、变异度、偏度、峰度参数值比较()
表2 PCNSL 和胶质瘤灰度直方图百分位数值比较()
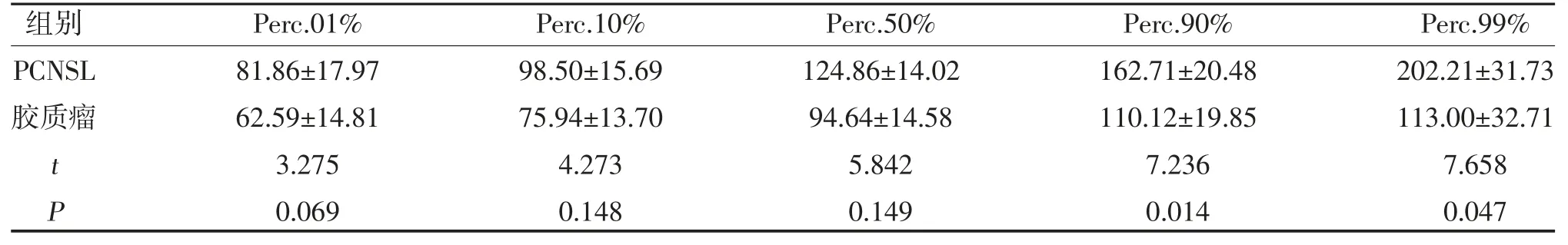
表2 PCNSL 和胶质瘤灰度直方图百分位数值比较()
2.2 灰度直方图参数的ROC 曲线分析 直方图提取的9 个参数中变异度、偏度、Perc.90%、Perc.99%有统计学意义(P<0.05),其中Perc.90%鉴别PCNSL 和胶质瘤的效能最高,AUC 最大为(0.962),敏感度和特异度分别为92.90%、82.40%;方差、偏度、Perc.99%的AUC分别为0.613、0.723、0.958,见表3、表4、图3。
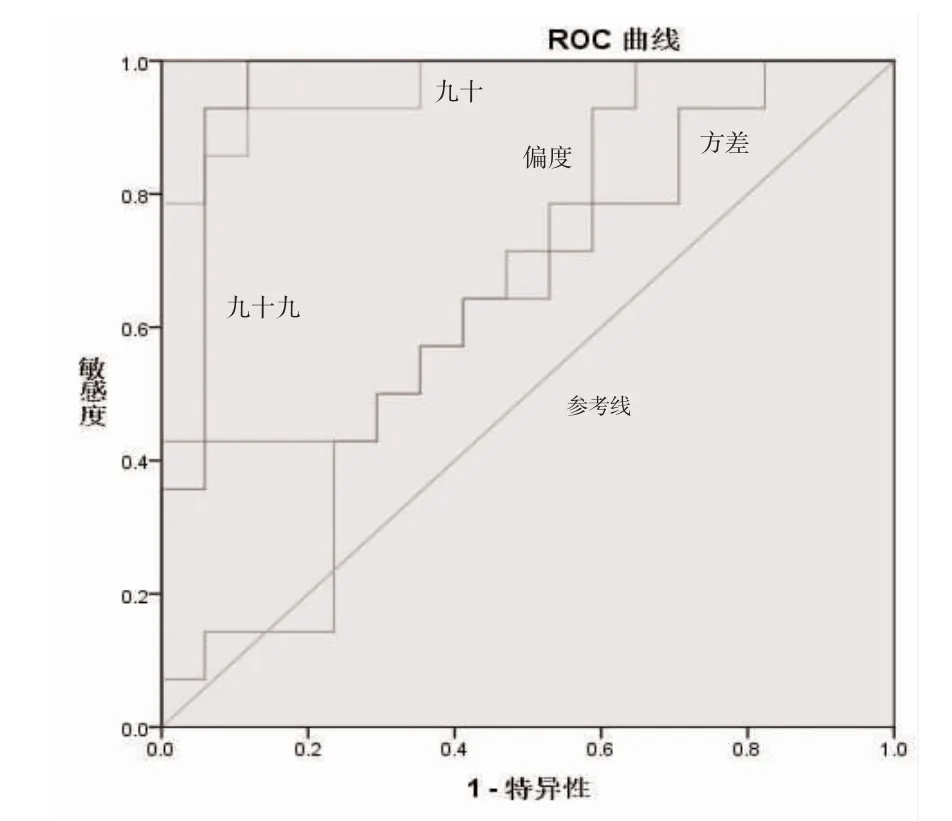
图3 灰度直方图参数鉴别PCNSL 和胶质瘤的ROC 曲线图

表3 灰度直方图各参数值鉴别PCNSL 和胶质瘤的效能
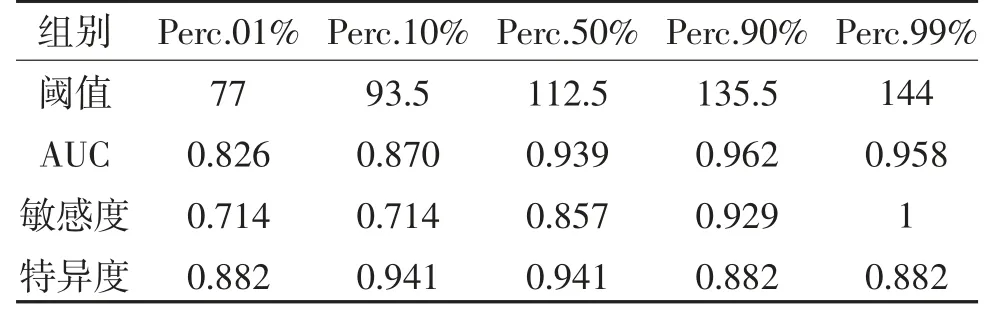
表4 灰度直方图各参数值鉴别PCNSL 和胶质瘤的效能
3 讨论
PCNSL 病理学的特点是肿瘤细胞围绕血管,并沿周围间隙浸润性生长,形成袖套状结构,破坏血脑屏障[3],常规MRI 呈常可以表现为“裂隙样”改变、“缺口征”和“蝶翼征”等[4]。胶质瘤包括星形细胞起源肿瘤,少突胶质细胞起源肿瘤、少突星形细胞起源肿瘤、室管膜起源肿瘤、脉络丛起源肿瘤和其它神经胶质细胞起源肿瘤,低级别胶质瘤常轻度强化或明显强化;高级别胶质瘤易出现坏死、囊变及出血等,常呈不均匀明显强化、“花环状”强化[5]。PCNSL 和胶质瘤在影像学表现是多变的,部分表现有重叠,仅从MRI 影像学表现上很难完全鉴别。淋巴瘤的治疗方案以化疗为主,而胶质瘤的标准治疗方案是最大程度安全切除辅助放化疗,因此术前的准确诊断具有重要的临床意义。
随着医学成像技术数字化的发展,医学影像图像的数字处理技术已经成为当前科研领域关注的热点。灰度直方图分析是近年来一种新的图像分析方法,描述的是医学图像中像素灰度的空间分布,量化显示图像中人眼不能察觉的细微差异,从而反映病变的组织类型和病理特征[6,7]。灰度直方图特征参数包括均值、变异度、偏度、峰度及百分位数。本研究结果显示,PCNSL 和胶质瘤变异度、偏度、Perc.90%、Perc.99%这4 个参数比较,差异有统计学意义(P<0.05)。
变异度反映数据的离散程度[8]。本研究中胶质瘤组灰度直方图的变异度值高于PCNSL 组(P<0.05),提示胶质瘤灰度分布变异较大,可能与胶质瘤常伴出血、坏死有关,而PCNSL 组MRI 信号更为均匀。偏度衡量直方图的不对称性,偏度的绝对值越大,分布形态偏移程度越大[9]。本研究中PCNSL 的偏度绝对值高于胶质瘤,差异有统计学意义(P<0.05)。由于胶质瘤相对PCNSL 而言,坏死、囊变较多,曲线分布向右偏移;而PCNSL 实质成分较均匀,偏度较大。百分比值反映观察区域像素灰度值低于某百分位数的百分比,即灰度值分布范围。本研究中,PCNSL 组Perc.90%、Perc.99%值显著高于胶质瘤组(P<0.05),AUC分别为0.962、0.958,说明该值能反映实际偏斜情况,对二者的鉴别诊断有很大的意义。
本研究利用MRI 灰度直方图对PCNSL、胶质瘤进行精确定量诊断,表现出较好的诊断效能。本研究尚存在一定的局限性:①由于软件自身特性,仅能提取病灶最大截面的二维信息,信息获取不全面,未能分析整体属性,有待完善;②本研究仅做了T2WI 序列直方图,未能分析增强后直方图情况,这将是下一步的研究方向;③本研究样本量相对较小,未对肿瘤进一步病理分型,有待大样本研究。
总之,T2WI 灰度直方图捕获病灶内在的异质性,客观、多方位提供肿瘤的生物学特性,避免主观判断造成的诊断误差,为鉴别PCNSL 和脑胶质瘤提供了可高、简便的客观依据,其中Perc.90%、Perc.99%的诊断效能较高,可作为一种新的辅助方法,有较好的临床价值。

