乙型肝炎肝硬化并发急性肾损伤患者临床特点及其危险因素分析*
刘 颖,何 显,田志颖,赵晓彦
由于乙型肝炎肝硬化患者血流动力学和全身调节因子的改变,易造成肾小球过滤能力降低和肾功能减退,造成肾功能损伤,为肝硬化患者常见的并发症之一[1],尤其以失代偿期肝硬化患者最为常见,在住院的肝硬化患者中其发病率可达20%~30%[2],严重影响患者预后。研究证实肝硬化并发急性肾损伤(acute kidney injury,AKI)患者病死率明显升高,可达60%以上,且易造成其他相关并发症如肝性脑病和肾功能衰竭等的发生[3]。尽早对乙型肝炎肝硬化并发AKI的高危人群进行甄别并加以相关干预对疾病的治疗和改善预后具有重要的意义。本研究分析了乙型肝炎肝硬化并发AKI患者的临床特点及其危险因素,为该病的防治提供一定的经验。
1 资料与方法
1.1 一般资料 2015年4月~2020年2月我院收治的乙型肝炎肝硬化患者223例,男144例,女79例;年龄38~74岁,平均年龄为(46.2±5.1)岁。符合2015年发布的《慢性乙型肝炎防治指南》[4]的诊断标准。排除标准:因其他原发性器质性肾脏损伤引起的肝功能障碍;肝癌;合并其他肝炎病毒感染;自身免疫性肝病;药物性肝损伤或重度甲状腺功能异常等导致的肝功能异常;近2月内接受过外科手术治疗。AKI诊断和分期标准参照《国际腹水俱乐部共识建议:肝硬化患者AKI的诊断与管理》[5]的诊断标准,即入院前1周血肌酐(serum creatinine,sCr)升高达到基线值150%或以上或入院48 h内sCr水平较基线值升高>26.5 μmpl/L。本组发生AKI患者41例(18.4%),根据上述腹水诊断标准分期AKI Ⅰ期27例,AKI Ⅱ期14例。本研究经医院医学伦理委员会批准,患者签署知情同意书。
1.2 检测与计算 使用山东博科生物产业有限公司生产的BK-600全自动生化分析仪检测血生化指标;采用ELISA法检测血清α羟丁酸脱氢酶(hydroxybutyrate-dehydrogenase,HBDH,北京灵宝科技有限公司);使用上海谱元仪器有限公司生产的Alpha-1900S型分光光度计检测吲哚氰绿(indocyanine green,ICG);采用简化的美国肾脏病膳食改善(modification of diet in renal disease,MDRD)研究组发布的公式计算估算的肾小球滤过率(estimated glomerular filtration rate,eGFR)。

2 结果
2.1 并发与未并发AKI患者临床资料比较 采用年龄和性别配比原则,自182例未并发AKI患者中选择82例患者作对照,结果两组发病年龄、合并糖尿病、高尿酸血症、腹水、感染、Child-Pugh分级、血清HBDH、eGFR和ICG存在显著差异(P<0.05,表1)。
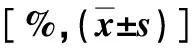
表1 两组临床资料比较
2.2 乙型肝炎肝硬化并发AKI的多因素分析 对两组之间有统计学差异的指标进行赋值,即年龄(≥50岁为1,<50岁为0);糖尿病(是为1,否为0);高尿酸血症(是为1,否为0);腹水(是为1,否为0);感染(是为1,否为0);Child-Pugh分级(C级为1,A/B级为0);HBDH(异常为1,正常为0);eGFR(异常为1,正常为0);ICG(异常为1,正常为0),经Logistic回归分析显示了一些可能诱发AKI发生的危险因素(P<0.05,表2)。

表2 乙型肝炎肝硬化并发AKI多因素分析
3 讨论
临床研究表明,肝硬化并发AKI发病率高,危害性大,病死率较肝硬化患者提高8倍以上[6]。50%以上AKI患者存在不同严重程度的腹水[7]。临床常采用抗乙型肝炎病毒治疗以控制疾病进展的根本原因,可降低相关并发症如AKI的发生,因此使用抗病毒类药物治疗乙型肝炎肝硬化患者能降低AKI的发生。肝硬化患者血液循环存在较大的障碍,其有效血容量明显降低,可激活与之相关的神经体液系统,导致血管内容量及心输出量增加[8]。随着肝硬化病情的进展,血管功能进一步恶化,引起肾血管功能异常,此时心输出量的增加难以对肾血流量的降低进行补充,导致肾损伤甚至肾衰竭的发生[9]。
随着年龄的增长,机体各项机能逐渐减弱,老年人肾脏应激能力明显下降,接触到可能导致AKI的治疗手段机会逐渐增加。同时,老年患者对药物耐受能力降低更可能导致AKI的发生[10]。本研究年龄≥50岁患者并发AKI的比例明显高于年龄<50岁患者(P<0.05),亦提示老年患乙型肝炎肝硬化患者为并发AKI的易发人群。
糖尿病患者机体高血糖状态可导致肾脏血流动力学的改变,引起肾脏血流微循环障碍,导致肾脏缺血,葡萄糖代谢异常,高血脂等可造成肾脏细胞损伤,导致肾功能障碍[11]。有研究[12]表明糖尿病为影响肝硬化患者并发AKI的独立危险因素。本研究中AKI组糖尿病患者比率为24.4%,明显高于无AKI组的12.3%(P<0.05)。同时,经Logistic回归分析表明糖尿病为乙型肝炎肝硬化患者并发AKI的独立危险因素,结论与上述讨论相符。有研究表明,腹水与AKI的发生密切相关。腹水程度越严重,AKI的发生率就越高。肝硬化晚期患者常存在腹水,腹水的存在可引起腹内压升高,直接或间接引起肾血流灌注的减少,使血液从肾皮质到髓质的重新分布,降低肾小球过滤效果,导致AKI的发生。尿酸水平与肾脏疾病密切相关。高尿酸血症患者尿酸结晶沉积导致肾小动脉微血管病变和慢性间质性炎症,可导致肾功能损伤[13,14]。本研究中乙型肝炎肝硬化并发AKI患者高尿酸血症比率明显高于无AKI患者(P<0.05),且其为AKI发生的独立危险因素,该结论与以往研究报道相符[15]。同时,本研究发现,高尿酸血症为影响AKI分期的独立危险因素(P<0.05),提示乙型肝炎肝硬化患者并发高尿酸血症更易并发急性肾损伤,且与该疾病的病程存在一定的关系。本研究中感染为乙型肝炎肝硬化患者并发AKI的独立危险因素,与以往研究相符[16]。肝硬化患者常并发多种感染,如肠道细菌感染、自发性细菌性腹膜炎等,可介导全身性炎症反应,加重肾脏血流灌注不足,造成肾实质损伤。
以往研究表明[17,18],乙型肝炎肝硬化患者Child-Pugh分级与肾功能损伤情况密切相关。肝功能损伤越严重,肾损伤也越严重。本研究结果表明Child-Pugh分级C级为乙型肝炎肝硬化患者并发AKI的独立危险因素,且AKI Ⅱ期患者Child-Pugh为C级比率明显高于AKI Ⅰ期,与上述结论相符。分析其原因可能为肝功能损伤越严重患者其血流动力学障碍越严重,越容易出现有效循环血容量降低,造成肾脏血管收缩,肾脏血流量明显减少,多种因素共同作用,导致AKI的发生。
HBDH为临床常用的心肌损伤标志物,对心肌损伤严重程度具有良好的诊断价值。近年研究表明,肝硬化导致的血流动力学变化引起的肾脏灌注不足可导致AKI的发生[19]。临床通常采用肌酐作为反映肝硬化程度的指标,但其检测结果受多种因素的影响。eGFR为每分钟两侧肾脏生成的超滤液量,是衡量肾功能的重要指标之一,相比血清酐而言,其与乙型肝炎肝硬化患者肾脏功能状态具有更好的判定效果[20]。肾脏基本功能状态越差的患者发生AKI的风险越高,与本研究结果相符,提示乙型肝炎肝硬化患者血清HBDH和eGFR异常发生AKI的风险较高,因为两者的变化与该病病情的严重程度存在一定的关系。
综上所述,合并存在糖尿病、高尿酸血症、腹水、感染,或Child-Pugh分级为C级、血清HBDH水平升高或eGFR水平降低均为乙型肝炎肝硬化患者并发AKI的独立危险因素。这些合并因素对失代偿期肝硬化患者病情产生不利影响,导致有效血容量不足和肾灌注不足,导致肾功能损伤或发生AKI。临床上,对于存在上述高危因素的乙型肝炎肝硬化患者应给予高度警惕,并通过调整治疗方案进行干预,以减少AKI的发生率。

