麻醉管理优化在妇科单孔腹腔镜快速康复中的应用
吕 淞,吴小芳,邓青春,郑育秀,张湘香
(1.海南医学院第二附属医院麻醉科,海南 海口570311;2.海南医学院第二附属医院妇科,海南 海口570311)
目前,关于快速康复外科(enhanced recovery after surgery,ERAS)的研究主要关注并发症的发生和患者的留院时间[1]。留院时间与患者自理能力有关,患者能自行进食后,临床上才能将静脉给药改为口服用药,将留院观察改为居家照护。当前的麻醉管理理念建议减少阿片类药物的用量[2],采用多模式镇痛。这种理念常会被误解,因为目前多数医院手术与麻醉恢复是由不同的医生管理,人为地将完整的麻醉过程割裂为“术中麻醉”与“术后镇痛”,各自实施“去阿片化和多模式镇痛”,不利于胃肠道功能的恢复。根据文献[3]的建议,本课题组提出“麻醉管理优化”:关注术中麻醉平稳的同时,以胃肠道功能恢复为核心,考虑围术期麻醉用药以及麻醉复苏康复的整个过程,通过思维导图寻找快速康复方案。但单一的麻醉管理优化未必能明显改善患者的康复进程,联合应用合适的方案可能会放大优势,使患者利益最大化。腹腔镜手术在术后快速康复方面较开腹手术优势已明确,但单孔腹腔镜手术(laparoendoscopic single-port surgery,LESS)与多孔腔镜手术对患者康复的影响还存在争议[4]。LESS的手术器械均可从脐部单一的皮肤切口插入,在妇科良性肿瘤中有手术操作简单、美观的优势[5]。本课题组拟通过前瞻性研究探讨麻醉管理优化联合LESS对妇科良性肿瘤患者康复的影响,为临床治疗提供参考。
1 资料与方法
1.1 临床资料
纳入2019年4~12月我院收治的妇科良性肿瘤患者进行前瞻性研究,将其随机分为对照组和ERAS组,每组34例。对照组患者采用三孔腹腔镜手术结合常规麻醉管理方案,ERAS组患者采用LESS结合优化后的麻醉管理方案。2组患者年龄、孕次、产次、包块大小等一般资料比较,差异无统计学意义(P>0.05),见表1。纳入标准:①ASA分级1~2级;②首次手术且为择期手术;③术前均诊断为良性卵巢肿瘤,包块大小4~15 cm;④BMI<25 kg/m2。排除标准:①有眩晕、癫痫、精神病史;②术前不能行走或不能配合完成指令性动作或无法完成VAS评分;③困难气道,预计不能早期拔除气管导管;④术前中度以上贫血;⑤有抗精神药物、镇静药物、阿片类药物依赖史,术前1个月内有非甾体类抗炎镇痛药物服用史;⑥对非甾体类抗炎镇痛药物过敏。剔除标准(在入复苏室时决定是否剔除):术中出血>200 mL;发生手术或麻醉并发症。本研究经我院伦理委员会批准,患者及其家属知情同意。
1.2 方法
所有患者术前不插胃管,不使用镇静药物及抗胆碱能药物。对照组进行常规术前评估与宣教,介绍麻醉管理流程,麻醉前6~8 h禁固体食物,2~3 h禁饮。ERAS组患者术前2 h给予少于200 mL的含糖饮料,宣教时重点强调术后下床活动和行走的优势。患者在预麻醉室开放静脉通路,入手术间后常规监测血压、心率、心电图、脉搏血氧饱和度等。完成截石位摆放,三方核查。备麻醉机、气管插管全身麻醉用具等。2组患者均控制气腹压力为10 mmHg,气体流量为2 L/min。
对照组患者麻醉诱导药物:咪达唑仑(四川人福,批号:01G07011)0.02 mg/kg、丙泊酚(四川国瑞,批号:2010111)1~2 mg/kg或依托咪酯(江苏恩华,批号:YT200523)0.2 mg/kg、舒芬太尼(四川人福,批号:91A01031)0.5 mg/kg、顺阿曲库铵(江苏恒瑞,批号:201022AK)0.3 mg/kg。麻醉维持:根据麻醉深度泵注瑞芬太尼和丙泊酚,按需要间断追加顺阿曲库铵。术前给予托烷司琼(江西东扶,批号:20011001)5 mg。转复苏室后常规复苏,同时开启术后镇痛泵:舒芬太尼100 mg+氟比洛芬酯(武汉大安,批号:52004261-1)100 mg+纳布啡(四川人福,批号:01C09031)60 mg+托烷司琼5 mg。
ERAS组采用根据思维导图(图1)优化的麻醉方案。术前静脉注射地塞米松(广州天心,批号:200303)5 mg、氟比洛芬酯50 mg。麻醉诱导药物:丙泊酚1~2 mg/kg,罗库溴铵(浙江仙居,批号:200707)0.6 mg/kg,瑞芬太尼(四川人福,批号:90A02031)1~2 μg/kg。诱导后,超声引导下行双侧腹横肌平面神经阻滞,每侧0.375%布比卡因(上海禾丰,批号:73190302)20 mL。为减少术后尿道刺激,常规插儿童尿管监测尿量。术中持续泵注瑞芬太尼,吸入七氟烷(江苏恒瑞,批号:20070131)维持麻醉。七氟烷吸入浓度大于1.3 MAC且无特殊情况,术中不追加骨骼肌肌肉松弛药,建立气腹后,根据呼气末二氧化碳浓度变化和气道压调整分钟通气量。术中维持血压略低于基础水平。关腹前停瑞芬太尼并再次给予氟比洛芬酯50 mg。缝合腹膜后,停用七氟烷,同时加大新鲜气流量冲洗管道内的七氟烷,并给予丙泊酚1 mg/kg防止麻醉深度减低过快。停气腹至拔除气管导管前不降低呼吸频率,维持术中的分钟通气量,适当过度通气。术中采用限制性输液策略4~6 mL·kg-1·h-1。达到拔管标准后,于手术间内吸痰拔除气管导管,各项体征平稳后将患者移至复苏室内进行宣教和早期康复。按顺序对患者进行计算能力、空间位置、视力评估,半坐位、漱口、饮水、坐位适应、上肢锻炼,站立训练,行走训练,无不适后即可出室。术后不用镇痛泵。
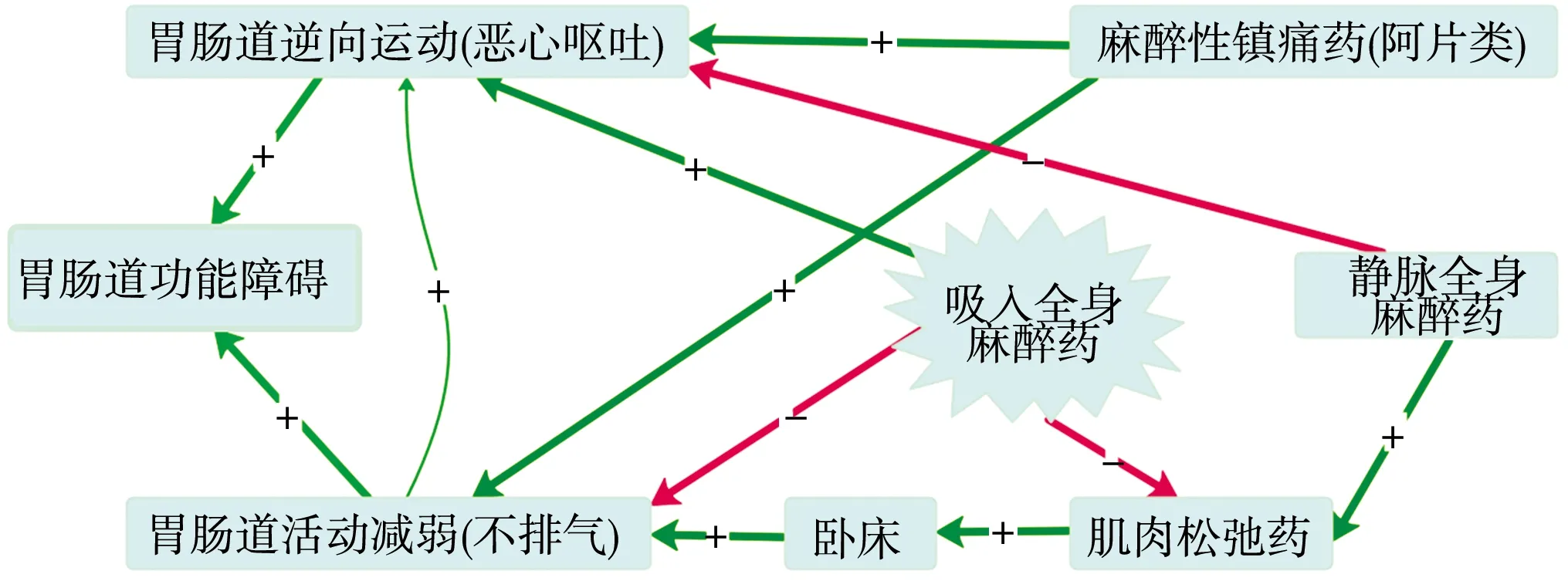
图1 麻醉用药物对胃肠道影响的思维导图
1.3 观察指标
记录患者手术时间、拔管时间、复苏室停留时间、达出院标准时间、术后肛门排气时间、术后住院时间。术后30 min、2 h、12 h、24 h进行VAS评分,得分越高,表示疼痛越严重。比较2组患者术后恶心呕吐、切口出血、切口感染等情况。
1.4 统计学方法

2 结果
2.1 患者围术期指标比较
2组患者复苏室停留时间、恶心呕吐发生率比较,差异无统计学意义(P>0.05);ERAS组手术时间、拔管时间、达出院标准时间、术后住院时间、术后肛门排气时间较对照组短(P<0.05),见表2。2组患者术后均无切口出血、感染等情况发生。
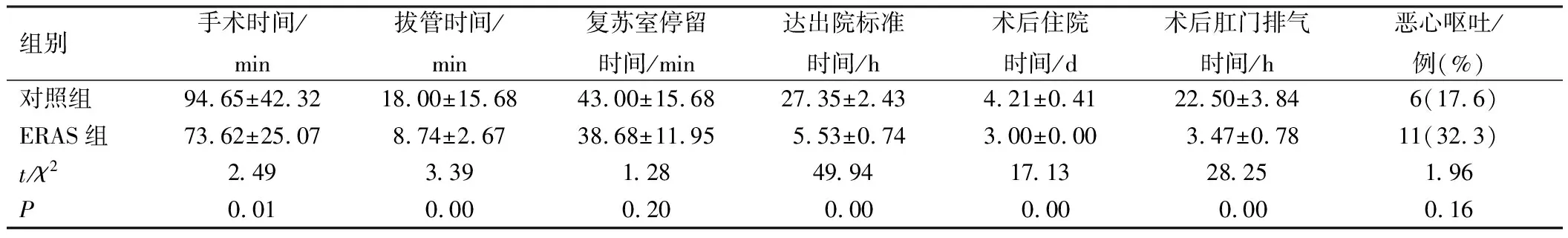
表2 患者围术期指标比较(n=34)
2.2 VAS评分比较
ERAS组术后30 min的VAS评分高于对照组(P<0.05);术后2 h、12 h、24 h,ERAS组VAS评分均低于对照组(P<0.05),见表3。
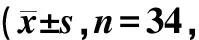
表3 患者术后不同时点VAS评分比较分)
3 讨论
本研究结果表明,优化麻醉管理方案与LESS联合应用于妇科良性肿瘤患者中,具有良好的临床效果,患者恢复快,达出院标准时间可缩短1 d。
本研究ERAS组手术时间略短于对照组,因为取标本是腔镜手术的限速步骤,LESS虽然操作难度较大,但操作孔较大,可自由进出15 mm器械,可取横截面积在200 mm2以上的标本;多孔腔镜手术的单个操作孔最大截面积为113 mm2,因此,LESS取标本更有优势。同时,LESS单一操作部位对腹部肌群影响较小;且其操作孔较大,手术完成时有利于排除二氧化碳。基于以上原因,LESS可缩短手术时间,加快康复速度。
优化的麻醉管理方案以胃肠道康复为目标,加快康复速度。患者术后快速清醒,能减轻麻醉药物对胃肠道的影响。瑞芬太尼的实时输注半衰期为5 min左右,因其为超短效药物对胃肠道功能影响小,同时也具有术后疼痛易敏化的缺点[6],因此要先于其他麻醉药停止输注,以便在七氟烷维持的较深的麻醉深度下,患者可度过瑞芬太尼作用消失后的疼痛敏感期。停用七氟烷前给予丙泊酚可减轻吸入七氟烷导致的术后躁动[7-8]。在七氟烷的快速洗脱期,有丙泊酚维持麻醉,不会因为其吸入浓度快速降低导致麻醉迅速减浅,防止浅麻醉引发的体动反应,影响缝皮。最后给予丙泊酚,其消除时间仅相当于单次给药后的消除时间,不影响患者苏醒。所以本研究ERAS组拔管时间短于对照组。
对于腹壁疼痛,有学者认为,神经阻滞应该于术后完成以提供更长时间的镇痛[9]。本研究中神经阻滞在术前完成,可减少全身麻醉药物的用量,为早期行走做好充分的准备,更好地实现快速清醒。本研究ERAS组术后2 h、12 h、24 h VAS评分均低于对照组,证明神经阻滞提前使用,没有增加患者疼痛。复苏室在康复过程中的作用非常重要,其主要是评估和处理内脏痛并恢复行走。行走不仅可以使移位的肠管早期复位,还可以使血液、肿瘤内容物等沉积到盆腔,从而减轻内脏痛[10]。
本研究ERAS组术后 30 min的VAS评分高于对照组,原因是ERAS组康复运动的提前导致;其他时点VAS评分均低于对照组,原因除了ERAS组患者可早期行走外,还可能有药物的作用。氟比洛芬酯超前镇痛可减轻瑞芬太尼麻醉后痛觉过敏[11],术前使用氟比洛芬酯,具有更好的效果[12],可显著缓解腔镜手术患者的早期疼痛,降低拔管期间躁动和呛咳的发生率[13];手术结束前再次使用氟比洛芬酯,能提供全身麻醉苏醒期间有效的镇痛作用,减少苏醒期并发症的发生,且不影响苏醒过程[14]。手术过程中建立的二氧化碳气腹可直接刺激机体引起花生四烯酸代谢,增加前列环素的合成,从而造成患者术后疼痛,此过程可以使用氟比洛芬酯阻断。此外,二氧化碳气体残留在膈下,使肝和膈之间形成空隙,影响腹腔内压力分布,导致韧带牵引而引发疼痛;气腹压力和二氧化碳气体吸收导致酸中毒,刺激膈神经引起疼痛感。LESS的操作孔较大,更易排净二氧化碳。优化方案中拔除气管导管前维持轻微的过度通气,术后早期运动,体位恢复,可加快二氧化碳的吸收与排出。
本研究中2组复苏室停留时间比较无统计学差异,原因是2组出复苏室的标准不同。ERAS组将患者的早期康复锻炼引入复苏室,可能延长复苏室的停留时间,但优化的麻醉管理方案可较好地与康复锻炼衔接,因而ERAS组康复锻炼未延长复苏室的停留时间,整体上因康复锻炼提前,缩短了达出院标准时间。
为与复苏室很好地衔接,ERAS组仅单次使用骨骼肌肌肉松弛药,但手术时间长于肌松药物代谢时间,无肌松残留作用,可消除患者清醒后的无力感,易于转变患者“处于病态,该休息,不能起床活动”的思想。本研究ERAS组术中的肌肉松弛用七氟烷维持,可较好地达到手术对肌松的要求。应注意的是,七氟烷维持肌松会使术中血压略降低,必要时应用血管活性药物提升血压。
胃肠道运动异常可导致恶心呕吐发生。本研究中2组患者恶心呕吐发生率比较差异无统计学意义,可能与样本量较小有关,具体原因有待进一步研究。托烷司琼主要针对阿片类导致的恶心呕吐,在优化的麻醉管理方案中,阿片类的瑞芬太尼消除速度快,因而采用地塞米松减轻呕吐反应[15]。地塞米松可能同时具有多重作用,其可减轻口腔和腹部的炎症反应,也能减少二氧化碳对中枢的不良刺激。
含糖饮料可补充血糖,为行走提供能量准备,减轻体位改变造成的头晕,减少呕吐的发生,还可以刺激胃肠道,并通过胃泌素等内分泌变化促进消化系统恢复[16];术后早期(恢复室内<30 min)给予含糖盐的饮料漱口,可清理口腔,缓解因气管插管造成的咽部不适;咀嚼口香糖,刺激口腔活动,通过假进食的条件反射,刺激胃肠道活动[17]。本研究中ERAS组术前2 h给予含糖饮料,术后肛门排气时间和达出院标准时间均明显缩短。
本研究ERAS组住院时间短于对照组,除以上原因外还可能与有效沟通有关。良好的沟通有利于患者熟悉麻醉流程,了解手术相关疼痛常识,减少恐惧[5]。笔者认为医患沟通要反复多次,需分别在病房、手术室内(麻醉前)、复苏室、术后病房开展。医生在沟通时的作用比麻醉护士重要,患者对医生的依赖强于麻醉护士。在强调患者可早期康复的问题上,医生要通过沟通解决患者潜意识中的不敢下床活动、不敢过早进食等顾虑。 另外,手术医生、麻醉医生、手术室护士、管床护士甚至实习医生、陪护人员、保洁员对于沟通内容应保持高度一致。
综上,优化后的麻醉策略分布于围术期各个环节,结合LESS能减轻患者痛苦,缩短住院时间,促进患者快速康复。

