瓜蒌柴胡汤加减联合中药外治法对郁滞期乳痈患者炎症因子的影响∗
甘 霖 熊志峰 杨化超 王永悦 吕 钢
(重庆市中医院,重庆 400021)
哺乳期急性乳腺炎属于中医学“乳痈”范畴,早期乳腺郁滞期主要表现为乳房局部红、肿、热、痛,或伴高热等症状,若不及时治疗,晚期可能形成脓肿甚至败血症,危及母婴健康[1]。西医对本病的治疗策略主要采用抗生素加以控制。中医治疗以活血化瘀、消肿通乳为主[2]。本次研究采用瓜蒌柴胡汤加减联合中药外敷治疗郁滞期乳痈,并进一步观察对机体炎症介质的影响,效果满意。现报告如下。
1 资料与方法
1.1 病例选择 纳入标准:符合《中国哺乳期乳腺炎诊治指南》[3]中哺乳期急性乳腺炎的诊断标准;符合《中医病证诊断疗效标准》[4]郁滞期气滞热壅型乳痈诊断标准;年龄18~40岁;初产妇;未成脓、未经治疗者;签署知情同意书。排除标准:非哺乳期妇女;乳头内陷或乳痈成脓者;伴有严重心、肝、肾等重要脏器原发性疾病者;伴有精神系统障碍性疾病者;对本研究药物成分过敏者。
1.2 临床资料 选择2019年1月至2020年6月于本院门诊就诊的110例哺乳期急性乳腺炎早期患者作为研究对象,采用随机数字表法分为两组各55例。观察组年龄 21~36岁,平均(27.94±2.09)岁;平均病程(3.25±0.34)d;单侧乳腺发病38例,双侧乳腺发病17例。对照组范围20~36岁,平均(28.00±2.19)岁;平均病程(3.31±0.33)d;双侧乳腺发病20例,单侧乳腺发病35例。两组年龄、病程、发病部位等临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 两组患者均采取门诊诊疗,建立随访档案,1周后复诊。对照组服用阿莫西林分散片(华北制药股份有限公司生产,国药准字H20046416),每次0.5 g,每日3次,连续治疗7 d。观察组予瓜蒌柴胡汤随症加减:全瓜蒌20 g,柴胡、黄芩、青皮、穿山甲、皂角刺各10 g,蒲公英、金银花各30 g,赤芍15 g,生甘草6 g。高热者加生石膏、知母;肿块明显者加延胡索、川楝子;排乳不畅者加王不留行、漏芦;体虚者加黄芪、党参。每日1剂,水煎分3次服,连服7 d。同时配合芒硝150 g外敷,用凉水将芒硝搅拌均匀敷于患处,不宜过厚,以白纱布将其包住,保持湿润,每天1次,连续7 d。
1.4 观察项目 观察并记录两组的临床指标,包括通乳时间、乳房肿痛消失时间、肿块消失时间、体温恢复时间及中医证候评分,其中中医证候[6]包括肿块、疼痛、体温升高、乳头溢液等,分数越高说明病症越重。分别于治疗前、治疗7 d后采集两组患者的清晨空腹静脉血,采用日立7180型全自动生化分析仪测定白细胞计数(WBC)、中性粒细胞(NE)占比、C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)以及白细胞介素-6(IL-6)水平。
1.5 疗效标准 参考文献[5]拟定。全身症状与疼痛彻底消失,肿块消退,白细胞水平恢复正常,为治愈;全身症状消失,局部肿痛减轻,白细胞水平恢复正常或有所好转,为有效;全身症状体征均未改善,甚至形成脓肿,为无效。总有效=治愈+有效。
1.6 统计学处理 应用SPSS19.0统计软件。计量资料以(±s)表示,采用t检验,计数资料以n(%)表示,采用χ2检验。P<0.05为差异具有统计学意义。
2 结 果
2.1 两组临床疗效比较 观察组的总有效率明显高于对照组(P<0.05)。

表1 两组临床疗效比较(n)
2.2 两组临床指标比较 见表2。观察组的通乳时间、肿块消失时间、乳房肿痛消失时间、体温恢复时间均短于对照组(P<0.05)。
表2 两组临床指标比较(d,±s)

表2 两组临床指标比较(d,±s)
组别观察组对照组n 55 55通乳时间1.65±0.50△2.08±0.60乳房肿痛消失时间2.02±0.66△2.57±1.02肿块消失时间2.94±0.81△3.39±1.13体温恢复时间1.98±0.75△2.36±0.82
2.3 两组治疗前后炎症因子及中医证候评分比较见表3。治疗7 d后,观察组与对照组炎症因子水平及中医证候评分均显著下降(P<0.05),但两组之间无统计学差异(P>0.05)。
表3 两组治疗前后炎症因子及中医证候评分比较(±s)
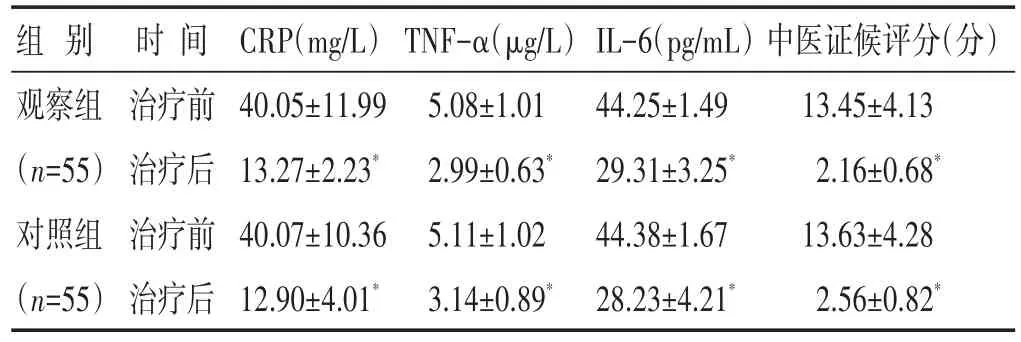
表3 两组治疗前后炎症因子及中医证候评分比较(±s)
注:与本组治疗前比较,∗P<0.05。
组别观察组(n=55)对照组(n=55)时间治疗前治疗后治疗前治疗后CRP(mg/L)40.05±11.99 13.27±2.23*40.07±10.36 12.90±4.01*TNF-α(μg/L)5.08±1.01 2.99±0.63*5.11±1.02 3.14±0.89*IL-6(pg/mL)44.25±1.49 29.31±3.25*44.38±1.67 28.23±4.21*中医证候评分(分)13.45±4.13 2.16±0.68*13.63±4.28 2.56±0.82*
2.4 两组治疗前后炎症细胞水平比较 见表4。治疗7 d后,两组患者的WBC、NE均显著下降,观察组的WBC、NE与对照组比较,差异无统计学意义(P>0.05)。
表4 两组治疗前后炎症细胞水平比较(±s)
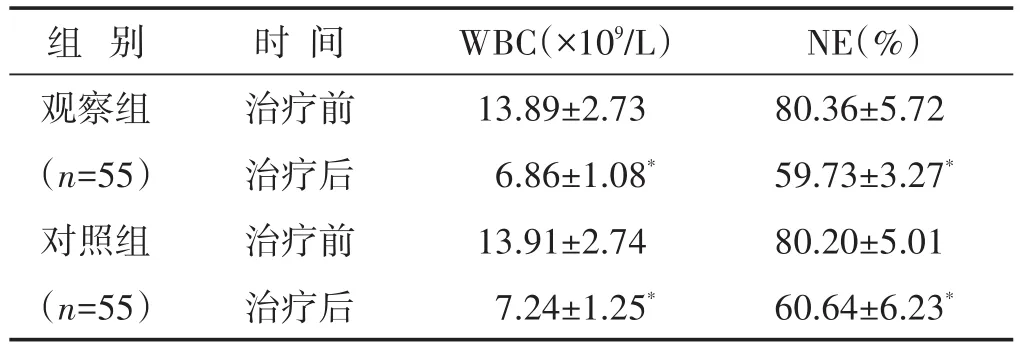
表4 两组治疗前后炎症细胞水平比较(±s)
组别观察组(n=55)对照组(n=55)时间治疗前治疗后治疗前治疗后WBC(×109/L)13.89±2.73 6.86±1.08*13.91±2.74 7.24±1.25*NE(%)80.36±5.72 59.73±3.27*80.20±5.01 60.64±6.23*
3 讨 论
哺乳期急性乳腺炎早期主要表现为乳房局部红、肿、热、痛,或伴高热等症状,容易导致哺乳失败,对母婴健康均造成不良影响[1]。西医主要应用抗生素治疗本病,但同时面临着问题与局限,一方面因临床上抗生素滥用而频发耐多药情况,治疗效果有限且缓慢;另一方面抗生素对婴儿的用药安全不能保证,必要时需终止哺乳[7]。因此,寻求疗效确切且更易于患者接受的治疗方法具有重要临床意义。
哺乳期急性乳腺炎在中医学被认为属于“乳痈”范畴,其病机在于乳络不畅,乳汁蓄积,导致气血乖违,经络阻塞,时久而致郁结生痈,辨证为气滞热壅证[8]。中医内治主张以疏肝理气、清热解毒为主,旨在通畅乳络、消散肿块[9]。此次研究采用的瓜蒌柴胡汤,方中柴胡与青皮可以疏肝理气、和解表里,瓜蒌与皂角刺可以清热解毒、散结消肿,黄芩、蒲公英、金银花取其攻毒解热之效,穿山甲通络活血,赤芍清热祛瘀,辅以生甘草调和诸药,顺理药性,共奏通乳散结之效[10-11]。中医理论认为“外治之理即内治之理”,中药外治可直接对病灶发挥抑制作用,减轻局部症状[12-13]。此次研究采用的芒硝外敷,可直接促进局部血管扩张,增进血液循环,止痛消肿,减轻患者痛苦[14]。本研究结果显示,观察组采用瓜蒌柴胡汤加减联合芒硝外敷,与单纯应用抗生素的对照组相比,其总有效率显著提高,通乳时间、乳房肿痛消失时间、肿块消失时间、体温恢复时间及中医证候积分均优于对照组,提示内外合治取得了更优的临床效果,两者互根互用,相得益彰。
郁滞期乳痈与炎症反应密切相关,因此检测炎症指标有助于评估治疗效果。WBC、NE是机体防御系统的重要细胞,发生感染后其水平显著升高;CRP、TNF-α、IL-6均是临床上常见的炎性因子[15]。本次研究结果显示,治疗7 d后,观察组的CRP、TNF-α、IL-6、WBC、NE水平与对照组相当,说明观察组亦可取得显著的抗炎效果。分析原因,这与中药相关成分的抗炎作用密切相关,现代药理学已证明,蒲公英、金银花、黄芩、皂角刺等均可抗炎、抗菌,其中蒲公英抑制金黄色葡萄球菌的功效尤为显著[8,16],因此诸药合用,明显改善了患者的炎症反应。
综上所述,瓜蒌柴胡汤加减联合中药外治法能够有效改善郁滞期乳痈的临床症状及炎症反应,值得临床借鉴。

