经腹部超声联合阴道超声在妇产科急腹症诊断中的对比研究
杨 柳
(茂名市人民医院超声诊断科 广东 茂名 525000)
急腹症是指腹腔内、盆腔和腹膜后组织和脏器发生了急剧的病理变化,从而产生以腹部疼痛为主要症状和体征,同时伴有全身反应的临床综合征。妇产科急腹症是以腹部疼痛为主要症状的一种妇科急症,就诊时多以急剧腹痛为主诉。常见的妇科急腹症有异位妊娠、急性盆腔炎、黄体破裂、卵巢囊肿蒂扭转等等[1]。妇产科急腹症有着病情凶险、发病急的特点,如果不能及时治疗,会给患者带来严重的生命安全威胁。在临床中对于该病需要尽早诊断,这样能够有效提升临床治疗效果,降低患者的死亡率。目前在临床中对于妇产科急腹症的诊断,主要有腹部超声与阴道超声两种方式[2]。这两种方式均存在一定的优势与局限性。阴道超声在检查附件包块、盆腔积液等众多方面图像明显高于腹部超声,能够有效提升诊断准确率。腹部超声的扫查范围相较于阴道超声更大。阴道超声与腹部超声联合诊断的方法更具有安全性,有利于提高诊断的准确性。在我院运用腹部超声联合阴道超声检查的妇产科急腹症患者,诊出率明显提高。分析报告如下。
1 资料与方法
1.1 一般资料
选取我院2019年12月—2020年12月期间收治的65例妇产科急腹症患者为研究对象,将患者按随机数表法分为研究组与对比组,研究组患者33例,年龄24~37岁,平均年龄(28.2±2.3)岁,选用腹部超声联合阴道超声进行检查。对比组患者32例,年龄25~40岁,平均年龄(30.2±2.3)岁,选用腹部超声进行检查。研究组与对比组患者基本资料并无明显差异,具有可比性(P>0.05)。
纳入标准:①均经临床检查、病理检查确诊,与急腹症诊断标准相符,存在下腹剧痛、白带异常、阴道不规律流血等现象;②愿意配合治疗者。
排除标准:①合并其他重大疾病患者;②合并心、肝、肺、肾等重要器官病变者;③合并精神疾病患者。
1.2 方法
1.2.1 对比组 对比组选用腹部超声进行检查,选用GE-Voluson e10四维彩超仪(美国GE公司)开展检查,探头频率设置在3.5~5.0 MHz范围内,患者选择仰卧位,充盈膀胱,对患者行纵横扫描,斜切扫查下腹部,对子宫及卵巢位置、大小、形态进行确定,并对宮壁回声进行了解,对宫腔内及附近组织肿块进行观察和测定,如果有肿块存在,则需要先确定其大小,同时对内部回声进行检测,观察便捷,另外对盆腔积液性暗区、腹部积液性暗区情况进行测定。
1.2.2 研究组 研究组选用腹部超声联合阴道超声进行检查,腹部超声检查法与对比组一致,检查后还需进行阴道超声检查。选用彩色超声仪开展检查工作,探头频率设置在5.0~7.0 MHz范围内。患者提前排空膀胱,行仰卧屈膝位。在超声探头套上一次性安全套,将探头置于患者阴道内,使探头尽可能的靠近子宫位置,对患者的宫腔进行扫查,观察宫腔状况,应注意观察患者阴道周围附件横截面并且查看患者各组织间的位置关系。
1.3 观察指标及评定标准
本次临床研究选取的观察指标包括:①研究组、对比组患者的诊断结果;②研究组、对比组患者的满意度评分。患者的满意程度来源于自制的调查问卷,共15个条目,包括检查方式、服务态度以及恢复情况等内容。标准分为十分满意、满意、不满意[3]。计算方法为:满意度=(十分满意+满意)/总人数×100%。其中≥90分为十分满意,89分~70分为满意,<69分为不满意。
1.4 统计学意义
采用SPSS 13.0统计软件进行数据统计,计量资料用(±s)进行表示,采用t进行检验,计数资料用率(%)表示,采用χ2进行检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 研究组、对比组患者的诊断结果
研究组33例急腹症患者经腹部超声联合阴道超声检查后,诊出率为93.9%,误诊率为6.1%,附件包块检出率为84.8%。对比组32例急腹症患者经腹部超声检查后,诊出率为84.4%,误诊率为15.6%,附件包块检出率为78.1%。数据统计结果显示研究组患者的诊断结果明显优于对比组患者。研究数据见表1所示。
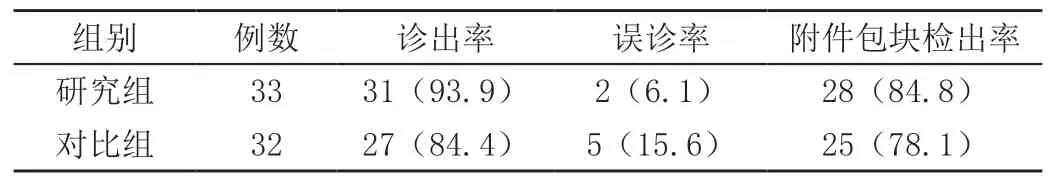
表1 研究组、对比组患者的诊断结果[n(%)]
2.2 研究组、对比组患者的满意度评分
根据判定标准进行数据统计,研究组33例急腹症患者经腹部超声联合阴道超声检查后患者满意度评分为(93.25±3.48)分。对比组32例急腹症患者经腹部超声检查后患者满意度评分为(85.17±3.63)分。结果显示研究组患者的满意度评分明显高于对比组患者,两组之间的差异具有统计学意义(P<0.05),研究数据见表2所示。
表2 研究组、对比组患者的满意度评分(±s)

表2 研究组、对比组患者的满意度评分(±s)
组别 例数 护理满意度评分研究组 33 93.25±3.48对比组 32 85.17±3.63 t 9.1621 P 0.0000
3 讨论
随着社会经济的不断进步与发展,人民生活水平不断提高,医疗水平技术也在不断发展。然而近年来妇产科疾病发生率呈直线上升,很多女性妇科疾病越来越常见。其中,妇科急腹症的发病概率很大,妇产科急腹症算是妇科疾病中最为常见的病症。妇产科急腹症属于急性病症,是指因妇产科疾病引起的剧烈腹痛,或者原有的腹痛加剧。包含的类型非常多样,比如异位妊娠、黄体破裂、流产、胎盘植入、胎盘早剥等等。严重者还会出现输卵管破裂,导致大出血情况的发生,会给患者带来严重的生命威胁。由此可见妇产科急腹症发病机制有着较强的复杂性,该病症有着发病急、进展快的临床特点。所以对于妇产科急腹症患者来说,及时准确的临床诊断非常重要,能够保障患者的生命安全[4]。
目前,临床中对于妇产科急腹症的诊断,主要以超声检查为主。随着医疗设备的发展,彩色多普勒超声替代了常规超声,能够更清晰直观地检测妇产科急腹症患者的情况,有着便捷、无创的优势。超声检查有阴道超声与腹部超声两种方式,两种检查方式均存在一定的优势和局限性。行腹部超声诊断前,患者需要先充盈膀胱,这对于患者来说,有效控制充盈程度存在一定难度,再加上患者腹部脂肪层相对较厚,因此,诊断结果会因为这些因素受到不利影响。阴道超声诊断患者不需要充盈膀胱,并且图像会更清晰一些,诊断分辨率较高,气体、肠管以及肥胖等因素均不会对诊断结果产生影响。腹部超声检查能够将盆腔、卵巢以及子宫的情况清晰地显示出来,扫查范围比较广泛,但是对于不典型的附件包块,这种检查方式容易发生漏诊的问题,增加临床风险[5]。阴道超声检查能够对盆腔、子宫、附件等情况进行扫查,但视野有一定限制,所以总体来看,经腹部超声检查的检查范围相对较大,但是在微小病灶的检查上容易出现漏诊的情况。而阴道超声有着超强的分辨率,能够检查到细微的情况,但是其视野偏小。所以在临床中,将这两种方式联合使用,能够达到取长补短的作用,提高诊断的准确率,并且安全性更高,便捷性更强,能够快速诊断出病症所在。在妇产科急腹症早期诊断中,腹部超声与阴道超声联合诊断的方法更具有安全性,有利于提高诊断的准确性,联合诊断不仅支持重复操作,而且经济性能较好,能够有效减轻患者的经济负担。联合诊断能够有效降低漏诊及误诊等情况的发生,确保诊断结果的有效性,对于妇产科急腹症患者的临床检测有着重要意义。
在本次研究中,研究组33例急腹症患者经腹部超声联合阴道超声检查后,诊出率为93.9%,误诊率为6.1%,附件包块检出率为84.8%,满意度评分为(93.25±3.48)分。对比组32例急腹症患者经腹部超声检查后,诊出率为84.4%,误诊率为15.6%,附件包块检出率为78.1%,满意度评分为(85.17±3.63)分。结果显示研究组患者的诊断情况以及满意度评分均优于对比组患者,由此可见,与单一使用腹部超声检查相比,经腹部超声联合阴道超声检查更能提高妇产科急腹症患者的诊断准确率,与病理检查符合率相对较高,患者的满意度非常高,值得进一步临床推广应用。

