自制开窗式透明通道内镜下腕横韧带松解术治疗腕管综合征
谢建华,叶国泰,陈德辉,刘海华,柴香林,王生钰,张克录,戴鹏祥,幸世民
(东莞市横沥人民医院 手外科,广东 东莞 523460)
腕管综合征是正中神经在腕管内受到卡压而产生正中神经支配区域感觉和运动障碍的综合征。每10万人中约99人发病,在特殊职业人群中发病率更高[1],如频繁使用双手的工作者如音乐家、教师、编辑等。多见于30~60岁女性,女性发病为男性的5~6倍,双侧发病者占1/3~1/2,也见于怀孕妇女、风湿性关节炎患者、糖尿病、高血压和甲状腺功能减退症患者。手术疗法有常规的开放式腕横韧带切开正中神经松解术和内镜下腕管松解术。后者的术式大致可分两大类:一是以Okutsu(奥津)为代表的单切口法;二是以Chow为代表的双切口法。传统的Chow法使用金属半开放外套管,其在腕管松解过程中视野容易受限。刘恒等[2]报道采用透明外导管建立手术通道行Chow法内镜治疗腕管综合征,能更好地观察腕横韧带及腕管内容物,但是其开槽式透明外导管管径太粗,其内径8.0 mm、外径9.0 mm,易对腕管内正中神经造成进一步挤压加重神经损伤,而且开槽式透明外导管因受到未松解腕管的挤压,开的手术槽也会靠拢变得狭窄,钩刀在槽内来回操作较为不便,钩刀极易钩到槽壁,甚至产生塑料碎片。我院2018年1月-2020年7月采用自制开窗式透明通道内镜下行腕横韧带松解术治疗非继发性腕管综合征15例(18侧),用于建立透明通道的内管较细,其内径4.0 mm、外径5.0 mm,减轻了术中对正中神经的挤压,术中可通过透明通道直视腕横韧带及腕管内容组织,直钩刀的角度及深度便于控制,操作简单,安全有效,取得了良好的效果。
1 资料与方法
1.1 一般资料
本组15例18侧腕,男3例,女12例;年龄30~56岁,平均45岁。右腕9例,左腕3例,双腕3例,其中5例(5侧)大鱼际肌中度萎缩。入选标准:⑴特发性腕管综合征;⑵保守治疗无效;⑶排除腕部外伤、腕管内占位性病变;⑷腕管轴位X线检查无骨性异常或关节畸形。所有患者均有典型的腕管综合征症状、体征及肌电图显示正中神经感觉传导速度减慢、潜伏期延长或消失,或同时存在拇短展肌病理波形。腕部超声检查提示腕横韧带段正中神经卡压变细。
1.2 手术方法
单侧手术行臂丛神经阻滞麻醉,双侧手术行气管插管全麻,上臂根部绑缚气压止血带,常规术野消毒、铺单。于腕横纹掌长肌腱尺侧处作长约8.0 mm横行小切口,仅切开皮肤全层,钝性分离皮下脂肪,显露深筋膜,在深筋膜上开一横行小孔,为了防止钩刀伤及皮肤,用3/0线缝合切口远侧深筋膜及皮肤一起向上牵拉,通过深筋膜小孔可见指浅屈肌腱滑膜,选择膝关节镜器械中长约20.0 cm、直径4.0 mm的圆头金属内芯,从深筋膜小孔轻轻地插入圆头金属内芯,同时腕关节极度背伸,金属内芯向手掌推进,通过腕管后到达中环指指蹼中线延长线与大鱼际线相交偏尺侧0.5 cm处的区域,并将掌腱膜及皮肤顶起;此时皮下可触及金属内芯圆头,在顶起的皮肤上作长约1.0 cm纵行切口,切开皮肤后钝性分离皮下组织及掌腱膜,显露圆头金属内芯,并向金属内芯圆头的远端及近端钝性分离,确保掌浅弓不在金属内芯圆头的上方,引出金属内芯;取一条透明的一次性吸引连接管,去除外管,保留外径为5.0 mm、内径为4.0 mm的透明内管,剪取16.0 cm长透明内管备用,用尖刀在透明内管中间8.0 cm处切开一个底边为1.0 mm、腰为2.0 mm的等腰三角形窗口,窗口的顶角和底边各朝向一侧管口,用生理盐水冲洗干净管内碎屑,完成开窗式透明通道的制作;将开窗式透明通道窗口底边一侧的管口套入手掌切口处圆头金属内芯,顺着金属内芯将透明内管从腕横纹切口处引出,拔出圆头金属内芯,在腕管内建立透明通道,安装好4.0 mm膝关节镜镜头,从腕横纹处通道口置入关节镜镜头,镜头置入至距离通道窗口约5.0 mm处时,助手保持极度腕背伸位,术者一手同时固定镜头与透明通道一端,另一手握住透明通道手掌侧另一端,双手同步向手掌侧滑行,此时可以通过三角形窗口及透明管壁观察上方的腕横韧带及周边屈肌腱、正中神经,确定通道在腕管内后再将通道窗口退至腕部切口处,并保持窗口朝上偏尺侧约10°,从手掌侧通道置入膝关节镜器械中的直钩刀并从窗口伸出约1.0 mm,直钩刀置于窗口顶角处,与镜头保持约5.0 mm距离,防止损坏镜头,助手继续保持极度腕背伸位并向上提拉腕横纹处切口缝线防止皮肤被直钩刀割伤,术者一手握住直钩刀与通道一端,另一手握住镜头与通道另一端,双手同步向手掌侧滑行,直视下用直钩刀切断腕横韧带,如果一次没有切断腕横韧带,可以重复操作一次,直至观察到腕横韧带完全切断并向两侧分离;一般操作2~3次即可,可见脂肪颗粒突入通道窗口,同时可感觉到通道在腕管内滑行阻力明显减小;拔出通道后,腕关节水平放置,可用镜头从腕部切口处置入已松解的腕管内观察正中神经的情况,手掌侧小切口内检查并松解屈肌支持带的远端纤维,确保正中神经得到完全的松解;腕管内注入透明质酸防粘连液,用5/0线缝合腕部及手掌小切口,加压包扎,松止血带见各指血运好,术毕。
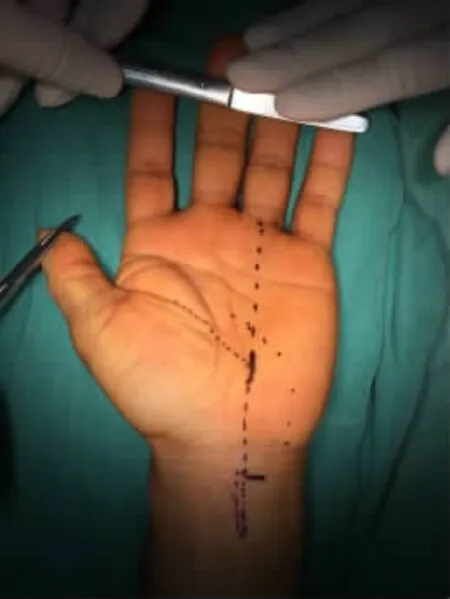
图1 术前设计手术入路

图2 术前设计手术通道
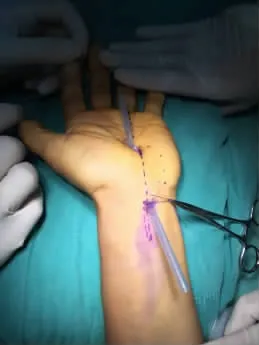
图3 术中建立手术通道
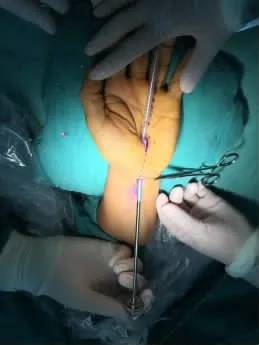
图4 镜下观察腕横韧带

图5 镜下切断腕横韧带

图6 术后一个月外观
1.3 术后处理
术后予口服甲钴胺片营养神经,抬高患肢,无需外固定,行患手各指屈伸功能训练,术后两周拆线。
2 结果
术后15例(18侧)腕管综合征手术切口均一期愈合,无感染、血肿现象及正中神经返支及掌皮支神经损伤等并发症;自觉夜醒现象及手指麻木感于术后第1天均有很大程度的缓解或消失。随访3~6个月,14例(17侧)手指感觉完全恢复;1例仅中指末节指腹感觉麻木,但较术前明显减轻;5例(5侧)大鱼际肌中度萎缩患者,肌萎缩程度明显改善,拇指对掌功能已恢复正常。
3 讨论
3.1 腕管解剖特点及病理变化
腕管是腕掌侧一个骨纤维性管道,桡侧为舟状骨及大多角骨,尺侧为豌豆骨及钩骨,背侧为月骨、头状骨、小多角骨及覆盖其上的韧带,掌侧为腕横韧带。腕横韧带(屈肌支持带):宽约2.6cm,长约2.2cm,厚约1.9 mm;腕管内有指浅、指深屈肌腱,拇长屈肌腱及其腱鞘和正中神经通过,各结构间充填有结缔组织[3]。正中神经在桡侧腕屈肌腱与掌长肌腱之间的深面发出掌皮支,掌皮支穿前臂筋膜经屈肌支持带浅面进入手掌,正中神经鱼际返支在屈肌支持带的远侧0.5 cm处,由正中神经外侧股的桡侧发出,干长1.0 cm,再分为2个肌支进入鱼际肌。因为腕管是一个骨纤维性管道,容积相对恒定,当各种原因出现腕管内容组织体积增大时,则腕管内压力增大,造成正中神经受到卡压,受压处正中神经血液循环不良变细,而正中神经近端出现水肿增粗横截面积增大,豌豆骨平面即腕管入口处正中神经截面积增大是腕管综合征最具特征的形态学变化[4]。俞淼等[5]应用剪切波弹性成像技术对腕管综合征患者正中神经在腕管不同部位的硬度进行测量,发现不同部位正中神经的硬度是不均匀的。
3.2 该术式的注意事项及优缺点
在大鱼际肌和小鱼际肌筋膜之间还有一纤维束可压迫正中神经,即屈肌支持带的远端纤维又称鱼际肌间膜,只有彻底切除屈肌支持带的远端纤维才能避免腕管综合征内镜手术后的复发。孙贵新等[6]也认为对于滨田Ⅱ、Ⅲ级的腕管综合征患者,内镜下手术时必须切断屈肌支持带的远端纤维才能获得良好疗效。术中可以通过手掌小切口向远端探查确保卡压神经的鱼际肌间膜得到松解,并避免伤及正中神经鱼际返支[7]。
在腕管内紧贴掌侧腕横韧带建立透明通道是手术成功的关键,术中圆头金属内芯从腕横纹处切口插入腕管时,保持金属内芯头端紧贴腕管掌侧腕横韧带并向远端滑行,才可防止伤及掌浅弓,因腕横韧带厚实坚韧且圆头金属内芯体积小,在腕管滑行过程中阻力极小且在腕横韧带段皮下无法触及金属内芯头端,出腕管时在手掌皮下方可触及金属内芯头端;但是如果滑行阻力很大,且在腕横韧带段皮下可触及金属内芯头端,说明金属内芯位于皮下腕管外没有进入腕管,无法建立手术通道。
自制开窗式透明通道时,取一条透明的一次性吸引连接管,一次性吸引连接管由外管和内管组成,外管内径8.0 mm、外径9.0 mm,内管内径4.0 mm、外径5.0 mm,手术去除较粗外管,只采用较细的内管用于制作透明通道。剪取16.0 cm长透明内管,用尖刀在透明内管中间8.0 cm处切开一个底边为1.0 mm、腰为2.0 mm的等腰三角形窗口,窗口的顶角和底边各朝向一侧管口,窗口的顶角用于固定钩刀并保持向尺侧偏10°的角度,防止伤及正中神经掌皮支。
本方法是利用透明通道、直钩刀、关节内镜同步来回滑行时在直视下将腕横韧带切断松解,无需过多的内镜下操作,方法简便,安全有效,手术切口小,创伤小;用于自制开窗式透明通道的一次性吸引连接管是各级医院常备的一次性使用低值耗材,成本约每条2元,且无需收费,减少医疗成本及患者经济负担;内镜可选用4.0 mm膝关节镜或2.4 mm腕关节镜,因开展腕关节镜手术的医院较少,而开展膝关节镜手术的基层医院较多,本方法适合有关节镜设备的基层医院开展。

