不同手术方式对基底节区脑出血疗效对比研究
李新锋
安阳县人民医院神经外科,河南安阳 455133
高血压脑出血约占脑出血的30%,该病的病死率及致残率均居各种卒中类型首位,而高血压脑出血中有2/3患者出血部位为基底节区,多以大脑中动脉的豆纹动脉管壁内弹力纤维断裂或局部粟粒状微型动脉瘤破裂所致[1]。对于基底节区脑出血治疗的关键在与减轻血肿对脑组织的影响,过去有研究尝试以大骨瓣开颅术对患者进行治疗,但该术式创伤大、并发症发生率较高[2]。随着显微外科技术的发展,使过去直视下清除血肿又基本不加重脑组织损伤成为可能[3]。目前临床上对基底节区脑出血常用的微创方法有近外侧裂入路显微手术及经颞叶微创穿刺引流术,但对于两种治疗方式的对比方面研究较少,因此本研究旨在通过对比两种术式对基底节区脑出血患者疗效,以期为此类患者术式选择提供参考依据。
1 资料与方法
1.1 一般资料
选择2017年2月—2019年1月在安阳县人民医院接受治疗的基底节区脑出血患者78例进行回顾性分析。纳入标准:(1)经影像学检查确诊为基底节区脑出血且有明确的高血压病史;(2)多田公式计算出血量30~60 ml;(3)GCS评分在5分及以上;(4)符合相关手术指征;(5)患者已获知情同意。排除标准:(1)合并脑室、脑干出血者;(2)出现脑疝,双侧瞳孔散大,去脑强直者;(3)因动脉瘤、动脉畸形、脑外伤等原因所致脑出血者;(4)病历资料不全者。根据患者接受手术方式的不同将其分为两组,对照组39例,行钻孔微创穿刺引流术;观察组39例,行小骨窗开颅显微镜下手术。其中对照组男24例,女15例;年龄53~74岁,平均年龄(64.02±5.38)岁;GCS评分6~15分,平均(8.94±2.07)分;出血量32~58 ml,平均(41.92±5.06)ml。观察组男22例,女17例;年龄51~75岁,平均年龄(63.51±5.70)岁;GCS评分5~14分,平均(9.16±2.11)分;出血量31~58 ml,平均(40.84±5.59)ml。
1.2 方法
两组患者均由同一组医护人员进行手术,对照组行钻孔微创穿刺引流术:术前根据CT检查血肿面积最大层以三维定位,确定血肿中心头颅表面位置。避开脑皮层重要功能区的颞部穿刺点选择短路径进行穿刺。在局麻对颅骨钻1~1.5 cm的小孔,对脑表面血管进行电灼,穿刺至血肿中心后对血液进行抽吸,抽吸完成后以生理盐水冲洗至液体变淡。在血肿腔置入引流管,注入2~4万U尿激酶闭管2~4 h后引流,每日1~2次。复查CT,根据CT结果及引流液颜色判断血肿清除完成后拔除引流管。观察组行小骨窗开颅显微手术,患者已气管插管全麻,取仰卧测头位。经翼点小骨窗开颅,在颞部作长约4~5 cm的半弧形切口,先以颅钻开孔后以咬骨钳将骨孔扩大至3 cm×2.5 cm,以“十”字型切开硬脑膜,显露外侧裂中后部,在显微镜下将外侧裂分开至岛叶表面,见局部岛叶隆起,表面黄或蓝黑色,穿刺血肿成功后,沿穿刺道分开1~2 cm岛叶,牵开岛叶进入血肿,将血凝块清除,对出血血管及血肿壁清理后以生理盐水冲洗至清亮,留置引流管,常规引流。两组围手术期均常规进行脱水、降颅压、维持水电解质平衡、抗感染、预防胃肠单并发症等治疗。
1.3 评价指标
对比两组患者手术一般情况、血肿清除率、意识状态、神经功能、预后情况。(1)手术一般情况包括手术时间及术中出血量;(2)血肿清除率:术后48 h对患者进行CT复查,血肿与术前对比下降80%以上为基本清除,血肿减少50%~80%为有效清除,血肿减少50%以下为无效清除;(3)意识状态术前及术后3 d采用GCS评分进行测评,该表主要包括睁眼、语言及运动3个维度,总表得分15分,得分越高意识状态越好;(4)神经功能术前及术后3 d采用NIHSS评分进行测评,该表共包括11个项目,总表得分42分,得分越高神经功能缺损越严重;(5)预后情况:术后6个月采用巴氏指数(BI)对患者进行测评,该指数包括10项日常生活基本活动,总表得分100分,得分越高功能越好,预后越佳。
1.4 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计数资料以例数和百分比(%)表示,采用χ2检验,计量资料均数±标准差(±s)表示,采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术一般情况对比
两组患者手术时间、术中出血量对比差异无统计学意义(P>0.05),见表1。
表1 两组手术一般情况对比(±s)

表1 两组手术一般情况对比(±s)
组别对照组(n=39)观察组(n=39)tP手术时间(h)94.28±10.73 96.18±11.02-0.771 0.442术中出血量(ml)84.02±10.77 85.74±11.06-0.696 0.489
2.2 两组血肿清除率对比
观察组总清除率为97.44%,明显高于对照组的84.62%(χ2=3.924,P<0.05)。
2.3 两组意识状态、神经功能、预后情况对比
术后两组患者GCS及BI得分均明显升高,但观察组升高幅度更大,NIHSS得分均明显下降,但观察组下降更明显(P<0.05),见表2。
表2 两组意识状态、神经功能、预后情况对比(±s)
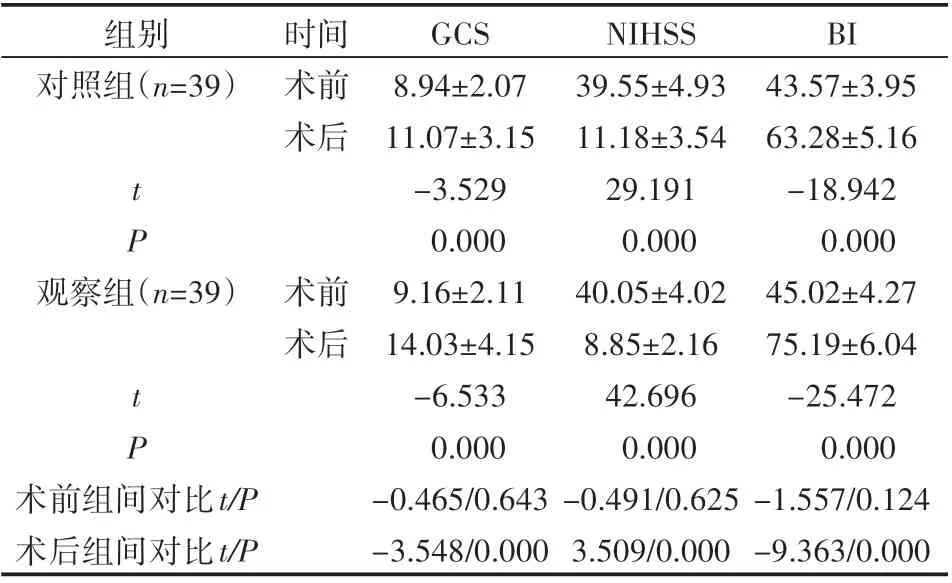
表2 两组意识状态、神经功能、预后情况对比(±s)
组别对照组(n=39)tP观察组(n=39)tP术前组间对比t/P术后组间对比t/P时间术前术后术前术后GCS 8.94±2.07 11.07±3.15-3.529 0.000 9.16±2.11 14.03±4.15-6.533 0.000-0.465/0.643-3.548/0.000 NIHSS 39.55±4.93 11.18±3.54 29.191 0.000 40.05±4.02 8.85±2.16 42.696 0.000-0.491/0.625 3.509/0.000 BI 43.57±3.95 63.28±5.16-18.942 0.000 45.02±4.27 75.19±6.04-25.472 0.000-1.557/0.124-9.363/0.000
3 讨论
基底节区出血为高血压脑出血的好发部位,该病的病例改变主要有以下两方面[4]:(1)血肿急剧膨胀所引起的脑疝及血肿形成过程对脑组织压迫而导致局部微血管痉挛、梗阻。(2)血肿分解产物产生大量的有害物质而引起血肿周围组织水肿、变性、出血、坏死。目前内科保守治疗效果普遍较差,对于有条件实施手术的患者应尽早选择合理的手术方式进行治疗,以阻断脑出血后出现的一系列病理变化,改善患者预后。
对于基底节区脑出血患者手术治疗关键在于迅速清除血肿以降低颅内压,减少血肿占位及有害物质分泌所引起的一系列病理改变。目前,以小骨窗开颅显微镜下手术及钻孔微创穿刺引流术较为常用。本研究结果显示,两组患者手术时间、术中出血量对比差异无统计学意义,提示两种术式操作难度相当,对患者创伤方面差异较小,可能两种术式均为微创手术,术中对患者的创伤较小,均可有效控制出血量。进一步对两组血肿清除率、意识状况、神经功能及预后情况对比结果显示,观察组总清除率明显高于对照组。术后两组患者GCS及BI得分均明显升高,但观察组升高幅度更大,NIHSS得分均明显下降,但观察组下降更明显。提示小骨窗开颅显微镜下手术效果较佳,可能与以下几方面因素有有关[5]:(1)显微镜下手术与穿刺引流相比视野更清晰,可有效避免微创引流术无法直视病灶的弊端,可进一步减少手术的创伤,而减少对患者神经功能的影响;(2)显微手术过程中对侧裂池进行开放,可释放部分脑脊液达到降低颅内压的作用,同时本研究选择的侧裂入路为脑正常间隙,避开了重要功能区进行操作,有效保护脑部功能,使患者预后得以保障;(3)显微镜下手术可准确把握血肿与脑卒中的边界,清晰直视出血点,止血更准确,效果更佳,对于血肿的清除更彻底。虽然显微镜下手术有上述众多的优点,但仍有以下几方面的不足[6]:(1)难以达到一次性血肿清除降压效果;(2)术中可能损伤正常脑卒中或穿破血肿壁而引发新的出血;(3)术后需持续注入纤溶药物,可能诱发局部出血及颅内感染。
综上所述,小骨窗开颅显微镜下手术与钻孔微创穿刺引流术治疗基底节区脑出血手术时间、术中出血量,但小骨窗开颅显微镜下手术在改善血肿清除率、意识状态、神经功能、预后情况方面效果更佳。

