胸腔闭式引流联合2HRZS方案治疗结核性胸腔积液的疗效观察
郑衍洪,马炳太,黄厚沐,陈少蓬,肖辉海(广东省汕头市潮阳区大峰医院胸外科,广东汕头 515154)
胸腔积液是一种临床常见的胸腔膜病理性液体聚集的症候,根据发生机制可分为漏出性和渗出性两类,其发生受多种因素的影响,如毛细血管静水压增加、毛细血管胶体渗透压降低等所致漏出性胸腔积液;胸膜淋巴回流障碍、胸腔或肺感染等所致渗出性胸腔积液[1]。结核性胸腔积液是临床的常见类型,主要由结核杆菌或自溶产物进入超敏感机体,导致胸膜腔呈炎性应激状态,胸腔积液逐渐增加,患者出现发热、乏力等结核中毒症状或反射性干咳、胸闷、呼吸困难等积液刺激症状[2]。目前对胸腔闭式引流的研究较多[3‑4],通常联合常规抗结核药物治疗。本研究采用胸腔闭式引流联合标准化抗结核化疗(2HRZS)方案治疗结核性胸腔积液患者,取得了较好的效果,现将结果报道如下。
1 资料和方法
1.1 病例与分组
选取我院2014 年10 月-2019 年10 月收治的结核性胸腔积液患者100 例,随机分为对照组和观察组,每组50 例。对照组男27 例,女23 例,年龄25~58岁,平均(40.9±2.6)岁,身体质量指数(BMI)20.3~29.5 kg/m2,平均(24.1±0.7)kg/m2,中等量(500~1 500 mL)胸腔积液患者47 例,大量(>1 500 mL)胸腔积液患者3例。观察组男28例,女22例,年龄22~59岁,平均(39.3±2.5)岁,BMI 指 数20.8~29.6 kg/m2,平 均(24.4±0.7)kg/m2,中等量胸腔积液48 例,大量胸腔积液2 例。两组患者的性别、年龄、BMI 等基线资料比较差异无统计学意义(P>0.05)。纳入标准:(1)所有患者均符合《肺结核诊断和治疗指南》[5]相关诊断标准,确诊为结核性胸腔积液;(2)本次研究内容均已告知患者和家属,经同意并签订知情同意书。排除标准:(1)合并语言障碍、意识障碍及依从性较差等不能配合治疗者;(2)合并恶性肿瘤病变者;(3)合并严重免疫系统、内分泌系统疾病者;(4)包裹性胸腔积液、胸膜广泛肥厚者。本研究经我院医学伦理委员会批准。
1.2 方法
胸腔闭式引流操作方法参照文献[6]。对照组患者采用胸腔闭式引流联合异烟肼、利福平方案治疗:异烟肼片(沈阳红旗制药有限公司,国药准字H21022350,规格0.1 g),口服0.1 g/次,早、中、晚各1 次;利福平胶囊(广东华南药业集团有限公司,国药准字H44020771,规格0.15 g),口服0.3 g/次,早、晚各1 次。观察组患者采用胸腔闭式引流联合2HRZS 方案治疗:异烟肼、利福平的用法同对照组;吡嗪酰胺片(常州制药厂有限公司,国药准字H32023303,规格0.25 g),口服0.25 g/次,早、中、晚各1 次;盐酸乙胺丁醇片(杭州民生药业有限公司,国药准字H33021602,规格0.25 g),口服0.25 g/次,早、中、晚各1次。
1.3 观察指标
1.3.1 临床指标 对比两组患者的胸膜厚度、拔除胸腔引流管时间、症状改善时间、粘连发生率。
1.3.2 炎性因子水平 抽取患者治疗前及治疗后8周清晨空腹静脉血4 mL,离心处理后取上清液,采用酶联免疫吸附法测定IL‑2、IL‑6、IL‑17、IL‑23、IFN‑γ和TNF‑α水平。
1.3.3 T 淋巴细胞水平 抽取患者治疗前及治疗后8周清晨空腹静脉血4 mL,使用细胞分析仪测定CD3+、CD4+、CD8+、CD4+/CD8+水平。
1.4 统计学处理
采用SPSS 23.0统计分析软件分析数据。计量资料以表示,采用t检验;计数资料以例数(%)表示,采用(校正)χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组临床指标的比较
观察组患者的胸膜厚度、拔除胸腔引流管时间、症状改善时间等疗效指标均优于对照组(P<0.01);两组患者的粘连发生率比较差异无统计学意义(P>0.05)。见表1。
2.2 两组患者炎性因子水平的比较
治 疗 前 两 组IL‑2、IL‑6、IL‑17、IL‑23、IFN‑γ 和TNF‑α 水平差异无统计学意义(P>0.05);治疗后两组上述指标均有所改善,且观察组改善更显著(P<0.01)。见表2。
表2 两组患者治疗前后炎性因子水平的比较 (,ng/L,n=50)
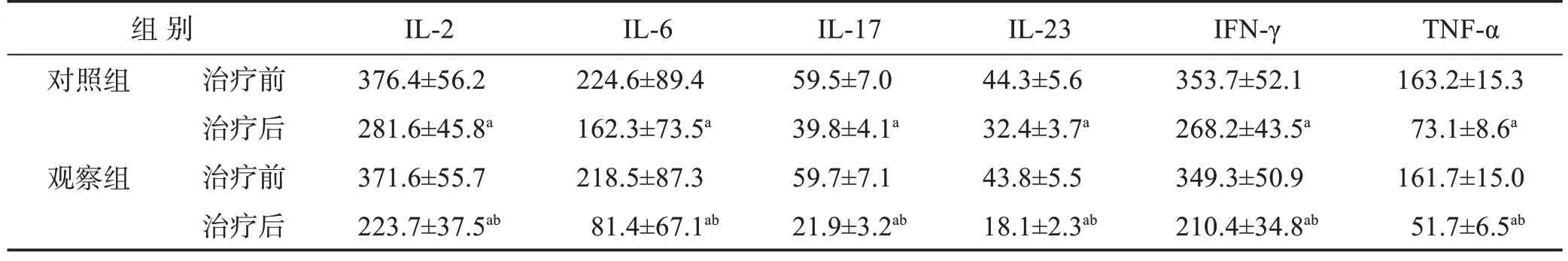
表2 两组患者治疗前后炎性因子水平的比较 (,ng/L,n=50)
与同组治疗前比较:aP<0.01;与对照组治疗后比较:bP<0.01
2.3 两组免疫功能指标的比较
治疗前两组CD3+、CD4+、CD8+、CD4+/CD8+水平差异无统计学意义(P>0.05);治疗后两组指标均有改善,且观察组改善更显著(P<0.01)。见表3。
表3 两组患者免疫功能指标的比较 (,ng/L,n=50)
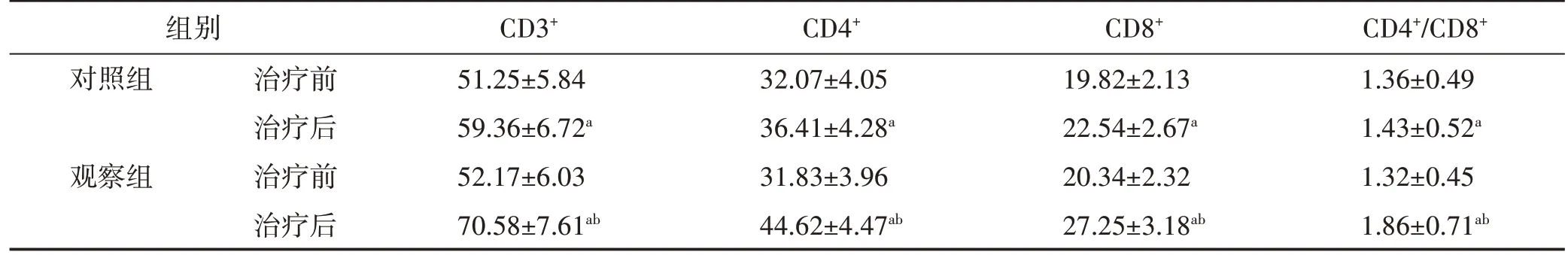
表3 两组患者免疫功能指标的比较 (,ng/L,n=50)
与同组治疗前比较:aP<0.01;与对照组治疗后比较:bP<0.01
3 讨论
结核杆菌所致的结核性疾病是一种强烈传染性的慢性消耗性疾病,不受年龄、种族、性别等因素影响,可入侵机体多脏器和系统。结核性胸腔积液是临床常见的肺外结核疾病,可导致患者出现咳嗽、胸痛、气促等症状,随着积液量的增加,甚至可致呼吸困难、紫绀等,严重影响患者的生活、工作及生命健康[7‑9]。
目前临床治疗常用抗结核药物、糖皮质激素、胸腔穿刺等。胸腔穿刺治疗通常适用于诊断或少量积液患者;抗结核药物治疗具有一定的抗结核效果,但该方案不能达到快速、有效缓解积液量的目的;糖皮质激素虽然可减轻机体炎性应激反应,具有加速胸腔积液吸收、改善毒性症状的效果,但存在不良反应较多、结核播散等风险[10‑11]。因此,探索更好的治疗方案成为从业人员的主要研究方向。胸腔闭式引流是近年来广泛应用于胸外科的治疗手段,对气胸、胸腔积气、胸腔积液等均有较好的改善效果,但抗结核效果并不理想,因此胸腔闭式引流应联合强化抗结核治疗方案,以达到理想的治疗效果[12]。2HRZS抗结核化疗方案是一种治疗结核性疾病的重要手段,具有强杀菌、防耐药等优点,同时可有效提高病菌清除率及降低复发率,适用于大多数结核性疾病患者[13‑14]。本研究结果显示,观察组患者的胸膜厚度、拔除胸腔引流管时间、症状改善时间等疗效指标均优于对照组(P<0.01)。胸腔闭式引流联合2HRZS方案可有效提高胸腔剩余积液的吸收速度,达到缩短引流管留置时间及症状改善时间的效果,同时具有降低胸膜增厚发生黏连的风险,促进肺复张[15‑16]。
有研究认为,结核杆菌入侵机体后引发变态性反应,从而激活T 淋巴细胞介导,释放多种炎性细胞因子,导致患者免疫功能下降及Th1/Th2 失衡等结果[17‑18]。本研究结果显示,治疗后观察组患者的CD3+、CD4+、CD8+、CD4+/CD8+水平均高于对照组,各项炎性因子水平则低于对照组(P<0.01)。CD3+细胞在免疫系统中发挥重要的调节作用,对机体免疫功能有直接影响;CD4+在淋巴细胞因子作用下具有转化Th1、Th2 辅助细胞的效果;CD8+是一种分化抗原,辅助T 细胞抗原受体识别抗原并转导活化信号的作用,同时具备特异性杀伤靶细胞的效果;CD4+和CD8+具有相互制约作用,而机体免疫细胞自我稳定平衡状态对该指标水平有较高的依赖性[19]。IL‑2、IL‑6 因子具有趋化病灶白细胞活化的作用,刺激机体释放溶解酶、细胞浸润、内环境紊乱等,进而增加IL‑2和IL‑6水平,形成恶性循环。IL‑17 是一种巨噬细胞激活后产生的炎性因子,可激活中性粒细胞聚集病灶部位,参与炎性应激及免疫应答过程,导致其系统失衡,加速病灶部位炎症进展。IL‑23由巨噬细胞激活及树突状细胞产生,具有促进多种炎性因子释放的作用,从而加重炎性反应。有研究指出,IL‑2 可诱导T 细胞分化,激活巨噬细胞参与免疫应答的效果,同时释放IFN‑γ 和TNF‑α,并占据机体免疫应答中心[20],因此IFN‑γ 和TNF‑α 也是观察病情变 化 的重要指标。2HRZS 治疗方案可促进Th2 转化Th1,平衡Th1/Th2,加之胸腔闭式引流快速控制机体变态性反应及缓解炎性应激状态,可促进免疫功能恢复,达到促进患者康复及改善预后的效果[21]。
综上所述,胸腔闭式引流联合2HRZS 方案治疗结核性胸腔积液疗效确切,可改善机体炎性应激状态及免疫功能。

