强化吞咽训练对脑卒中后睡眠呼吸暂停合并吞咽障碍患者的疗效
莫丹,孙莉
睡眠呼吸暂停低通气综合征(obstructive sleep apnea,OSA)和吞咽障碍是发病率较高的2种脑卒中并发症。脑卒中后并发OSA的发病率高达50%[1],且OSA患者易合并高血压、认知障碍,甚至出现睡眠中猝死[2],严重影响康复进程及预后。目前推荐的治疗OSA的唯一方法是持续正压通气[3,4],但脑卒中患者对此治疗的依从性较差。上气道的咽腔部分是呼吸和吞咽功能的共同通道。脑卒中后OSA与吞咽障碍的相关性高[5,6]。理论上,上气道肌肉结构的改变会影响患者的吞咽和呼吸功能,但目前通过吞咽干预来改善脑卒中患者OSA症状的报道不多。本研究将观察强化吞咽训练是否可改善脑卒中后OSA患者的症状及吞咽障碍,为脑卒中后OSA的治疗提供新的康复思路。
1 资料与方法
1.1 一般资料
选取2019年3月至2020年5月在我科住院的脑卒中后OSA合并吞咽障碍患者60例。均由专科康复医师行洼田饮水试验、功能性经口摄食量表(functional oral intake scale,FOIS)评估、视频透视吞咽检查(video fluoroscopic swallowing study,VFSS)及睡眠中心专业医师行多导睡眠监测(polysomnography,PSG)检查,确诊为脑卒中后OSA合并吞咽障碍者。本研究通过长江航运总医院伦理审查。
入组标准:①首次卒中,且病程≤3个月,年龄18~80岁;②均符合1995年第四届全国脑血管会议脑血管病的诊断标准,且经CT或MRI证实;③无严重认知功能障碍及言语障碍,可配合完成相关检查;④在发病前无OSA病史及吞咽障碍;⑤签署知情同意书。
排除标准:①颜面部、口咽部、颈部结构异常者;②脑卒中进展期、病情不稳定者;③有严重心、肝、肺等内科疾病者;④既往严重睡眠障碍或有持续正压通气治疗者;⑤既往有颅内占位、感染等其他神经系统疾病。
采用数字表法将60例患者随机分为对照组及强化组,各30例。2组患者的一般资料差异无统计学意义(均P>0.05),具有可比性,见表1。
表1 2组患者临床资料比较[例或(±s)]

表1 2组患者临床资料比较[例或(±s)]
?
1.2 方法
1.2.1 治疗方法 2组均进行常规吞咽康复[7],强化组在此基础上接受强化吞咽训练,包括强化吞咽肌群训练、神经肌肉电刺激治疗、呼吸训练与发声训练。
1.2.2 强化吞咽肌群训练 针对上气道扩张肌的肌群(颏舌肌、茎突舌肌、咽缩肌、腭帆提肌、腭帆张肌、腭咽肌等)进行强化训练,20 min/次,2次/d(治疗师指导后患者自行练习),5 d/周,连续4周。具体训练方法:①舌前伸及后缩运动:舌用力前伸再用力后缩,每个动作维持5 s;②舌口腔内上抬:张大口腔,舌尖尽力上抬触及硬腭,每次上抬保持5 s;③舌口腔内主动转运练习:保持唇闭合,口腔内移动舌体,从左至右扫过所有齿面,再从右至左返回;④Sharker训练:平卧床面上,向上抬起头颅(双肩不可抬离床面),尽力使双眼盯住脚尖,保持1 min。
1.2.3 神经肌肉电刺激治疗 主要辅助强化吞咽肌群力量,帮助喉抬升,提高吞咽启动的速度。仪器采用美国VitalStim电刺激治疗仪;参数:双向方波,波宽700 ms,输出强度0~15 mA;沿喉部正中线垂直排列所有电极,第1电极置于舌骨上方,第2电极紧挨第1电极下,置于甲状软骨上切迹上方,第3和第4电极按前2个电极之间的等距离放置,最下方的电极不应放置于环状软骨之下。进行神经肌肉电刺激时让患者做空吞咽动作,逐渐让患者学会配合Marsako吞咽训练,即嘱患者舌稍外伸,用牙齿轻咬舌尖进行用力吞咽,神经肌肉电刺激20 min/次,1次/d,5 d/周,连续4周。
1.2.4 呼吸训练与发声训练 指导患者平缓发“啊”、“一”音,每次发音时间尽量长,配合呼吸,发音时深吸气,休息时缓慢吐气,患者每日自行练习。
1.2.5 常规吞咽康复 ①口腔感觉刺激:用冰棉棒或蘸有柠檬酸的棉棒刺激双侧峡部、软腭、舌根、口咽交界处,诱发吞咽反射,给予吞咽中枢感知刺激,促进吞咽启动。②口唇运动:指导患者做张口-闭唇-裂唇-噘嘴动作。③口腔护理,2次/d,5 d/周,连续4周。④指导摄食训练:安静状态下,患者取坐位或半靠位,根据VFSS评估结果,调制成适合患者的安全有效的食物性质和一口量,位于患者健侧喂食。⑤间歇置管:对于无法经口进食的患者,使用间歇置管,注食完毕后拔出。
1.2.6 评估指标 分别于治疗前、治疗4周后,采用洼田饮水试验[8]、FOIS[9]、渗透-误吸等级量表(penetration aspiration scale,PAS)[10]评估患者吞咽障碍的严重程度。采用PSG评估患者OSA的严重程度,监测OSA指标:包括①睡眠暂停低通气指数(apnea hypopnea index,AHI)[11]:指每小时内睡眠呼吸暂停与低通气的次数之和,表示睡眠呼吸暂停低通气的严重程度;②平均血氧饱和度(MSaO2)。
1.3 统计学处理
采用SPSS 21.0软件处理数据。符合正态分布以及方差齐性的计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料以率表示,组间比较采用χ2检验;相关性分析采用Spearman相关分析;P<0.05为差异有统计学意义。
2 结果
60例患者全部完成治疗及评定,无不良反应。
治疗前,2组的FOIS和PAS评分差异无统计学意义(P>0.05);治疗4周后,2组的FOIS和PAS评分均较治疗前降低(均P<0.05),且强化组低于对照组(均P<0.05),见表2。治疗前,2组的AHI和MSaO2差异无统计学意义(P>0.05);治疗4周后,强化组的AHI低于本组治疗前及对照组(均P<0.05),MSaO2高于本组治疗前及对照组(均P<0.05);对照组的AHI和MSaO2和治疗前差异无统计学意义(均P>0.05),见表3。
表2 2组治疗前、后吞咽功能评分比较(分,±s)

表2 2组治疗前、后吞咽功能评分比较(分,±s)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
?
表3 2组治疗前、后PSG指标比较(±s)
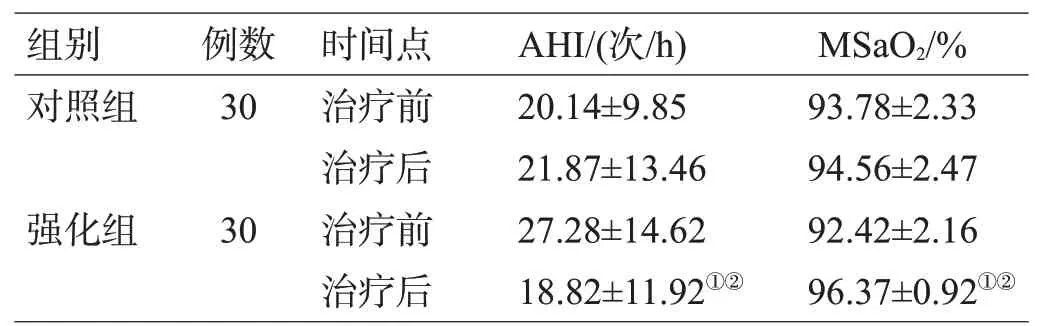
表3 2组治疗前、后PSG指标比较(±s)
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
?
Spearman相关性分析结果显示,PAS评分与AHI值呈正相关性(r=0.462,P<0.05),PAS评分与MSaO2值无明显相关性(r=-0.046,P>0.05)。PAS得分越高,吞咽障碍越严重,AHI值越高,MSaO2值越低,OSA越严重。即吞咽障碍严重程度与OSA严重程度呈正相关,吞咽障碍越严重,OSA越严重。
3 讨论
脑卒中后合并OSA可造成各器官功能受损[12],不利于患者神经功能的康复。Losurdo等[13]发现脑卒中后OSA与吞咽障碍有较高的相关性;张维等报道[14]吞咽困难组患者在急性期呼吸紊乱比例明显升高,以阻塞性事件最为突出。提示脑梗死急性期吞咽障碍的发生及其严重程度与脑梗死后呼吸紊乱的程度和类型相关[15]。本研究中脑卒中患者的PAS得分与AHI呈正相关性,说明吞咽障碍越严重,OSA症状越严重。但PAS与MSaO2无明显相关性,考虑可能因素:AHI主要反应呼吸道气流低通气的情况,和上气道肌肉张力有关,而MSaO2主要反映患者心肺情况,故二者无明显相关性。
脑卒中后OSA及吞咽障碍的同时存在及两者的高相关性,都表明二者可能具有共同的发病机制,可能与卒中后患者口咽部形态学改变相关。维持上气道开放的肌群主要有:腭咽肌、腭帆提肌、上咽缩肌、颏舌肌、茎突舌肌等,即上气道扩张肌[16,17],其功能主要是维持舌、舌骨及软腭的位置,对抗咽腔负压,维持上气道开放。脑卒中后支配这些肌群的神经失去高级中枢的控制,表现为肌肉无力及张力异常,使咽喉部气道开放受限,气道塌陷、阻塞,发生OSA。因此上气道的开放与否、上气道肌肉能否维持一定张力是OSA发病关键原因[18]。而这些咽腔肌肉与吞咽功能密切相关,食团进入口腔后正常的吞咽过程需要咽部正常的解剖形态,包括咽部正常的感觉及运动功能。脑卒中后上运动神经元损伤导致咽部肌肉无力,肌张力或协调性异常,咽部感觉减退,舌根回缩无力,软腭上抬受限,吞咽启动延迟,出现吞咽困难[19]。由此可见吞咽与呼吸二者有共同的解剖学基础,理论上口咽部形态学改变会同时影响到吞咽和呼吸功能。本研究根据这一理论采用强化吞咽训练来治疗脑卒中后OSA合并吞咽障碍的患者,观察其对患者OSA症状的改善情况。
本研究中强化吞咽肌群的训练主要是针对舌及软腭的训练,伸舌、舌用力回缩主要是训练颏舌肌等舌外肌群,Shaker训练是增加舌根的力量,延长舌根与咽后壁接触时间,促进咽后壁肌群代偿性向前运动,提高患者咽缩肌的力量,促进食管上括约肌开放。神经肌肉电刺激配合空吞咽动作及Masako吞咽训练,能帮助喉抬升,增加咽缩肌力量与速度,发音训练与呼吸训练的结合来强化训练软腭运动。本研究对患者强化吞咽训练4周后,强化组的吞咽功能及PSG指标有明显的改善,而对照组虽在吞咽功能方面有改善,但PSG监测指标无明显改善,说明强化吞咽训练不仅能改善患者吞咽功能,亦能改善患者OSA症状,这与Caparroz等[20]的研究结果相一致。
本研究也存在一些不足之处,如样本量较少,没有对患者进行分层研究,未能对入组患者做长期随访,脑卒中后OSA的发病机制未进行探索。后期将进一步完善。
综上所述,强化吞咽训练不仅能显著改善脑卒中患者的吞咽功能,亦能改善患者的OSA症状,为脑卒中后OSA患者提供了新的临床诊疗思路。
