3.0T MR T1及T2 mapping评价肩关节软骨退变
高树波,王 翔,王 曦
(华中科技大学同济医学院附属武汉中心医院磁共振室,湖北 武汉 430014)
关节软骨修复能力有限,一旦损伤不可再生。关节软骨退变是骨关节炎早期主要病理生理变化,早期发现关节软骨退变对治疗骨关节炎具有重要意义。T2 mapping等定量技术已用于膝关节软骨[1-2],但针对肩关节软骨的报道较少[3-6]。本研究对比肩关节软骨退变与正常肩关节软骨T1及T2 mapping值,观察3.0T MR T1及T2 mapping在肩关节软骨退变中的应用价值。
1 资料与方法
1.1 一般资料 纳入2018年12月—2019年8月30例肩关节疼痛(患者组),男8例,女22例,年龄32~80岁,平均(55.5±2.5)岁;共34肩,左侧15肩,右侧19肩;均符合骨关节炎诊疗指南(中华医学会骨科学分会,2018年)诊断标准,排除关节软骨重度退变导致图像质量不佳者。健康志愿者30名(正常组),男10名、女20名,年龄31~70岁,平均(54.0±2.9)岁;共30肩,左侧13肩、右侧17肩;无急、慢性肩关节疼痛史,无肩关节外伤、手术史,无肩关节先天发育异常;排除重体力劳动者、职业运动员及图像质量不佳者。
1.2 仪器与方法 采用Siemens Magnetom Skyra 3.0T超导MR仪,包绕式表面线圈,嘱受检者仰卧,头先进,待其静息30 min后行肩部扫描。将肩关节置于视野中心,平行于主磁场方向,先采集肩关节轴位质子加权成像(proton density weighted imaging, PDWI)、矢状位脂肪抑制T2WI、冠状位T1WI及脂肪抑制T2WI,再行冠状位T1及T2 mapping扫描。扫描参数见表1。

表1 肩关节MR扫描序列及参数
1.3 数据后处理及测量 计算机自动获得T1及T2 mapping伪彩图。调整窗宽、窗位,清晰显示软骨后,以处理工作站(Syngo workplace)测量软件直接于伪彩图上勾画ROI,测量T1及T2 mapping值。对比冠状位T1及T2 mapping原始图,选择完整清晰显示肩关节软骨的中心层面。参照文献[5]方法,从肩峰端到关节盂处将肩关节软骨(盂肱软骨)按长度三等分,分为外带(负重区)、中带(轻度负重区)及内带(非负重区),见图1A。将面积为1 mm2的圆形ROI分别置于外、中、内带软骨中心(图1B),测量T1及T2 mapping值(图1C、1D),测量3次,取平均值。由2名影像科副主任医师采用国际软骨修复协会(International Cartilage Regeneration & Joint Preservation Society,ICRS)分级标准对肩关节软骨进行分级(表2),若外、中、内带级别不同时,取其中最高级别[7];意见分歧时先行协商,仍不一致时由1名主任医师确定;以0级为正常,Ⅰ~Ⅱ级为轻度退变(轻度退变亚组),Ⅲ~Ⅳ级为重度退变(重度退变亚组),见图2~4。

图1 志愿者男,35岁(正常组),左肩关节MRI A.冠状位脂肪抑制T2WI; B.冠状位T2 mapping原始图示ROI位置; C、D.分别为T1、T2 mapping伪彩图示ROI位置和T1、T2 mapping值
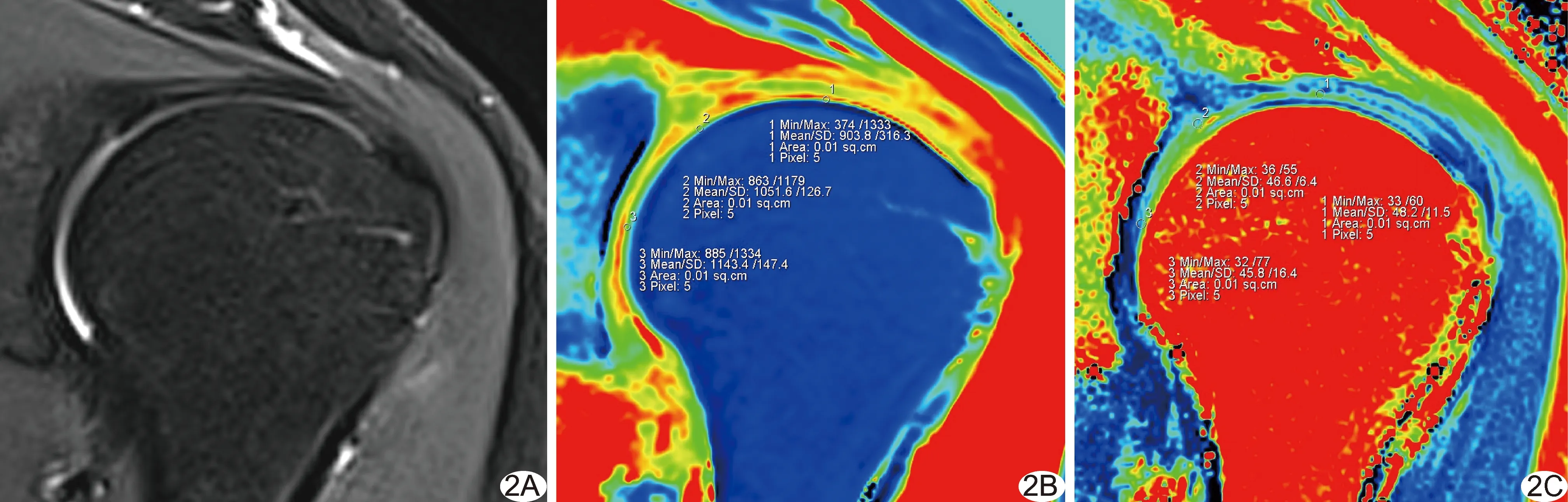
图2 志愿者男,31岁(正常组) A~C.依次为左肩关节冠状位脂肪抑制T2WI,T1、T2 mapping伪彩图示ROI及 T1、T2 mapping值

图3 患者女,44岁(轻度退变组) A~C.依次为右肩关节冠状位脂肪抑制T2WI,T1、T2 mapping伪彩图示ROI及 T1、T2 mapping值

图4 患者女,80岁(重度退变组) A~C.依次为右肩关节冠状位脂肪抑制T2WI,T1、T2 mapping伪彩图示ROI及 T1、T2 mapping值

表2 肩关节软骨ICRS分级及相应MRI表现
1.4 统计学分析 采用SPSS 22.0统计分析软件。T1、T2 mapping值及年龄均符合正态分布,以±s表示,采用方差分析行多组间比较,以独立样本t检验行组间比较。采用Spearman相关分析观察T1及T2 mapping值与ICRS分级及年龄的相关性。|r|<0.5为低度相关,|r|≥0.5为中高度相关。采用Bonferroni分析比较组间退变分级。P<0.05为差异有统计学意义。
2 结果
2.1 分级及T1及T2 mapping值 患者组34肩中,24肩关节软骨ICRSⅠ~Ⅱ级(轻度退变亚组),占70.59%(24/34);10肩Ⅲ~Ⅳ级(重度退变亚组),占29.41%(10/34)。正常组30肩,关节软骨均为ICRS 0级。不同ICRS分级肩关节软骨外、中、内带平均T1及T2 mapping值差异均有统计学意义(P均<0.05),见表3。
表3 不同ICRS分级肩关节软骨外、中、内带T1和T2 mapping值(ms,±s)

表3 不同ICRS分级肩关节软骨外、中、内带T1和T2 mapping值(ms,±s)
ICRS分级T1 mapping值外带中带内带T2 mapping值外带中带内带0级(n=30)813.81±210.11898.66±222.101 007.64±63.7542.05±13.6540.62±11.1333.63±15.12Ⅰ级(n=13)886.63±59.72963.43±74.041 034.42±34.2443.48±30.8441.65±31.0328.49±4.71Ⅱ级(n=11)993.21±186.821 026.86±172.331 037.65±120.9146.82±9.2460.22±6.4537.63±8.54Ⅲ级(n=6)1 001.01±230.901 147.84±247.801 186.01±196.5048.85±6.3145.88±11.9140.82±14.73Ⅳ级(n=4)1 214.42±174.731 283.45±169.781 411.05±278.2156.67±14.4356.45±11.6248.28±23.05F值17.16314.32312.96983.76374.24250.374P值<0.001<0.001<0.001<0.001<0.001<0.001
2.2 分级诊断肩关节软骨退变 患者组T1及T2 mapping值均高于正常组(P均<0.05),见表4。病变组2亚组肩关节软骨T1、T2 mapping值见表5;Bonferroni分析显示重度退变亚组T1 mapping值高于轻度退变亚组及正常组(P均<0.05),轻度退变亚组与正常组间差异无统计学意义(P=0.333)。
表4 组间各ROI T1、T2 mapping值及比较(ms,±s)
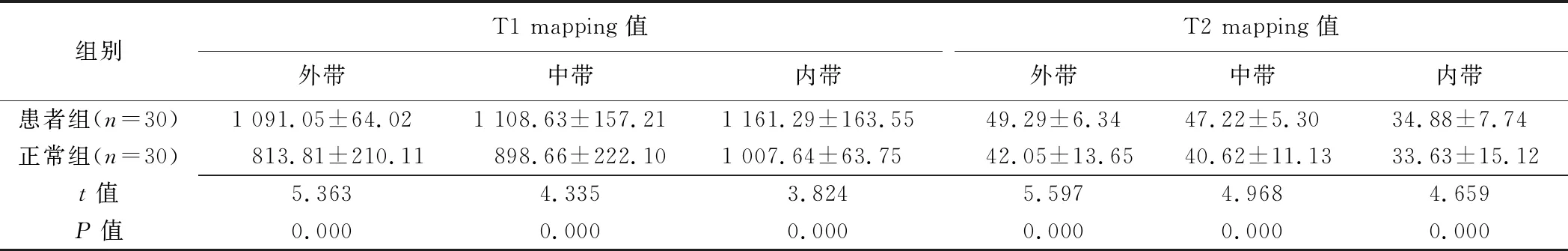
表4 组间各ROI T1、T2 mapping值及比较(ms,±s)
组别T1 mapping值外带中带内带T2 mapping值外带中带内带患者组(n=30)1 091.05±64.021 108.63±157.211 161.29±163.5549.29±6.3447.22±5.3034.88±7.74正常组(n=30)813.81±210.11898.66±222.101 007.64±63.7542.05±13.6540.62±11.1333.63±15.12t值5.3634.3353.8245.5974.9684.659P值0.0000.0000.0000.0000.0000.000
表5 不同程度退变肩关节软骨T1、T2 mapping值(ms,±s)

表5 不同程度退变肩关节软骨T1、T2 mapping值(ms,±s)
组别T1 mapping值外带中带内带T2 mapping值外带中带内带重度退变亚组1107.72±202.221215.65±208.811298.57±237.3352.76±10.7351.39±11.7844.56±19.89轻度退变亚组939.94±123.25995.15±123.191036.04±78.0045.10±21.0150.91±18.7133.06±6.64OR(95%CI)0.711(0.568-0.891)1.500(1.140-1.980)1.370(1.100-1.710)1.018(0.847-1.224)1.480(1.100-1.980)0.991(0.805-1.221)P值0.0150.0200.0260.0380.0050.007
2.3 肩关节软骨各带T1及T2 mapping值与ICRS分级相关性 肩关节软骨外、中、内带T1 mapping值与ICRS分级均呈低度正相关(r=0.282、0.449、0.343,P均<0.05);T2 mapping值与ICRS分级呈中高度正相关(r=0.635、0.739、0.746,P均<0.05)。随软骨退变程度加重,T1及T2 mapping值呈上升趋势;外、中、内带T1 mapping值呈上升、T2 mapping值呈下降趋势,见表3。
2.4 肩关节软骨ICRS分级、T1及T2 mapping值与年龄的相关性 肩关节软骨ICRS分级与年龄呈中高度正相关(r=0.678,P<0.05)。T1及T2 mapping值均与年龄呈低度正相关(r=0.393、0.438,P均<0.05)。
3 讨论
相比延迟Gd增强MR软骨成像(dGEMRIC)、钠成像等软骨成像技术,T1及T2 mapping可操作性强,应用更广[8-9]。对比低场强设备,3.0T MR关节软骨成像质量较高[2]。本研究以3.0T MR仪T1及T2 mapping观察肩关节软骨退变,发现肩关节软骨外、中、内带T1 mapping值与ICRS分级呈低度正相关,T2 mapping值与ICRS分级呈中高度正相关,与BITTERSOHL等[3]的结果一致,提示T2 mapping值对定量分析肩关节软骨退变具有重要意义。
不同于传统MR成像方法,T1及T2 mapping不仅可直观显示关节软骨形态和信号变换,还能定量评价关节软骨内不同生化成分含量变化,更有望在关节软骨尚未出现形态学改变之前发现其生化成分改变,为临床早期干预、治疗、预防关节软骨退变和延缓其发展甚至逆转早期软骨退变提供了可能。本研究中,不同ICRS分级肩关节软骨外、中、内带平均T1及T2 mapping值存在明显差异,随软骨退变程度加重,T1及T2 mapping值呈上升趋势,与既往研究[10-11]一致。关节软骨退变微观表现为胶原纤维结构紊乱、破坏,蛋白多糖损耗及自由水含量增加,且多个阶段和等级并存[12]。T1及T2 mapping能分别定量分析软骨中蛋白多糖和水含量变化。随软骨退变程度加重,胶原及蛋白多糖含量减少,水含量增加,T1及T2 mapping值升高。为避免水含量随负荷及昼夜时间变化而对T1、T2 mapping值产生影响,本研究均于同一时间段进行,受试者静息30 min后接受检查。本研究发现肩关节软骨ICRS分级与年龄呈显著正相关,符合退变规律;T1及T2 mapping值均与年龄呈低度正相关,与GOTO等[13]的结果一致;且T1及T2 mapping序列均可鉴别肩关节软骨退变,患者组T1及T2 mapping值均高于正常组,与既往研究[1,14]相符。T2 mapping值能区分各级软骨退变。本研究重度退变亚组T1 mapping值高于轻度退变亚组和正常组,但轻度退变亚组与正常组间差异无统计学意义,提示T2 mapping值诊断早期软骨退变的能力更佳。水含量增高是关节软骨退变最早出现的改变之一。关节软骨的T1、T2 mapping值主要受水含量影响,而不受或较少受胶原及蛋白多糖含量的影响。T1 mapping可较为精确地测量软骨水含量,或可帮助临床准确评估软骨退变时的水肿情况,而与T2 mapping等关节软骨生化成像方法形成互补;但关节软骨退变时其内水含量增幅较小,影响T1 mapping早期诊断的准确性,而关节软骨所受压力对软骨水含量的影响也会对其形成干扰。T2 mapping不仅可反映关节软骨水含量,还能监测软骨微观结构、即胶原网络的完整性,现已用于临床并成为较为成熟的关节软骨生化成像技术,这些优势是T1 mapping所不具备的。
本研究的主要不足之处:依据ICRS分级诊断软骨退变可能存在主观性;缺乏与关节镜结果对照,诊断早期软骨退变有一定局限性;选择研究对象及ROI时亦难免存在主观性,且仅分析T1及T2 mapping值,有待完善。
总之,T1及T2 mapping值可量化肩关节软骨退变,T1及T2 mapping值与年龄相关,可作为MR评估肩关节软骨退变的重要补充序列。

