急性脑出血患者发生早期神经功能恶化的相关因素及对预后的影响
彭配珠
急性脑出血指非外伤所致脑实质内急性出血,又称急性出血性脑卒中,是神经内科常见病,数据统计占全部脑卒中的10%~30%,但致残致死率却高于缺血性脑卒中,是导致卒中患者残疾和死亡的主要原因[1]。研究实践发现,急性脑出血早期病程相对凶险,疾病可以快速进展和变化,出现早期神经功能恶化(END),病情极不稳定,会增加患者死亡风险,影响预后及康复[2]。因此,明确导致脑出血患者END的因素,早期识别可能发生END的脑出血高危人群,积极有效预防和处理各种不利因素,维持患者病程早期病情稳定,十分必要,可以为指导临床有效治疗提供有价值的依据。文章现择取笔者所在医院近年收治急性脑出血病例,探究患者END危险因素及预后情况,具体报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月-2020年1月笔者所在医院收治的87例急性脑出血患者为研究对象。纳入标准:原发性脑出血;疾病诊断符合中华医学会《中国脑出血诊治指南》(2019版)相关标准;成年病例;急性起病,入院非昏迷,格拉斯哥昏迷评分(GCS评分)≥9分;急诊入院,发病至入院≤24 h;临床资料齐全。排除标准:脑梗死出血性转化、肿瘤、血管疾病等原因所致继发性脑出血;合并严重内科疾病,一般状况差;入院72 h内接受外科治疗;临床资料不全。本研究获伦理委员会批准。
1.2 方法
全部患者入院后均接受全面检查,确诊后行绝对卧床、脱水降颅压、镇静止痛、控制血压血糖、维持水电解质平衡、营养支持、预防感染等综合治疗。期间,动态监测患者病况变化,并依据患者病程早期有无发生END分为恶化与非恶化两组。患者发病后72 h内任意时间出现下述任一症状即判定为END:(1)意识障碍进行性加重,GCS较入院时降低≥2分;(2)肢体功能进行性下降,美国立卫生研究院卒中量表评分(NIHSS评分)较入院时降低≥4分;(3)颅脑CT提示血肿进行性扩大,或稳定后再发出血;(4)顽固性颅内高压或高血压,药物治疗效果不佳;(5)中枢性高热并发症(体温≥40℃);(6)死亡。
详细收集患者临床资料进行回顾性分析。(1)基线资料:性别、年龄;(2)既往病史:高血压,糖尿病,冠心病病史;(3)入组时查体与量表评分:收缩压(SBP),舒张压(DBP),GCS评分,NIHSS评分;(4)实验室检查:总胆固醇(TC),甘油三酯(TG),低密度脂蛋白胆固醇(LDL-C),空腹血糖(FBG)、纤维蛋白原(FIB)、中性粒细胞(NE)、同型半胱氨酸(Hcy)、凝血酶原时间(PT)、活化部分凝血酶原时间(APTT);(5)影像学检查:血肿体积,血肿发生位置,有无破入脑室,有无体积增大;(6)诊治时间:发病至入院时间,发病至确诊时间(CT检查)。
比较观察END与非END患者上述指标差异,对有统计学差异的指标进行Logistic回归分析,明确导致急性脑出血患者END的危险因素。出院后随访6个月,脑卒中改良Rankin评分(mRS)量表评估两组预后,以量表评分≥4分为预后不良。
1.3 统计学处理
以SPSS 21.0软件进行统计分析,正态分布计量资料以(±s)表示表示,非正态分布中位数和四分位数间距表示,分别采用t检验和U检验;计数资料以率(%)或频数表示,χ2检验或Fisher精确检验,END独立危险因素分析应用多变量Logistic回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 END发生的危险因素分析
87例急性脑出血患者中,END患者29例,非END患者58例。END组入院GCS评分低于非END组,NIHSS评分、FBG、NE、Hcy水平均高于非END组,平均血肿体积大于非END组,出血破入脑室与血肿体积增大占比均高于非END组,差异均有统计学意义(P<0.05),见表1。

表1 END与非END患者临床资料比较
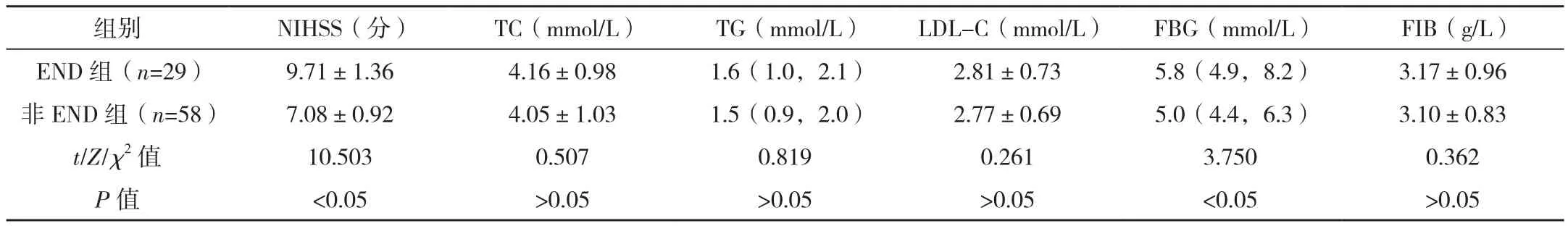
表1(续)

表1(续)
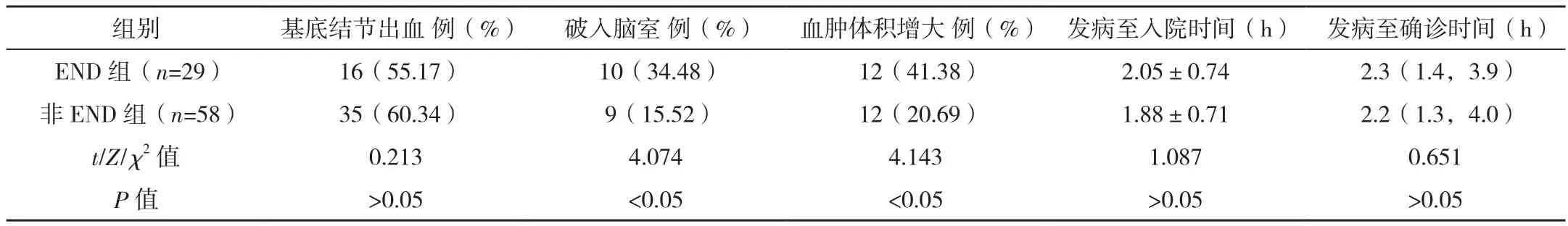
表1(续)
以上述指标为自变量,END为应变量,构建Logistic回归模型进行多变量分析,结果显示入院GCS评分低、FBG高、Hcy高、血肿体积大是急性脑出血患者发生END的独立危险因素,差异均有统计学意义(P<0.05),见表2。

表2 多因素Logistic回归分析
2.2 两组预后情况比较
随访mRS量表评分示,END患者预后不良率高于非END患者,差异有统计学意义,见表3。

表3 两组预后情况比较
3 讨论
END是急性脑出血患者发病早期常见问题,有统计数据显示患者发病6 h~2周内END发生率达20%~45%,是导致急性脑出血患者短期转归不良与死亡的重要原因[3-4]。本次临床研究中,急性脑出血发生END患者预后不良率(27.59%)高于非END患者(10.34%),差异有统计学意义(P<0.05),与文献[5]报道脑出血END患者不良预后占比(28.5%)研究结论相近,提示急性脑出血早期并发END的患者预后更差。而导致END的病因病机复杂,研究认为是侧支循环不良、颅内压增高、再出血、痫性发作等机制综合作用的结果[6],明确END危险因素,可以为临床早期识别及有效干预提供重要指导,一直以来是关注和研究的重点。
关于脑出血患者发生END的危险因素,以往临床研究较多,但结论不完全一致。其中,血肿体积大是研究普遍证实的脑出血后发生END及不良预后的危险因素,这在本研究中也得到验证。另外,入院GCS评分是本研究中Logistic回归分析示END独立危险因素之一,与文献[7]报道结论相符。该评分是用于评估患者昏迷程度的指标,指标值低的患者,提示意识状态差,病情危重,很容易进展或出现二次加重,甚至发生脑死亡。对于入院GCS评分低的患者,特别是发病至入院时间较长的患者,应警惕患者发生END。
FBG也是本研究证实的急性脑出血END独立危险因素,有学者比较观察合高血糖与正常血糖的急性脑出血患者,结果显示前者更易发展为END且远期预后差,与本文研究相符[8]。但关于高血糖引起END的原因,目前尚未明确,研究认为可能与高血糖通过多机制损伤脑血管和细胞有关。Hcy是研究证实的脑出血独立危险因素,也是患者发生END的危险因素。临床研究发现,高Hcy会导致血管内皮细胞与平滑肌细胞分泌过量的蛋白酶,降解细胞基底膜成分,从而破坏动脉弹性结构与管壁完整性,从而诱发出血加重或使出血再发,造成END[9]。一项多中心研究证实,高Hcy血症与脑出血END患者密切相关,特别是高Hcy合并高血压,两者协同作用,会进一步加大END发生风险,是独立危险因素,与本研究结论相符[10]。对此,临床治疗急性脑出血患者,建议早期加强GCS评估与血Hcy水平监测,同时积极采取措施快速清除血肿,降低颅内压,有效控制血糖,以降低END风险及发生率[11-12]。
综上,急性脑出血患者发生早期神经功能恶化的危险因素较多,此类患者预后相对要差,应引起临床重视,尽早发现高危人群并予以有效干预,以促进预后改善。

